|
ومضاعفاته؟ كل ما يتعلق بزراعة نخاع العظم للأطفال تجده في هذا المقال.
زراعة النخاع للأطفال (Bone Marrow Transplant for Children) أو ما يعرف بزراعة الخلايا الجذعية هو علاج للأطفال والمراهقين المصابين بأنواع معينة من السرطان أو الأمراض الأخرى لاستبدال نخاع العظم المصاب عندهم بنخاع عظمي سليم. التفاصيل في المقال الآتي:
زراعة النخاع للأطفال
هو علاج فعال للأطفال والمراهقين المصابين ببعض أنواع السرطان أو اضطرابات الدم، والتي منها فقر الدم المنجلي.
يتم في هذا الإجراء ترشيح ومن ثم حقن الخلايا الجذعية السليمة التي تساعد في تكوين خلايا الدم في جسم الطفل لتحل محل نخاع العظم غير السليم، والذي لا ينتج كميات كافية من خلايا الدم السليمة. وتؤخذ الخلايا الجذعية عادةً من جسم الطفل نفسه، أو من متبرع آخر.
ويجدر تنبيهك أن نخاع العظم هو المادة الإسفنجية الموجودة في وسط العظام، والتي تصنع جميع خلايا الدم.
ما هي أنواع زراعة نخاع العظم للأطفال؟
هناك أنواع مختلفة من زراعة النخاع للأطفال، وتعتمد تلك الأنواع على كيفية جمع الخلايا الجذعية السليمة، وفيما يأتي توضيح لها:
زراعة نخاع العظم الذاتي (Autologous bone marrow transplant)
في هذا النوع يكون الطفل نفسه هو المتبرع، ويجمع الطبيب الخلايا من الطفل بطريقتين:
خلايا الدم الجذعية المحيطية (Peripheral blood stem cells): يتم أخذ الخلايا الجذعية من الطفل عن طريق الفصادة، والتي يتم خلالها سحب الدم من الوريد وتمريره عبر آلة لفصل مكونات الدم المختلفة، ومن ثم يتم إعادة الخلايا الجذعية للطفل.
حصاد نخاع العظم (Bone marrow harvest): في هذه الطريقة يتم جمع الخلايا الجذعية من الطفل من خلال إبرة توضع في المركز اللين للعظام. ويعد عظم الورك الموقع الأكثر استخدامًا حصاد نخاع العظم.
زراعة نخاع العظم الخيفي (Allogeneic bone marrow transplant)
في هذا النوع لا يكون المتبرع هو الطفل نفسه، بل شخص آخر، وفي أغلب الأحيان يكون أحد الوالدين هو المتبرع.
تؤخذ الخلايا الجذعية من المتبرع إما عن طريق الفصادة أو عن طريق حصاد نخاع العظم.
زراعة دم الحبل السري (Umbilical cord blood transplant)
في هذا النوع تؤخذ الخلايا الجذعية من الحبل السري بعد ولادة الطفل مباشرة، ويتم فحص الخلايا الجذعية ومن ثم عدها وتجميدها، حتى يحتاج لها الطفل لعملية الزرع.
ويجدر التنويه أن هذه الخلايا تنمو لتصبح خلايا دم ناضجة بشكل أسرع وأكثر فعالية من الخلايا الجذعية المأخوذة من نخاع العظم لطفل آخر أو شخص بالغ.
ما هي الحالات التي يحتاج فيها الأطفال لزراعة نخاع العظم؟
كما ذكرنا سابقًا، إن الهدف من زراعة النخاع للأطفال هو علاج العديد من الأمراض وبعض أنواع السرطان، ومنها:
يمكن أن يخضع الطفل لاستبدال نخاع العظم بنخاع سليم لمنع المزيد من الأضرار الناجمة عن أمراض وراثية، مثل: متلازمة هيرلر (Hurler syndrome).
يمكن أن يحتاج الطفل لزراعة نخاع العظم لاستبدال النخاع المصاب بآخر سليم في بعض الحالات، مثل: اللوكيميا، أو فقر الدم اللاتنسجي، أو فقر الدم المنجلي.
قد يحتاج بعض الأطفال استبدال نخاع العظم بعد تلقيهم جرعات عالية من العلاج الكيميائي أو الإشعاعي لعلاج سرطان الغدد الليمفاوية أو لعلاج الورم الأرومي العصبي.
يحتاج بعض الأطفال الخضوع لزراعة نخاع العظم لعلاج بعض الأمراض، مثل: اللوكيميا، أو الأورام اللمفاوية، أو الورم الأرومي العصبي، أو أورام المخ، أو سرطان الكلى، أو فقر الدم اللاتنسجي، أو في حالات نقص المناعة الشديد، أو فقر الدم المنجلي أو الثلاسيميا أو غيرها.
ما هي أضرار ومضاعفات زراعة نخاع العظم للأطفال؟
من الممكن أن يتعرض الطفل لبعض المضاعفات والأضرار بعد زراعة نخاع العظم، ومنها:
قلة الصفيحات الدموية وخلايا الدم الحمراء.
الالتهابات والعدوى.
مشاكل في التنفس.
تراكم السوائل في الجسم.
الإسهال والقيء والغثيان.
<<
اغلاق
|
|
|
|
|
الأسباب؟ وما هي طرق العلاج؟ تابع المقال لمعرفة المزيد.
تكثر وتتعدد أمراض الدم عند الأطفال التي ما زال الأطباء يطورون في العلاجات الخاصة بها، تابع القراءة لمعرفة أهم التفاصيل حولها:
أمراض الدم عند الأطفال
يمكن تقسيم أمراض الدم عند الأطفال حسب منشئها والجزء المسبب لها، كالآتي:
أمراض خلايا الدم الحمراء واضطرابات الحديد
هناك الكثير من الأمراض المتعلقة بخلايا الدم الحمراء ومخزون الحديد، سنتعرف على الأنواع الشائعة منها، مثل:
1. فقر الدم المنجلي (Sickle Cell Disease)
من الطبيعي أن تكون خلايا الدم الحمراء ناعمة ومرنة وتشبه حرف O باللغة الإنجليزية، وبالمقابل في مرض فقر الدم المنجلي تكون صلبة ولزجة وعلى شكل حرف C.
تبدأ الخلايا المنجلية بالتجمع والالتصاق ببطانة الأوعية الدموية مما يصعب حركتها.
2. الثلاسيميا (Thalassemia)
مرض الثلاسيميا هو مجموعة من اضطرابات الدم الوراثية التي تصيب الجين المسؤول عن صناعة الهيموغلوبين (Hemoglobin)، وهو البروتين الموجود في خلايا الدم الحمراء الذي يقوم بنقل الأكسجين من الرئتين إلى باقي أجزاء الجسم.
يفقد مرضى الثلاسيميا هذا الجين المسؤول عن صناعة الهيموغلوبين الذي يسبب فقر الدم الذي تختلف درجة الإصابة به من خفيف إلى شديد الخطورة.
ويختلف تصنيف المرض حسب الطفرة الجينية التي تصيب الجين المسؤول عن صناعة الهيموغلوبين.
3. فقر الدم الناجم عن نقص الحديد
هو أحد أمراض الدم عند الأطفال الشائعة التي تحدث عندما ينخفض عدد خلايا الدم الحمراء بسبب نقص الحديد، تحتاج خلايا الدم الحمراء للحديد لإنتاج بروتين الهيموجلوبين الذي يساعدها على نقل الأكسجين إلى مختلف أنحاء الجسم.
يظهر على الأطفال على شكل عدة أعراض مثل البشرة الشاحبة وتسارع ضربات القلب.
4. فقر الدم الانحلالي
هو نوع فرعي من فقر الدم الذي يحدث عندما يكون عدد خلايا الدم الحمراء أقل من الطبيعي بسبب تلفها، وعدم قدرة نخاع العظم على تكوينها مرة أخرى بشكل أسرع.
أمراض نزف الدم
تتعدد أمراض نزف الدم عند الأطفال، مثل:
1. الهيموفيليا (Hemophilia)
هو مرض نادر يمنع تجلط الدم؛ لأن الجسم غير قادر على إنتاج بروتين عامل التخثر الذي يساعد المريض على وقف النزيف، فيستمر الشخص بالنزف لمدة أطول من المعتاد
2. مرض فون ويليبراند (Van Willebrand-VWD)
هو أحد أمراض الدم الوراثية عند الأطفال التي تؤثر على قدرة الدم على التجلط والذي يسببه انخفاض مستوى بروتين الدم المسمى عامل فون ويليبراند.
وهذا البروتين يساعد الصفائح الدموية على الالتصاق ببعضها لوقف النزيف، وقد يتواجد العامل في الدم ولكنه غير فعّال.
3. قلة الصفيحات الدموية (Thrombocytopenia)
هو اضطراب في المناعة الذاتية يحدث عندما يهاجم جسم الطفل صفيحات الدم ويقوم بتدميرها.
اضطرابات التخثر ومضادات التخثر
تختلف تصنيفات اضطرابات التخثر حسب المسبب لها، مثل:
1. التخثر (Thrombosis)
التخثر هو جلطة دموية تتطور داخل الأوردة أو الشرايين الدموية في الجسم، ويعد حدوثه هو أمر خطير في بعض الأحيان.
يحدث التخثر بسبب بعض الإجراءات الطبية والأدوية وأمراض أخرى، وإن عدم معالجته يتسبب بمشاكل طويلة المدى، مثل: التلف الدائم للأعضاء الداخلية، أو الألم.
2. السكتة الدماغية (Stroke)
السكتة الدماغية هي أحد أمراض الدم عند الأطفال التي تحدث عندما يتوقف الدم بالتدفق نحو الدماغ ولو لثانية واحدة، مما يمنع الأكسجين ومواد أخرى مهمة من الوصول إلى الدماغ وهذا يسبب تلفًا دائمًا للدماغ.
اضطرابات خلايا الدم المناعية الذاتية
من أحد أمثلة أمراض المناعة الذاتية التي قد تصيب الطفل هي متلازمة إيفانز (Evans Syndrome)، وهي اضطراب في المناعة الذاتية تهاجم فيه خلايا الأجسام المضادة خلايا الدم الحمراء.
هذا المرض هو مزيج من فقر الدم الانحلالي، وقلة الصفائح الدموية اللذان قد يحدثان معًا أو بشكل منفصل عن الآخر.
اضطرابات أخرى
قد تحدث اضطرابات أخرى حسب منشئها مثل:
1. متلازمات فشل نخاع العظم والتي تشمل:
فقر الدم اللاتنسجي.
فقر دم فانكوني.
متلازمة خلل التنسج النقوي.
2. اضطرابات خلايا الدم البيضاء، مثل:
داء المرض الحبيبي المزمن.
قلة العدلات الدورية.
أعراض أمراض الدم عند الأطفال
قد يصاب الأطفال بعدة أعراض، مثل:
الصداع والتهيج.
تورم أو التهاب اللسان.
بطء شفاء الجروح.
تأخر النمو.
تسارع معدل ضربات القلب.
التعب بسهولة.
تأخر النمو
تشخيص وعلاج أمراض الدم عند الأطفال
يشخص الأطباء مسحة الدم، وتعداد الدم الكامل للفحص عن هذه الأمراض عن طريق سحب عينة الدم من الطفل.
تختلف طرق العلاج حسب نوع أمراض الدم عند الأطفال، هذه بعض العلاجات المتوفرة:
تناول الأطعمة المعززة لصحة وقوة الدم.
الحصول على الفيتامينات والمعادن.
نقل الدم.
زراعة النخاع العظمي.
زرع الخلايا الجذعية.
إجراء فحوصات الدم على نحو مستمر.
طرق الوقاية من أمراض الدم عند الاطفال
تعتمد طرق الوقاية من أمراض الدم عند الأطفال حسب نوع الاضطراب، إليك بعض طرق الوقاية:
تجنب الإصابة بالعدوى.
تأكد من أن طفلك يتلقى غذاء جيد.
تأكد الآباء أن أمراض الدم يمكنها أن تنتقل للأطفال عن طريقهم.
<<
اغلاق
|
|
|
|
|
أو ما يعرف باللوكيميا عند الأطفال مع التطرق إلى أبرز طرق التغلب عليه إن أمكن ذلك:
اللوكيميا عند الأطفال
يعتبر ابيضاض الدم أكثر السرطانات انتشارًا عند الأطفال والمراهقين، وهو يشكل ثلث سرطانات الأطفال دون عمر 15 عامًا وربع السرطانات قبل عمر 20 عامًا، وابيضاض الدم أو اللوكيميا عند الأطفال (Leukemia) هو سرطان يحدث على حساب الخلايا المكونة للدم وهو سرطان الكريات البيضاء عادة.
لكن قد تكون اللوكيميا عند الأطفال على حساب الكريات الحمراء أو الصفيحات، حيث يبدأ الابيضاض من نقي العظم ثم ينتشر إلى الدم ومن هناك يذهب إلى العقد اللمفاوية والطحال والكبد والجملة العصبية المركزية والخصيتين وباقي الأعضاء الأخرى.
أنواع اللوكيميا عند الأطفال
تنقسم اللوكيميا عند الأطفال إلى الابيضاض الحاد والابيضاض المزمن ويعتبر الابيضاض المزمن نادر الحدوث جدًا عند الأطفال، أما الابيضاض الحاد فيقسم إلى الابيضاض اللمفاوي الحاد (ALL) والابيضاض النقوي الحاد (AML).
عادةً ما يتم تصنيف الابيضاض حسب مظهر الخلايا تحت المجهر، حيث تؤخذ الخلايا من نخاع العظم ويتم تلوينها بملونات خاصة ليتمكن الطبيب من مشاهدتها ومن ثم تحديد نوع الابيضاض، وهذا الأمر هام جدًا لأن كل صنف له معالجة وإنذار مختلفان عن غيره:
1. ابيضاض الدم الليمفاوي الحاد
هو سرطان ناجم عن حدوث خلل في الخلايا المكونة للمفاويات وهي إحدى أنواع كريات الدم البيضاء، حيث يشكل ما يقارب 75% من حالات اللوكيميا عند الأطفال ويعتبر أكثر أنواع السرطانات انتشارًا في الطفولة المبكرة، كما أن ذروة حدوثه بعمر 2-3 سنوات وتكون إصابة الذكور أكثر من الإناث.
2. ابيضاض الدم النقوي الحاد
هو سرطان الدم الذي ينجم عن وجود خلل ما في كل من: الخلايا المكونة لكريات الدم الحمراء، أو الخلايا المكونة للصفيحات، أو الخلايا المكونة للوحيدات، أو الخلايا المكونة للمحببات (الوحيدات والمحببات من أنواع كريات الدم البيضاء)، وهو يشكل 25% تقريبًا من سرطان الدم عند الأطفال، ويعتبر من أكثر أنواع السرطانات شيوعًا خلال أول سنتين من العمر ويقل حدوثه عند الأطفال الأكبر وتكون إصابة الذكور والإناث متساوية.
أعراض اللوكيميا عند الأطفال
من أهم أعراض وعلامات اللوكيميا عند الأطفال:
التعب والشحوب حيث يشكو الطفل من التعب الشديد ويبدو شاحبًا بسبب فقر الدم.
الحمى مع الالتهاب الفيروسي أو الجرثومي بسبب نقص كريات الدم البيضاء، وحتى لو كان عدد كريات الدم البيضاء مرتفعًا فإنها كريات غير سليمة وغير قادرة على القيام بوظيفتها الدفاعية.
بقع حمراء على الجسم تشبه رأس الدبوس، والكدمات، وسهولة النزف بسبب نقص الصفيحات.
الآلام العظمية التي تتطور عند ثلث الأطفال المصابين بالابيضاض.
تضخم الكبد والطحال مما يؤدي إلى بروز البطن.
تضخم العقد اللمفاوية في الرقبة وتحت الإبط وفي المنطقة المغبنية وأحيانًا داخل الصدر (تكشف بصورة الصدر الشعاعية).
تضخم الغدة الزعترية (Thymus gland) وهي موجودة في الصدر وقد تضغط على الرغامى مسببة حدوث السعال وضيق التنفس وأحيانًا الاختناق.
الصداع والتقيؤ والاختلاج، وذلك في حالات انتشار الابيضاض إلى الجملة العصبية المركزية.
تضخم اللثة مع الألم والنزف منها في حالة الابيضاض النقوي الحاد، وقد يؤدي انتشار خلايا الابيضاض على الجلد لظهور بقع داكنة تشبه الطفح.
عوامل خطر الإصابة باللوكيميا عند الأطفال
يقصد بعوامل الخطر الأمور التي تزيد فرصة الطفل للإصابة بسرطان الدم وأهم عوامل خطر اللوكيميا عند الأطفال:
الإصابة ببعض المتلازمات الوراثية، مثل: متلازمة داون، ومتلازمة بلوم، ومتلازمة كلاينفلتر، وداء الأورام الليفية العصبية.
العوامل البيئية، مثل: التعرض للإشعاع حيث لوحظ أن تعرض الجنين خلال أشهر الحمل الأولى لكميات كبيرة من الإشعاع تزيد فرصة إصابته بابيضاض الدم بمقدار 5 أضعاف.
المعالجة الكيميائية أو الإشعاعية حيث أن معالجة الأطفال من سرطان آخر بواسطة العلاج الكيميائي أو الإشعاعي يزيد احتمال الإصابة بالابيضاض.
حالات العوز المناعي مثل نقص غلوبولين الدم الخلقي (Hypogammaglobulinemia).
الأخ أو الأخت التوأم للطفل المصاب بالابيضاض تزيد فرصة إصابته بمقدار 2-4 أضعاف النسبة الطبيعية.
تشخيص اللوكيميا عند الأطفال
يتم التشخيص اعتمادًا على الفحص السريري إضافة إلى الفحوص المخبرية، حيث أن عدد وأنماط الخلايا ومظهرها تحت المجهر يجعل الطبيب يتوقع وجود الابيضاض.
يلاحظ عادة ارتفاع شديد في كريات الدم البيضاء (وقد تكون كريات الدم البيضاء ناقصة أحيانًا) ونقص كريات الدم الحمراء ونقص الصفيحات، ويكون العديد من كريات الدم البيضاء على شكل أرومات (وهو نمط من الخلايا يوجد في الحالة الطبيعية في نخاع العظم فقط) ورغم ذلك فإن هذه المظاهر كلها تقترح وجود الابيضاض.
لا يتم تأكيد التشخيص إلا بإجراء بزل نقي العظم أو خزعة العظم، ويظهر بزل نقي العظم (الذي يؤخذ من عظم الورك) وجود تكاثر شديد في الأرومات (الخلايا المكونة للكريات البيضاء) ويتم من خلاله إثبات التشخيص وتحديد نوع الابيضاض.
هناك عدة فحوص مخبرية أخرى تجرى أحيانًا، ومنها:
فحص وظائف الكبد والكلية وذلك استعدادًا لمعالجة الابيضاض.
البزل القطني حيث تؤخذ عينة من السائل الدماغي الشوكي لتحديد إن كانت الخلايا السرطانية قد وصلت إلى الدماغ والحبل الشوكي أم لا.
خزعة العقد اللمفاوية.
الفحوص الكيماوية الخلوية المناعية التي تجرى لتصنيف الابيضاض.
الدراسات التصويرية، مثل: صورة الصدر، والتصوير المقطعي (CT-scan)، والرنين المغناطيسي (MRI)، وتصوير العظم وتجرى في حالات خاصة يحددها الطبيب.
التصوير المقطعي (CT scan) لتحديد مدى امتداد المرض وإصابة الجهاز العصبي المركزي.
علاج اللوكيمياعند الأطفال
عادةً ما يتم علاج اللوكيميا عند الأطفال من خلال اتباع كل من الآتي:
المعالجة الهجومية التي تعطى بعد تشخيص المرض مباشرة والهدف منها القضاء على الخلايا الابيضاضية في النقي، وتستخدم لهذا الغرض بعض الأدوية الكيميائية.
المعالجة الوقائية للجملة العصبية المركزية لمنع نكس المرض فيها.
المعالجة الداعمة (المستمرة) وهي الاستمرار في إعطاء الأدوية الكيماوية لمنع نكس المرض.
المعالجة الإشعاعية وتستخدم أحيانًا للقضاء على خلايا الابيضاض في السحايا والخصية وفي حالات نادرة عند انضغاط الرغامى.
معالجات أخرى مساعدة، مثل: نقل الصفيحات الدموية، ونقل الدم أو إعطاء المضادات الحيوية، وتحسين الحالة العامة.
إن الأدوية الكيماوية قادرة على قتل الخلايا السرطانية لكنها تقتل معها بعض الخلايا السليمة لهذا قد تحدث تأثيرات جانبية غير مرغوبة قد تكون شديدة أحيانًا وأهم هذه التأثيرات الجانبية:
الغثيان والتقيؤ.
تساقط الشعر.
ضعف المقاومة للالتهاب بسبب نقص الكريات البيضاء.
متلازمة انحلال الورم وهي من المضاعفات الهامة للمعالجة حيث تتلف الخلايا السرطانية بسرعة عند بدء المعالجة الكيماوية وتؤدي إلى ارتفاع شديد في حمض اليوريك وقد تسبب الفشل الكلوي إن لم يتم تدبيرها بسرعة.
تقرحات الفم واعتلال الأعصاب وقرحات مخاطية.
تثبيط النقي وهذا يسبب فقر الدم والنزف وكثرة الإصابة بالالتهابات مثل ذات الرئة.
هل يحدث نكس للمرض؟
هل من الممكن أن يحدث نكس لمرض اللوكيميا عند الأطفال؟
نعم يمكن أن ينكس الابيضاض، ويحدث النكس في أي منطقة من الجسم، ولكن نقي العظام هو أكثر الأماكن التي يحدث النكس فيها لذلك يتم فحصه دوريًا للتأكد من عدم النكس، كذلك قد يحدث النكس في الجملة العصبية المركزية ويؤدي ذلك إلى: الصداع، والتقيؤ، والوسن، والاختلاج، وارتفاع الضغط داخل القحف، وقد يحدث النكس أيضًا في الخصية ويتجلى ذلك على شكل كتلة في الخصية غير مؤلمة.
ما هو إنذار المرض؟
يقدر معدل الشفاء الكلي في ابيضاض الدم اللمفاوي الحاد حوالي 85%، أما في ابيضاض الدم النقوي الحاد فيقدر معدل الشفاء بحدود 50%، وهناك عوامل عديدة تؤثر على الإنذار منها:
نوع الابيضاض.
عمر الطفل عند التشخيص.
تعداد الكريات البيضاء.
وجود شذوذات صبغية مرافقة.
<<
اغلاق
|
|
|
|
|
عاملين من عوامل تخثُّر الدم: العامل الثامن factor VIII أو العامل التاسع factor IX.
هناك عدَّةُ شذوذات جينيَّة مختلفة يمكن أن تؤدِّي إلى هذا الاضطراب.
ينزف المرضى بشكلٍ غير متوقَّع أو بعد إصابَات بسيطة.
لابدَّ من اختبارات دمويَّة لوضع التَّشخيص.
يجري نقلُ الدَّم للتعويض عن عوامل التخثُّر المفقودة.
عواملُ التخثُّر هي بروتيناتٌ تتفاعل مع بعضها بعضًا للمساعدة على تجلُّط الدم، ممَّا يوقِف النزف. هناك شكلان من الناعور.
الناعور أ Hemophilia A، والذي يعدُّ مسؤولًا عن نحو 80% من جميع الحالات؛ وينجم هذا الشكلُ عن عوز عامل التخثُّر الثامِن.
الناعور ب Hemophilia B، وهو عوزُ عامل التخثُّر التاسع.
تكون أنماط النزف والعواقب المترتَّبة على هذين النوعين من النَّاعُور متشابهة.
ينجُم مرضُ النَّاعُور عن عدَّة شذوات جينيَّة مختلفة؛ وهي مرتبطة بالجنس (أي بالصبغي X )، وهذا ما يعني أنَّ الشذوات الجينيَّة تُورَّث عن طريق الأم، وأنَّ كلَّ شخص مصاب بالنَّاعُور تقريبًا هو ذكر (انظر الوراثة المرتبطة بالصبغي X أيضًا).
هل تعلم ...
يمكن أن يصيبَ النَّاعُور الإناث في حالاتٍ نادرة، فضلًا عن الذكور.
الأعراض
العرضُ الرئيسي هو النزف الشَّديد. وقد يكون النزفُ في المفاصل أو العضلات، أو داخل البطن أو الرأس، أو من الجروح، أو بعدَ إجراءات طب الأسنان، أو الجراحة. والطفلُ الذي لديه النَّاعُور تحدث لديه كدماتٌ بسهولة.
تعتمد شدَّةُ النزف على الكيفيَّة التي يؤثِّر بها شذوذٌ جيني معيَّن في الفعالية المخثِّرة للدم للعامل الثامن أو التاسع.
النَّاعُور الخَفيف: النشاط التخثُّري هو من 5 إلى 25٪ من الطبيعي
النَّاعُور المتوسِّط : النشاط التخثُّري 1 إلى 5٪ من الطبيعي
النَّاعُور الشَّديد: النشاط التخثُّري أقل من 1٪ من الطبيعي
النَّاعُور الخَفيف
الأشخاصُ الذين لديهم مرض النَّاعُور الخفيف قد يَمرُّ من دون تشخيص. ولكنَّ هؤلاء المرضى قد ينزفون أكثر من المتوقَّع بعدَ الجراحة، أو خلع الأسنان أو الإصابات الشَّديدة.
النَّاعُور المتوسَّط
يكون لدى الأشخاص الذين يعانون من النَّاعُور الخفيف القليلُ من عوارض النزف العفويَّة، ولكنَّ الجراحة أو الإصابة قد تسبِّبان نزفًا غير منضبط ومميت. في النَّاعُور المتوسَّط، تحدث النوبة الأولى للنزف قبلَ أن يبلغ الطفل 18 شَهرًا من العمر عادة. وقد يحدث النزفُ بعدَ إصابة طفيفة.
النَّاعُور الشَّديد
عندما يكو النَّاعُور شديدًا، تحدث نوباتٌ خطيرة من النزف، وتتكرَّر بعد إصابة طفيفة أو من دون سببٍ واضح.
في النَّاعُور الشديد، غالبًا ما تحدث العارضة الأولى للنزف في أثناء الولادة أو بعدَها مباشرة. وقد يتجمَّع الدمُ تحت فروة الرأس (ورم دموي رأسي cephalhematoma) عندَ الرضيع، أو قد ينزف بشكلٍ مفرط في أثناء الخِتان.
وحتَّى الحقنة في العضل يمكن أن تسبِّب نزفًا يؤدِّي إلى كدمة كبيرة وورم دموي. ويمكن أن يؤدِّي تكرارُ النزف في المفاصل والعضلات إلى تشوُّهات معوِّقة. كما قد يؤدِّي النزفُ إلى انتفاخ قاعدة اللسان إلى أن تسدَّ مجرى الهواء، ممَّا يجعل التنفُّس صعبًا. ويمكن أن تؤدي ضربةٌ خفيفة على الرأس إلى نزف كبير في الدماغ، أو بين الدماغ والجمجمة، ممَّا يتسبَّب في ضَرَر في الدماغ والمَوت.
التَّشخيص
الاختبارات الدموية
قد يشتبه الطبيبُ بالنَّاعُور في طفل (خاصة الأولاد) ينزف دون سببٍ واضح، أو ينزف أكثر ممَّا هو متوقَّع بعدَ تعرضه لإصابَة. ويمكن أن يحدِّدَ اختبارٌ للدم ما إذا كان تخثُّر الدَّم بطيئًا بشكلٍ غير طبيعي. وإذا كان الأمرُ كذلك، يمكن أن تؤكِّدَ المزيد من اختبارات الدَّم لقياس مستويات العامل الثامن والتاسع تشخيصَ النَّاعُور، كما يمكن أن تحدِّد نوعَه وشدَّته.
وفي بعض المراكز المتخصِّصة، تكون الاختباراتُ الجينية متاحَة للنساء التي قد تكون حاملةً للجين غير الطبيعي، وكذلك الاختبارات ما قبل الولادة للجَنين.
المُعالجَة
التَّعويض عن عامل التخثُّر الناقص
يجب أن يتجنَّبَ المُصابون بمرض النَّاعُور المَواقفَ أو الظروف التي قد تثير النزفَ، كما يجب تجنُّبُ العَقاقير التي تتداخل مع وظيفة الصُّفَيحات الدَّمويَّة ((على سبيل المثال، الأسبرين، وربَّما أيضًا مضادَّات الالتهاب غير الستيرويديَّة). وينبغي أن يكونوا حَذرين ومهتمين بالعناية بالأسنان، بحيث لا يحتاجون إلى قلعها. وإذا كان المَرضَى، الذين لديهم أشكال أقل شدَّة من النَّاعُور، في حاجة الى جراحة الأسنان أو غيرها، يمكن إعطاؤهم دواء حَمض الأمينوكابرويك أو ديزموبريسين لتحسين قدرة الجسم على السيطرة على النزف مؤقَّتًا، بحيث يمكن تجنُّب نقل الدَّم.
في كثيرٍ من الأحيان، تنطوي المعالجةُ على نقل عامل التخثُّر الناقص إلى المريض. وهذه العواملُ موجودة في المكوِّن السائل للدم (البلازما) عادة. ويمكن الحصولُ على عوامل التخثُّر من الدَّم المتبرَّع به، من خلال تركيزها أو تنقيتها من البلازما. يجري التعاملُ مع عوامل التخثُّر المنقَّاة من البلازما لتعطيل معظم الفيروسات التي قد تكون موجودةً في البلازما المتبرَّع بها. كما يمكن إنتاجُ عوامل التجلُّط في المختبر باستخدام إجراءات تكنولوجيَّة خاصة. وتسمَّى عوامل التخثُّر المصنعة هذه برُكَازات العوامِل العالية النقاء المأشوبة. تتوفَّر أشكالٌ مَأشُوبة من كلٍّ من العاملين الثامن والتاسع. وبما أنَّ الأشكال المَأشُوبة لا يجري الحصولُ عليها من المتبرِّعين البَشَر، لذلك لا يكون لديهم ذلك الخطر الطفيف للإصابة بالعدوى مثلما هي الحال في العوامل المشتقَّة من الدَّم المتبرَّع به. ويجري تحديدُ الجرعة وعدد مرَّات الإعطاء ومدَّة العِلاج حسب موضِع المشكلة النَّزفية وشدتها. كما يمكن أن تُستخدَم عواملُ التخثُّر أيضًا لمنع النزف قبل الجراحة أو في أول بادرة أو عارضة للنَّزف.
تظهر لدى بعض المَرضَى المصابين بالنَّاعُور أجسام مضادَّة لعوامل التخثُّر المنقولة، ممَّا يؤدِّي إلى تخريب هذه العَوامل. ونتيجةً لذلك، تصبح المعالجة بتعويض العامل أقلَّ فعالية. عندما تُكشَف الأجسام المضادَّة في الدَّم لدى شخص مصاب بالنَّاعُور، يمكن زيادةُ جرعات من العامِل المأشوب أو رُكازات البلازما، أو قد تكون هناك حاجة إلى الأنواع المختلفة لعَوامِل التخثُّر أو الأدوية، للحدِّ من مستويات الأجسام المضادَّة.
<<
اغلاق
|
|
|
|
|
ليس لديهم ما يكفي. اعرف الأسباب التي تؤدي إلى نقص الحديد لدى الأطفال، وكيف تتعرف عليه بالإضافة إلى كيفية الحد من الإصابة بنقص الحديد.
لماذا يعتبر الحديد مهمًا للأطفال؟
يساعد الحديد على نقل الأكسجين من الرئتين إلى باقي الجسم ويساعد العضلات على تخزين الأكسجين واستخدامه. إذا كان نظام طفلكِ الغذائي يفتقر للحديد، فقد يصاب بحالة تُدعى نقص الحديد.
يُعد نقص الحديد عند الأطفال مشكلة شائعة. يمكنه أن يحدث على عدة مستويات، من نقص خفيف إلى فقر الدَّم الناتج عن نقص الحديد - وهي حالة لا يحتوي فيها الدَّم على ما يكفي من خلايا الدَّم الحمراء السليمة. يمكن أن يؤثر نقص الحديد غير المعالج على نمو الطفل وتطوره.
ما مقدار الحديد الذي يحتاجه الأطفال؟
يُولَد الأطفال بكمِّيَّة من الحديد مخزَّنة في أجسامهم، ولكنهم يحتاجون أيضًا إلى كمِّيَّة ثابتة من الحديد للمساعدة في نموِّهم وتطوُّرهم بسرعة. فيما يلي إرشادات لاحتياجات الأشخاص من الحديد لمختلَف الأعمار:
الفئة العمرية كمِّيَّة الحديد المُوصَى بها في اليوم
من 7 إلى 12 شهرًا 11 غم
من سنة إلى 3 سنوات 7 ملغم
من 4 إلى 8 سنوات 10 ملغم
من 9 إلى 13 سنوات 8 غم
من 14 إلى 18 سنة، للفتيات 15 غم
من 14 إلى 18 سنة، للأولاد 11 غم
مَن هم المُعرّضون لخطر نقص الحديد؟
الأطفال الرُّضع والأطفال المعرضين لخطر نقص الحديد:
الأطفال المولدون قبل الأوان أو ذوي الوزن المنخفض عند الولادة
الأطفال الذين يشربون حليب البقر أو الماعز قبل عامهم الأول
الأطفال الذين يرضعون رضاعة طبيعية، ولم يُقدم لهم أغذية مكملة لحليب الأم تحتوي على الحديد بعد عمر 6 شهور
الأطفال الذين يشربون حليبًا صناعيًا لا يحتوي على عنصر الحديد
الأطفال الذين تتراوح أعمارهم من سنة إلى 5 سنوات ممن يشربون ما يزيد على 24 أونصة (710 ملليلترات) من حليب الجاموس أو الماعز أو حليب الصويا يوميًّا
الأطفال الذين لديهم مشكلات صحية معينة، مثل العَدوى المزمنة أو النظم الغذائية المقيدة
الأطفال الذين تعرّضوا للرصاص
الأطفال الذين لا يتناولون ما يكفي من الأطعمة الغنية بالحديد
الأطفال المصابون بزيادة الوزن أو السمنة
تتعرّض المراهقات كذلك لخطر نقص الحديد بصورة أكبر لأن أجسامهن تفقد الحديد خلال فترة الحيض.
ما علامات وأعراض نقص الحديد لدى الأطفال؟
إذا كانت كمية الحديد قليلة جدًا فقد تَضعُف قدرة طفلك على العمل بشكل جيد. ومع ذلك، لا تظهر معظم مؤشرات المرض وأعراض نقص الحديد لدى الأطفال حتى يحدث فقر الدم الناتج عن نقص الحديد. إذا كانت لدى الطفل عوامل خطورة للإصابة بنقص الحديد، فتحدثي مع طبيبه.
قد تتضمن مؤشرات فقر الدم الناتج عن نقص الحديد وأعراضه ما يلي:
شحوب الجلد
الإرهاق
برودة اليدين والقدمين
بطء النمو والتطور
ضعف الشهية
التنفس السريع غير الطبيعي
المشكلات السُّلوكية
حالات العدوى المتكررة
الرغبة الملحّة غير العادية في المواد غير الغذائية، مثل الثلج أو التراب أو الطلاء، أو النشا
كيف يمكن منع نقص الحديد لدى الأطفال؟
إذا كنت تعطين طفلك حليبًا صناعيًّا معززًا بالحديد، فمن المرجح أن يحصل على الكمية المطلوبة من الحديد. إذا كنت ترضعين طفلك رضاعة طبيعية، فتحدثي مع طبيب طفلك عن مكمّلات الحديد. قد يكون مكمِّل الحديد قطرات من الحديد تُعطى بجرعة معينة أو من الحديد المُدرج في مكمّلات الفيتامينات.
فيما يلي بعض التوصيات العامة:
الرضع المولودون بعد فترة حمل مكتملة. ابدئي بإعطاء طفلك مكمّل الحديد في عمر 4 أشهر. استمري في إعطاء الطفل المكمّل الغذائي حتى يتناول حصتين غذائيتين أو أكثر في اليوم من الأطعمة الغنية بالحديد، مثل حبوب الإفطار الغنية بالحديد أو اللحم المهروس. إذا كنت ترضعين طفلك بالرضاعة الطبيعية وترضعينه الحليب الصناعي المعزز بالحديد، وكانت أغلبية وجبات طفلك تعتمد على الحليب الصناعي، فتوقفي عن إعطاء الطفل مكمّلًا غذائيًّا.
الرضع المبتسرون. ابدئي بإعطاء طفلك مكمّل الحديد في عمر أسبوعين. استمري في إعطاء طفلك المكمّل حتى سن سنة. إذا كنت ترضعين طفلك بالرضاعة الطبيعية وترضعينه الحليب الصناعي المعزز، وكانت أغلبية وجبات طفلك تعتمد على الحليب الصناعي، فتوقفي عن إعطاء الطفل مكمّلًا غذائيًّا.
تتضمن الخطوات الأخرى التي يمكنك اتخاذها لمنع نقص الحديد ما يلي:
تقديم طعام غني بالحديد. عندما تبدئين في تقديم الطعام الصلب لطفلك عادًة بين 4 أشهر و6 أشهر أطعميه الطعام المضاف إليه الحديد، مثل حبوب الإفطار المعززة بالحديد، واللحوم المهروسة والفول المهروس. وبالنسبة للأطفال الأكبر سنًّا، تشمل المصادر الجيدة التي تحتوي على الحديد اللحوم الحمراء والدجاج والأسماك والبقوليات والسبانخ.
لا تعطيه حليبًا بجرعات مفرطة. بين سن سنة و5 سنوات، لا تسمحي لطفلك بشرب أكثر من 24 أونصة (710 ملليلترات) من الحليب يوميًّا.
تعزيز الامتصاص. يساعد فيتامين C في تعزيز امتصاص الحديد الغذائي. يمكنك مساعدة طفلك على امتصاص الحديد من خلال تقديم الأطعمة الغنية بفيتامين C مثل الفواكه الحمضية، والشمام، والفراولة، والفلفل الحلو، والطماطم، والخضراوات الخضراء الداكنة.
هل يجب فحص الطفل للتحقق من نقص الحديد؟
عادةً، يُشخص نقص الحديد وأنيميا نقص الحديد من خلال اختبارات الدم. توصي الأكاديمية الأمريكية لطب الأطفال باختبار جميع الرضع للتحقق من أنيميا نقص الحديد ابتداءً من سن 9 أشهر حتى 12 شهرًا، وبالنسبة لمن تزيد لديهم عوامل خطورة الإصابة بنقص الحديد، يتم اختبارهم مرة أخرى بسن أكبر. وحسب نتائج الفحص، قد يوصي طبيب الطفل بمكملات الحديد الفموية أو بفيتامينات متعددة يوميًا أو باختبارات أخرى.
يمكن الوقاية من نقص الحديد لدى الأطفال. للحفاظ على نمو طفلك وتطوره بالشكل الصحيح، يمكنك تقديم الأطعمة الغنية بالحديد في وجبات الطعام والوجبات الخفيفة والتحدث إلى طبيب طفلك حول الحاجة إلى إجراء فحصٍ أو تناول بعض مكملات الحديد.
<<
اغلاق
|
|
|
|
|
المستوى، امتزجت فيها كل المشاعر الإنسانية النبيلة، وغلفتها أنامل التكاتف والمحبة بين كل فئات المجتمع السعودي الأصيل، دشنت “جمعية ساند” الخيرية لسرطان الأطفال، وحدة جديدة لعلاج هذا المرض اللعين باسم “ساند” في مستشفى جامعة الملك عبدالعزيز بجدة.
وتأتي الوحدة الجديدة بمثابة مساعدة اجتماعية وإنسانية؛ لدعم توسعات علاج سرطان الأطفال من أجل زيادة الطاقة الاستيعابية لعدد الأطفال المرضى بالسرطان في السعودية، وعلاجهم على أحدث التقنيات العالمية، ضمن خطة القضاء على السرطان في المملكة، واندماجها مع الهدف الرئيسي تجاه مكافحة المرض بشكل عام والأطفال بشكل خاص، حيث تضافرت الجهود الخاصة والخيرية لمساندة هؤلاء الأطفال.
وكان مسح الخصائص السكانية الأخير الصادر عن الهيئة العامة للإحصاء، أظهر أن عدد السكان السعوديين حتى 18 عامًا نحو 7.9 ملايين نسمة، ما شكل دافعًا قويًا لقوى المجتمع السعودي المتكاتف دائمًا، و”جمعية ساند” الخيرية، الساعية دائمًا في مساندة مرضى سرطان الأطفال لتحقيق أحلامهم ورسم البهجة والسعادة على وجوههم الصغيرة، ليصمدوا ويزداد طموحهم في الشفاء والعلاج؛ لوضع استراتيجية من أجل التوعية، وغرس ثقافة مواجهة سرطان الأطفال، والتوجه نحو أهمية سرعة إنشاء مستشفى متخصص لمواجهة وعلاج سرطان الأطفال.
ومن جانبه علق الدكتور عبدالله أبو بكر سعد باعثمان، رئيس مجلس إدارة “جمعية ساند” الخيرية لسرطان الأطفال، مؤكدًا أن افتتاح وحدة “ساند” لعلاج سرطان الأطفال في مستشفى جامعة الملك عبدالعزيز بجدة، تعتبر نموذجًا ناجحًا للتعاون والتمازج بين القطاع الحكومى والقطاع الخاص، ومنها القطاع الخيري ممثلًا في “جمعية ساند” الخيرية.
وأضاف أن مبادرة الجامعة الإنسانية النبيلة والقوية لإنشاء وحدة كاملة جاءت لاحتواء مشاكل شح الأسّرة؛ لمواجهة ازدياد حالات الإصابة بسرطان الأطفال، معقبًا: «تتضمن الوحدة الجديدة عشرة أسّرة وتساهم في علاج 50 طفلًا، ويعد هذا مجهود محمود للترابط والتعاضد بين الجمعية ومستشفى الجامعة، كما أن تلك الخطوة المباركة تؤكد عمق التعاون وتلمس حاجة القطاعات الخيرية التي تلعب دورًا محوريًا في تخفيف الآلام عن ابناءنا وبناتنا من مرضى السرطان”.
ولعل هذا التعاون الخلاق أثمر عن التفكير جديًا فى افتتاح وحدة لعلاج الخلايا الجذعية مستقبلًا؛ بسبب نسبة الشفاء العالية فى “جمعية ساند” الخيرية وهو ما ساهم بقوة فى إبرام اتفاق التعاون مع الجامعة، حسبما قال.
وعلى صعيد متصل، أوضح مهند كيال، المدير التنفيذي للجمعية، أنه بمناسبة اليوم العالمي لسرطان الأطفال، أعلنت “جمعية ساند” تدشين وحدة ساند لعلاج مرضى سرطان الأطفال بالتعاون مع كلية الطب، ومستشفى جامعة الملك عبدالعزيز، وستقوم الوحدة بتشغيل عشرة أسَرة لعلاج ٥٠ طفلًا من محاربي سرطان الأطفال، فضلًا عن توفير مقر ترفيهي للأطفال مخصص لجميع أطفال السرطان في المستشفى، وتعليمهم بالأدوات الترفيهية التي تساعدهم على تطوير قدراتهم ورفع معنوياتهم وإدخال الفرح على قلوبهم أثناء فترة العلاج.
وأكد في تصريحاته الصحفية للعديد من وسائل الإعلام، أن المملكة العربية السعودية أولت مرضى أطفال السرطان الأولوية من أجل تقديم العلاج لهم ومتابعتهم والاهتمام بهم، بالتعاون مع القطاع الخاص والمجتمعي ومن خلال الجمعيات ذات العلاقة وأبرزها “جمعية ساند” التي تعد اليوم من الجمعيات التي تقف على أهبة الاستعداد من أجل توفير العلاج لهم وغرس ثقافة هذا المرض للوقاية منه مناشدًا كافة القطاعات الخاصة والعامة وكذلك الأفراد لبذل كل الجهود من أجل تحقيق رسالة “جمعية ساند”.
وتوجه “الكيال”، بالشكر لصاحب السمو الملكي، الأمير خالد الفيصل، مستشار خادم الحرمين وأمير منطقة مكة المكرمة، ولصاحب السمو الملكي، الأمير مشعل بن ماجد، محافظ جدة، على مساندتهم الدائمة لجمعية “ساند الخيرية”، ما ساهم في تحقيق المزيد من النجاحات المتمثلة في علاج عشرات الحالات من جميع الجنسيات من مرضى السرطان، تأكيدًا على ما تقدمه مملكة الإنسانية لمريض السرطان “الإنسان” فى كل مكان وزمان، مضيفًا: “الشكر موصول لمعالي مدير جامعة الملك عبدالعزيز بجدة، الدكتور عبدالرحمن اليوبي، ورئيس مجلس إدارة “جمعية ساند” الدكتور عبدالله باعثمان، وجميع منسوبي الجمعية”.
وعلى هامش حفل التدشين، كرّم صاحب السمو الملكي الأمير، مشعل بن ماجد، محافظ جدة، الأميرة دعاء بنت محمد، رئيسة هيئة الإشراف والتخطيط؛ لدعمها ورعايتها لأطفال مرضى السرطان.
<<
اغلاق
|
|
|
|
|
ساند الخيرية لمرضى سرطان الأطفال تحت عنوان ” #شاركهم_الابتسامة” والذي أقيم برعاية صاحب السمو الملكي الأمير بدر بن سلطان بن عبدالعزيز أمير منطقة مكة المكرمة بالنيابة بحضور مدير عام فرع وزارة العمل والتنمية الاجتماعية بمنطقة مكة المكرمة عبدالله بن أحمد آل طاوي.
وكشفت الجمعية عن سعيها لبناء أول مستشفى متخصص لعلاج ورعاية الأطفال المصابين بمرض السرطان، وخطتها لتوفير الرعاية الصحية المتخصصة والشاملة لمرضى سرطان الأطفال من خلال شراكات علمية ومجتمعية بمعايير عالمية، وتقديم الدعم المادي والاجتماعي والنفسي والتوعوي للمرضى وذويهم، إضافة لتقديم البرامج التوعوية والتثقيفية للمجمع من خلال الأدوات المناسبة للوقاية من سرطان الأطفال، وتشجيع ودعم الدراسات والبحوث العلمية في مجال أمراض سرطان الأطفال.
وخلال الحفل أكد مدير عام فرع وزارة العمل والتنمية الاجتماعية بمنطقة مكة المكرمة عبدالله بن أحمد آل طاوي على أهمية العمل الخيري باعتباره سمه من سمات النفس البشرية وفطرة أصيلة غرسها الله في الإنسان منذ خلقه، مشيرا إلى أن العمل الخيري تطور خلال العقد الماضي تطورا ملموسا من خلال تقدم وسائل إدارة هذا العمل بطرق مؤسسية فاعلة واعتماد أسلوب التخطيط والتخصص لإدامته واستمراره.
وأشار آل طاوي بأن جمعية ساند تعد خير مثال يحتدى به حيث أصبحت علامة بارزة وهامة فارقة، فضلاً عن كونها مثال للابتكار والإبداع عبر تقديم خدماتها الجليلة وبرامجها العديدة لأبناء هذا الوطن المعطاء، مبينا أهمية دعم مراك سرطان الأطفال في المملكة بما تحتاجه من موارد مالية أو عينية وتقديم خدمات اجتماعية للمرضى وذويهم المحتاجين إلى جانب برامج التعليم والتثقيف للمرضى وذويهم.
من جانبه كشف رئيس مجلس إدارة ساند الخيرية الدكتور عبدالله باعثمان عن علاج أكثر من 100 طفل مصاب بالسرطان موزعين على 6 مستشفيات حكومية وخاصة، فضلاً عن تقديم العون المادي لأكثر من 30 أسرة؛ واستضافة أكثر من 10 أسر في مجمع “ضيوف ساند”.
وأبان د. باعثمان بأن الجمعية شاركت في رسم ابتسامة على شفاة الأطفال عبر فعاليات وبرامج الترفيه التي تجاوزت الـ 30 فعالية، إلى جانب عقد دورات توعية صحية نفسيه لأكثر من 20 مستفيد، مقدما الشكر والتقدير لكافة الداعمين رواد المسئولية الإجتماعية من أهل البر والإحسان الذين نجدهم في كافة ميادين الخير بأياديهم البيضاء يعملون الخير في سبيل مرضاه الله.
وأعرب د. باعثمان عن سعادته برعاية صاحب السمو الملكي الأمير بدر بن سلطان بن عبدالعزيز أمير منطقة مكة المكرمة بالنيابة لحفل الجمعية الذي يدخل السعادة على قلوب هذه الفئة العزيزة علينا جميعا، مؤكداً أنه ليس بمستغرب على ولاة الأمر هذه الرعاية وهذا الاهتمام بكافة فئات المجتمع فقد عودونا على وقفاتهم الخيرة ودعمهم المتواصل لبرامج وأنشطة القطاع غير الربحي.
فيما أكد عضو مجلس إدارة الجمعية والمشرف العام المستشار حمزة بكر عون بأن جمعية ساند تعد أول جمعية متخصصة بسرطان الأطفال في منطقة مكة المكرمة، وجاءت تلبية للحاجة الملحة لهذه الفئة الغالية في تقديم يد العون والمساعدة لهم ولذويهم، مشيراً إلى أن نسبة الشفاء من هذا المرض عالية جداً بحمد الله وخاص عند اكتشافه مبكراً.
وأضاف المستشار حمزة عون بأن الجمعية تهدف لأن تكون الشريك المجتمعي الاستراتيجي الرائد في رعاية مرضى سرطان الأطفال، عبر منظومة برامجها التي تنطلق في إطار شراكتها المجتمعية الإستراتيجية بمعايير عالمية تحت إشراف وزارة العمل والتنمية الاجتماعية، مبيناً بأن هناك طلب متزايد على خدماتها التي تسهم في رفع المعاناة عن الأطفال المصابين بمرض السرطان للتمكن من دمجهم في المجتمع كشريحة غالية على الجميع داعياً أصحاب الأعمال للمشاركة في تنفيذ المشروعات الخيرية والمشاريع والبرامج الراعية لهذه الفئة حتى تزاول حياتها بكل نجاح.
وأشار إلى أن الجمعية تسعى لتفعيل التعاون المشترك بينها وبين مختلف الجهات ورجال الأعمال من أجل رعاية مرضى سرطان الأطفال، بما يسهم في إسعاد الأطفال المرضى والانتقال بهم من سرير المرض إلى عالم العافية، مثمنا جهود الداعمين لتحقيق الأهداف المنشودة التي أنشأت لها الجمعية.
يذكر بأن جمعية ساند الخيرية لمرضى سرطان الأطفال تسعى لمواكبة رؤية المملكة 2030 في تقديم الرعاية الصحية الشاملة لمرضى سرطان وخاصة الفقراء والمحتاجين، وفق رؤيتها كرائد في رعاية مرضى سرطان الأطفال.
<<
اغلاق
|
|
|
|
|
بسببه التعاملَ مع سكَّر الغالاكتوز. ويوجد الغالاكتوز في أجسامنا وفي العديد من الأطعمة التي نأكلها، وهو جزءٌ من سكر تركيبته أكثر تعقيداً يُدعى اللاكتوز. قد تسبِّب عدمُ معالجة وجود الغالاكتوز في الدم فشلاً في وظيفة الكبد والسادِّ/إعتام عدسة العين (مرض يصيب عدسة العين ويسبِّب ضعفاً في النظر) ومشاكل في النمو، وحتَّى الموت لدى تجمُّع المواد غير المرغوب بها في الجسم، وتحوِّلها الى سموم. ويمكن اختبارُ وجود الغالاكتوز في الدم عند الأطفال حديثي الولادة (الولدان) عن طريق فحصٍ للدم فور ولادتهم؛ فإذا اتَّضح وجودُ الغالاكتوز في الدم لدى الطفل، فيجب ألاَّ يأكل أياً من منتجات الحليب أو الأطعمة التي تحتوي على اللاكتوز. وإذا لم يتمَّ تشخيصُ وجود الغالاكتوز في الدم لدى الطفل المصاب، فإنَّ أعراض الإصابة ستظهر عليه بعد مرور بضعة أيَّام على شربه للحليب؛ وتتضمَّن هذه الأعراضُ التقيُّؤ والكسل والعصبيَّة والتشنُّجات (الاختِلاجات) واليرقان. ولكن، باتِّباع نظام غذائي مناسب وخالٍ من الحليب ومشتقَّاته، يمكن للشخص المصاب بوجود الغالاكتوز في الدم أن يعيشَ متوسِّط عمره الطبيعي.
مقدِّمة
يعدُّ وجودُ الغالاكتوز في الدم مرضاً وراثياً ونادراً، يؤدِّي الى عدم قدرة الجسم على التعامل مع سكَّر الغالاكتوز الموجود في الجسم وفي العديد من الأطعمة التي نتناولها. كما يؤدِّي عدمُ معالجة هذا المرض إلى فشل في وظيفة الكبد والسادِّ(إعتام عدسة العين) وصعوبات في النمو، وربَّما إلى الموت.
يعدُّ وجودُ الغالاكتوز في الدم مرضاً نادراً، إذ يُصاب به طفلٌ واحد من بين 60.000 طفل حديث الولادة.
يمكن تشخيصُ وجود الغالاكتوز في الدم عبر إجراء فحص للدم فور ولادة الطفل. ولمعالجة وجود الغالاكتوز في الدم، يجب عدمُ إطعام الطفل كلَّ ما يدخل فيه الحليبُ أو اللاكتوز؛ ويستمرُّ العلاج مدى الحياة، حيث يعيش الطفلُ المُعالَج حياة طبيعية وصحِّية.
يشرح هذا البرنامجُ التثقيفي وجودَ الغالاكتوز في الدم وأسبابَه وأعراضه وتشخيصه وعلاجه.
ما هو وجودُ الغالاكتوز في الدم؟
ينجمُ وجودُ الغالاكتوز في الدم عن عدم قدرة الجسم على التعامل مع سكَّر الغالاكتوز. ويشرح هذا القسمُ بيولوجيةَ هذا المرض الوراثي.
تقومُ التفاعلاتُ الكيميائيَّة في داخل الجسم بدفع الأنسجة والأعضاء للقيام بوظائفها بشكل صحيح؛ كما تساعد هذه التفاعلاتُ الكيميائية على:
هضم الطعام.
تخزين الدهون والنشويات (الكربوهيدرات) لأجل الطاقة.
استخدام الطاقة المخزَّنة.
تساعد بعضُ التفاعلات الكيميائيَّة على تحويل الطعام إلى طاقة، وتُدعى هذه العمليةُ بالاستقلاب، حيث يُنتج الجسمُ موادَّ خاصَّةً تُدعى الإنزيمات، وهي تسمح بحصول هذه التفاعلات الكيميائيَّة وغيرها من التفاعلات المشابهة.
توجد النشويَّاتُ (الكربوهيدرات) والبروتينات والدهون في أنسجة الجسم وفي الأطعمة التي نتناولها؛ وهي تتكوَّن من عدَّة أنواع من السكَّر، منها سكر الغالاكتوز ذو التركيبة البسيطة، وهو جزءٌ من سكَّر ذو تركيبة أكثر تعقيداً يُدعى اللاكتوز.
تحتوي جميعُ مشتقَّات الحليب على سكَّر اللاكتوز، حيث تقوم السكَّرياتُ بتزويد الجسم بالطاقة، ويقوم الجسمُ بحرق الغلوكوز – السكَّر ذو التركيبة الأكثر بساطة – لتوليد الطاقة.
يحتاج الجسمُ إلى عدد من التفاعلات الكيميائية لكي يتمكَّن من التعامل مع سكَّر الغالاكتوز، وتُدعى هذه العمليَّةُ باستقلاب الغالاكتوز، وهي عمليةٌ تحتاج إلى نوع محدَّد من الإنزيمات. وتعدُّ ناقلة يوريديل غالاكتوز -1- فُسفات إحدى هذه الإنزيمات، والذي يؤدِّي نقصُها إلى وجود الغالاكتوز في الدم.
هنالك 3 أنواع مختلفة لمرض وجود الغالاكتوز في الدم، يُصنَّف كلٌّ نوع بحسب نقص أحد الإنزيمات المطلوبة لإتمام عملية استقلاب الغالاكتوز. وأكثرُ الأنواع شيوعاً هو الذي ينجم عن نقص في إنزيم ناقلة يوريديل غالاكتوز -1- فُسفات.
أمَّا النوعان الآخران لوجود الغالاكتوز في الدم فهما أكثر ندرة، وينجمان عن نقص إنزيم كيناز الغالاكتوز أو نقص إنزيم إبيميراز غالاكتوز-6- فُسفات.
إذا شرب الطفلُ المصاب بوجود الغالاكتوز في الدم الحليب، فإنَّ جسمه لن يتمكَّن من استقلاب الغالاكتوز بسبب النقص في مستويات بعض الإنزيمات؛ وعندها تتجمَّع الموادُّ غير المرغوب بها في جسم الطفل متحوِّلةً إلى سموم. ويمكن أن يسبِّب ذلك أضراراً في الكبد والدماغ والكليتين والعينين، كما يمكن لوجود الغالاكتوز في الدم أن يكون مميتاً في بعض الأحيان.
الأعراض
يتمُّ تشخيصُ وجود الغالاكتوز في الدم عند القيام بالفحوصات التي تُجرى للأطفال حديثي الولادة عادةً في المستشفى؛ فإذا كان الطفلُ مصاباً بوجود الغالاكتوز في الدم، ولم يخضع للفحوصات، فإنَّ أعراض المرض ستظهر بعد مرور أيَّام على شربه للحليب.
لا يستطيع جسمُ الطفل المصاب بوجود الغالاكتوز في الدم التعاملَ مع الغالاكتوز، وبذلك تتجمَّع موادُّ غيرُ مرغوب بها في جسمه متحوِّلةً إلى سموم. ويبدأ الطفلُ حينها بالتقيُّؤ، ويصبح أقلَّ نشاطاً، وقد يلي هذه الأعراض تشنُّجات (اختِلاجات) وعصبية ويرقان. وإذا تابع الأهلُ إطعامَ الحليب للطفل، فإنَّ ذلك يؤدِّي عادةً إلى نقص في زيادة الوزن وفشل في الكبد ومرض السادِّ والإعاقة العقلية.
يمكن علاجُ الأطفال حديثي الولادة (الولدان) المصابين بوجود الغالاكتوز في الدم باتِّباع نظام غذائي خاص، ويعيشون بذلك حياةً طبيعية.
الأسبابُ الوراثيَّة
يعدُّ وجودُ الغالاكتوز في الدم مرضاً وراثياً، أي يحصل الطفل على جين المرض من أحد الأبوين. ويشرح هذا القسمُ الجانبَ الوراثي للمرض.
تعطي الجيناتُ تعليمات للجسم لإنشاء موادَّ معيَّنة، كما أنَّها مسؤولةٌ عن الشكل، ولها علاقة وطيدة بالصحَّة؛ حيث يحتوي الجسمُ على آلاف الجينات.
لدى كلِّ إنسان 23 زوجاً من الصبغيات (الكروموزومات)، حيث تتوضَّع الجينات. ويقع الجينُ المسؤول عن وجود الغالاكتوز في الدم على الصبغي رقم 9، وهو مسؤولٌ عن إنتاج إنزيم )ناقلة يُوريديل غالاكتوز -1- فُسفات( الذي يُساهِم في عملية استقلاب الغالاكتوز.
إمَّا أن يعمل جينُ وجود الغالاكتوز في الدم بشكل طبيعي، أو أن يكون مصاباً بعلَّة ما (مَعيباً). وسندعو الجين السليم "N" والجين المعتل "d".
لدى كلِّ إنسان جينان اثنان لوجود الغالاكتوز في الدم، أحدهما من الأب والآخر من الأم. ويكون الطفلُ حديث الولادة مُصاباً بوجود الغالاكتوز في الدم إذا كان الجينان مَعيبين.
يكون الجينُ السليم "N" أقوى من الجين المعيب "d"؛ لذا، لا يُولد الطفلُ مُصاباً بوجود الغالاكتوز في الدم إذا كان أحدُ جيني المرض معيباً لديه.
لا يُصاب الشخصُ "NN" بوجود الغالاكتوز في الدم.
لا يُصاب الشخصُ "Nd" بوجود الغالاكتوز في الدم، لكنَّه يحمل جيناً معيباً "d"، وينقله وراثياً.
- يُولد الشخصُ "dd" مُصاباً بوجود الغالاكتوز في الدم.
يعطي كلٌّ من الأبوين طفلهما أحدَ جيني وجود الغالاكتوز في الدم بشكل عشوائي.
إذا كان جينا المرض لدى الأبوين "NN"، فإنَّ طفلهما لا يكون مُصاباً بوجود الغالاكتوز في الدم، فهما سينقلان أحد جينيهما السليمَين إلى الطفل بشكل عشوائي.
إذا كان جينا المرض لدى الأبوين "dd"، وهو أمرٌ نادر، فإنَّ طفلهما يكون مُصاباً حتماً بوجود الغالاكتوز في الدم، فهما سينقلان أحدُ جينَيهما المعيبين إلى الطفل بشكل عشوائي.
إذا كان جينا المرض لدى أحد الأبوين "NN" والآخر "Nd"، فإنَّ جينَي المرض لدى الطفل سيَكونان "NN" بنسبة 50% أو "Nd" بنسبة 50% أيضاً. وبذلك، لا يكون الطفلُ مُصاباً بوجود الغالاكتوز في الدم في كلتا الحالتين، لكنَّه يكون حاملاً لجين معيب "d" في الحالة الثانية. ويعطي الشخصُ "NN" جيناً سليماً دائماً.
إذا كان كلا الأبوين "Nd"، فسيكون لدى طفلهما نسبة ¼ (25%) للإصابة بوجود الغالاكتوز في الدم.
تجدر الملاحظةُ أنَّ لدى جميع الأطفال من أبوين "Nd" نسبةُ الإصابة ذاتها؛ فالطفلُ الأوَّل لديه نسبة 25% للإصابة، وهي النسبةُ ذاتها لأطفالهما الآخرين.
تحرِّيُ الأطفال الولدان (حديثي الولادة)
يُشخَّص وجودُ الغالاكتوز في الدم عادةً قبل ظهوره من خلال تحرِّي الأطفال حديثي الولادة و ذلك للكشف عن وجود أمراض محدَّدة.
يجرى تحرِّي الأطفال حديثي الولادة في عدة مستشفيات ، لكنَّ بعضَها لا يُدرِج اختبارَ وجود الغالاكتوز في الدم ضمن قائمة اختبارات الأطفال حديثي الولادة (الوِلدان).
يتمُّ وخز كعب الطفل بهدف إجراء اختبارات الأطفال حديثي الولادة، قبل خروج الطفل من المستشفى بقليل عادةً، حيث يُوضَع الدمُ على بطاقات الترشيح، ويتمُّ إرسالها إلى المختبر بعد أن تجفَّ. ويكون الدمُ الموجود على أحد بطاقات كافياً لتحرِّي عدَّة أمراض.
تقوم بعضُ المستشفيات بتحرِّي وجود الغالاكتوز في الدم عبر قياس نشاط إنزيم في عيِّنة الدم وهو (ناقلة يُُوريديل غالاكتوز -1- فُسفات) . بينما تقوم مستشفيات أخرى بقياس الغالاكتوز في عينة الدم، إذ يحتوي دمُ الأطفال المصابين بوجود الغالاكتوز في الدم على نسب مرتفعة من الغالاكتوز إذا تمَّ إطعامهم الحليب أو شراباً يحتوي على اللاكتوز.
تُدعى نتيجة الاختبار غير الطبيعية "بالإيجابية". وإذا كانت نتيجةُ فحص وجود الغالاكتوز في الدم إيجابيةً، فيتم إجراءُ الاختبار مرَّةً أخرى للتأكُّد أو يتم إجراءُ اختبارات أخرى كفحص البول والدم والجينات.
إذا كانت المستشفى التي وُلد فيها الطفل لا تقوم بإجراء تحرٍّ لوجود الغالاكتوز في الدم، أو إذا لم يُولد الطفل في مستشفى، فيمكن اللجوء إلى مختبرات تقوم بهذا الاختبار.
المعالجة
لا تستطيع أجسامُ الأشخاص المصابين بوجود الغالاكتوز في الدم التَّعاملَ مع الغالاكتوز بشكل صحيح. لذا، تعتمد المعالجةُ على التقليل من مستوى الغالاكتوز في الجسم. كما يمكن القيامُ بذلك عبر الامتناع عن الطعام والشراب الذي يحتوي على الحليب ومشتقَّاته.
تحتوي بعضُ الأطعمة التي نتناولها على اللاكتوز الذي يحتوي بدوره على الغالاكتوز، حيث يشكِّل الحليبُ المصدرَ الأساسي لللاكتوز. لذلك، يساهم الامتناعُ عن الأطعمة التي تحتوي على الحليب في تخفيض نسبة الغالاكتوز في الجسم.
يتمُّ إيقافُ الحليب المحتوي على اللاكتوز عن الرضيع فورَ تشخيص وجود الغالاكتوز لديه، حيث يمكن إطعامُ الطفل حليب الصويا أو غيره من بدائل الحليب التي لا تحتوي على اللاكتوز. وتستمرُّ معالجةُ وجود الغالاكتوز في الدم مدى الحياة، حيث يجب على المصابين به الامتناع عن كافَّة الأطعمة المحتوية على الحليب ومشتقَّاته طوالَ حياتهم.
يمكن تجنُّبُ الأعراض الشَّديدة لدى الأطفال من خلال عدم إطعامهم أيَّاً من منتجات الألبان. ويعيش المصابُ بوجود الغالاكتوز في الدم حياةً طبيعية وصحِّية إذا واظب على نظام غذائي خالٍ من منتجات الألبان.
لا يمكن تجنُّبُ بعض التأثيرات طويلة الأمد لوجود الغالاكتوز في الدم؛ فمثلاُ، قد لا يعمل المبيضان بشكلٍ طبيعي لدى النساء المصابات، ومن الممكن أن تُصابَ تلك النساءُ بفشل في وظيفة المبيضين. كما يعاني بعضُ المصابين من كلا الجنسين من صعوبات في التعلُّم والنطق حتَّى إذا تمَّ اتِّباع العلاج.
الخلاصَة
يعدُّ وجودُ الغالاكتوز في الدم مرضاً وراثياً نادراً، لا يستطيع جسمُ المصاب به التعاملَ مع سكَّر الغالاكتوز الذي يمثِّل جزءاً من اللاكتوز، ويوجد في منتجات الألبان. وقد يؤدِّي إهمالُ علاج هذا المرض إلى فشل في وظيفة الكبد وإلى السادِّ ومشاكل النمو والموت في بعض الحالات.
يمكن تشخيصُ وجود الغالاكتوز في الدم لدى الأطفال حديثي الولادة من خلال فحص للدم فور حصول الولادة. ويتضمَّن العلاجُ الالتزامَ الكامل بالامتناع عن تناول منتجات الألبان. هذا، ويعيش الأطفالُ في ظلِّ العلاج حياةً صحِّية وطبيعية.
إذا كان المستشفى الذي وُلد فيها الطفلُ لا يقوم بإجراء اختبار لوجود الغالاكتوز في الدم، أو إذا لم يُولد الطفلُ في مستشفى، يمكن اللجوءُ إلى مختبرات تقوم بهذا الفحص.
<<
اغلاق
|
|
|
|
|
العناء والمشقة قاصدا ذاك الرجل أو ما يعرف بالطبيب الشعبي حتى يصف له هذا الدواء زعموا أو تلك الوصفة العشبية الشعبية لبرء مرض معضل أو سرطان مميت؛ فإنه لا يتردد أن يتناوله ولو بأغلى الأثمان وهو يعلم ضمنا أن هذا " الطبيب الشعبي" لا يحمل أدنى شهادة طبية أو دوائية تخول له صرف " الخلطة" فضلا على أنه لا يملك المقومات الأساسية في تشخيص المرض ومن ثم علاجه وإنما هي خلاص الكلمة المشهورة " لنجرب" فإن نجحت فهو الطبيب الهمام العشبي الناجح وإن لم يكن فلن يذكر وتكون الوصفة في مهب النسيان أو ربما تستخدم كلمة اخرى" لنجرب شيئا آخر" علها تصيب هذه المرة.
صورة متكررة تحدث بين الفينة والأخرى أبطالها هؤلاء المتعلقون بأستار الدجل والمتحدثون باسم الطب والمتلاعبون بأجساد المرضى والقصص في ذلك كثيرة وعظيمة أما الضحايا فهم المرضى بلا شك.
أما الحقائق الغائبة فإن هناك حوادث قد أشارت إلى تلاعب هؤلاء والمعامل المخبرية المتخصصة أثبتت وجود عناصر دوائية ضمن هذا الخليط العشبي كمادة “ Ventolin” والمشهورة عند مرضى الربو والمسؤولة عن توسعة الشعب الهوائية؛ لذلك يظن المريض أن ذاك الخليط السحري قد أدى نتائجه في وقت قصير؛ واكتشف أيضا مادة " الكورتيزون" الدواء الأساسي والمسؤول عن منع الإلتهبات المزمنة والحادة والمادة الريئسية لعلاج معظم أمراض السرطان قد دخلت ضمن هذا التكوين الخليطي ؛ومنها أيضا أدوية خافضة الحرارة قد امتزجت بالخليط المزعوم توصف للمريض المصاب بالحرارة المزمنة وقد اعتصر جسده باثارها فيطرب لذلك فرحا وقد تعلق قلبه بسراب هذه الخلطات التى تغير من حدة المرض مؤقتا ثم لا يلبث أن يعود المرض مرة أخرى؛ لكن هذه المرة أشد فتكا وفراسة يستصعب فيه العلاج وخصوصا ما يتعلق بالأورام الخبيثة فتصبح أكثر خبثا وصعوبة بعد أن انتشر المرض واستفحل؛ والأمثلة لدينا كثيرة مأساوية.
اما الحقيقة الاخرى هي أن العلاج الكيماوي على سبيل المثال لمقاومة الأمراض السرطانية هو علاج نتاج مخاض سنوات عديدة من البحث والتجارب بين أروقة المختبرات والمعامل قد مر في مراحل عديدة من الدراسات الطبية والمقارنات المرحلية حتى يهيأ ويوصف للمريض المصاب وقد قتل بحثا وتقصيا واختبر في مقاومته للخلايا السرطانية العدوانية ومدى حساسية هذه الخلايا لهذا الدواء؛ واثاره في الخلايا السليمة.
إنها دراسات مضنية ومتتالية تصرف فيها الملايين من الدولارات تبدأ على أجساد الحيوانات لاكتشاف تأثيرها الوقتي والمستقبلي والاثار الناجمة عن ذلك وتنتهي بصرفها للمريض بعد أن تمر بسلسلة من الدراسات والتجارب حتى يعطى لها الضوء الأخضر لاستخدامها من قبل هيئات عالمية صحية معترفة كالهيئة الصحية والغذائية الأمريكية والمعروفة " FDA" .
ولايوصف العلاج الكيماوي إلا أن يكون ضمن جدول زمني محدد تختلف المدة باختلاف نوع السرطان ومدى انتشاره؛ قد يصل العلاج إلى فترة زمنية طويلة تصل إلى 2سنتين أو أكثر لعلاج سرطان الدم الحاد على سبيل المثال؛ ومعظم فترات العلاج للسرطانات الأخرى لاتقل عن سنة واحدة؛ كل ذلك الجهد الطبي نما عن دراسات متأنية تحسبا لظهور الخلايا الخبيثة مرة أخرى في نفس المكان أو أماكن أخرى وحينها يستصعب العلاج و التخلص منه.
بعد هذا التواصل الطبي المتأني لمعرفة الأسباب والتشخيص ومن ثم العلاج يأتي من يسفه ذلك كله بوصفة مخلوطة مزعومة وقد اختلط فيها الحابل بالنابل؛ فهذا الخليط موسوم لعلاج داء البهاق وذاك لعلاج الصداع واخر لعلاج أدواء البطن حتى غدى الطبيب والصيدلاني في ان واحد.
وأذكر في هذا المقام على سبيل الحصر ؛ أن طفلا قد أصيب بمرض سرطان الغدد العصبية في الغدة الكظرية وقد تم اكتشاف المرض في مراحله الأولى بالأدلة الطبية المتاحة وتم التعريف بالمرض والعلاج والمضاعفات الممكنة؛ ولكنا فوجئنا اختفاء ولى أمر المريض مع ابنه بعد رفض العلاج الكيماوي؛ وبعد أكثر من 6 أشهر عاد المريض بعد ان انتشار المرض في اكثر من عضو جسمي؛ وقد استعصب على العلاج العشبي الموصوف من قبل مدعي الطب ؛ وأكل المرض جسده حتى كسا العظم الجلد وصار الجسم باليا خلقا لولا أن تداركه نعمة من ربه فتماثل للشفاء بفضل من الله ثم استمرار العلاج الكيماوي الخاص في مثل هذه الحالات ضمن جدول زمنى محدد.
الحقيقة الغائبة الأخرى؛ هو اعتقاد الناس أن مرض السرطا ن هو مرض واحد لا يعرف إلا أنه قاتل إذا أصاب الجسد ؛ وهذا خطأ شائع حيث أن مرض السرطان يشمل العديد العشرات بل المئات من الأنواع المختلفة التى قد تصيب جسد الأنسان من رأسه إلى أخمص قدميه وهي تختلف باختلاف نوع الخلية السرطانية التى ينشأ منها؛ فسرطان الدم يختلف عن سرطان الثدي اختلافا طبيا ونسيجيا وجينيا وبالتالي في كنه العلاج الكيماوي ومدى استجابة هذه الخلايا للعلاج ونسبة الشفاء منه وكذا في سائر الأنواع؛ وحتى في النوع الواحد قد تجد اختلافات جوهرية بين خلاياه والشفاء منه فسرطان الدم الحاد يختلف عن سرطان الدم المزمن الذي عادة مايصيب الكبار وهذه الإختلافات بائنة في التشخيص والعلاج.
والمعروف بالدراسات الطبية أن مجمل سرطان الأطفال تستجيب للعلاج الكيماوي عن غيره لدى الكبار فنسبة اختفاء هذا المرض في الأطفال أكثر منه في الكبار وقس على ذلك معظم الأنواع الأخرى.
هذا التطور الملحوظ في التشخيص والعلاج لهذا النوع من الأمراض قد بدد الصورة القاتمة عنه والمعروفة خطأ من لدن الناس التي هى بحاجة إلى تصحيح ودراية حتى يتمكن من تشخيص المرض في مراحله الأولى قبل انتشاره.
ومفهوم اخر خاطئ يعتقده بعض أقارب المرضى أن أول الدواء هو الكي؛ فحديث نبينا صلى الله عليه وسلم واضح أشد الوضوح أن اخر الدواء هو الكي بل أنّ هناك أحاديث نهى فيها صلى الله عليه وسلم أمته عن الكي فعن ابن عباس أن النبي صلى الله عليه وسلم قال:( الشفاء في شربة عسل وشرطة محجم وكية نار وأنهى أمتي عن الكي)
أخرجه البخاري في كتاب الطب باب الشفاء , لذلك فليس من الغرابة أن نسبة ليست بالقليلة من المرضى المحالين إلى المراكز المتخصصة لعلاج السرطان قد غطت أجسادهم اثار الكي الملتهبة طبيا حتى أن بعضهم انتهي امره في العناية المركزة جراء شدة الإلتهابات الجلدية واخرتأخر علاجه الكيماوي بسبب مضاعفات الكي كل ذلك بسبب القصور في فهم أحاديثه صلىّ الله عليه وسلم.
ختاما؛ ليس من العيب أن يعترف الإنسان بخطئه ولكن العيب أن يستمر فيه.
<<
اغلاق
|
|
|
|
 1 وينهكها، فنصل إليه قبل أنْ يصل إلينا ونحاصر هذا السّرطان " الإرهابي" قبل أنْ يحاصر هذه الأجسام المنهكة، ويقتحم الجدار المناعيّ الدفاعيّ متطفّلا على المواد الغذائيّة الأساسيّة لنموّ الخلايا والأنسجة الحيويّة محتلا جسم الإنسان تاركاً جسداً متعباً ومناعة منهكة وضعيفة ؛ هل يستطيع الأطباء والعلماء الباحثون في هذا المجال في اكتشاف دواء لمنع سرطان الدّم مثلا ؟ أو صنع عقار لمنع سرطان الثّدي ؟ أو يمكن ابتكار لقاح على غرار اللّقاحات ضدّ الأمراض المعدية يمكن أنْ يؤدي إلى منع انتشار الخلايا السّرطانيّة ؟
لم يغب عن ذهن الباحثين والأطباء والمختصين في علم السّرطان ـ البحث عن إجابة لهذه الأسئلة الآنفة الذّكر؛ لعلمهم أنّ هذه الخلايا السّرطانيّة إذا اجتاحت جسم الإنسان ربّما يكون من الصّعوبة التخلّص منها أو مقاومتها؛ وبالرّغم من خبث هذ الخلايا إلا أن التطور الكبير والملاحظ في علاجه خلال العقد الأخير من هذا العصر قد أضاف جواً من التفاؤل ساد الأوساط الطبيًة خصوصاً في علاج سرطان الأطفال؛ فبعد أنْ كان مرض سرطان دم الأطفال يقضي على نصف المرضى المصابين؛ شهدت السنوات الأخيرة أهمّ الإنجازات الطبيّة في علاج هذا النّوع من الأمراض حيث وصلت نسبة الشفاء منه 75%-85% وقس على ذلك بعض الأمراض السّرطانيّة الأخرى.
أكثر من 4.5 بليون دولار صرفت في مجال الأبحاث للوقاية ومنع حدوث السّرطان لعام 2003 كان ذلك في معهد السّرطان العالمي أو ما يعرف "NCI"
حتى يمكن التوصل إلى كيفية الوقاية من السّرطان؛ لا بد من الإطلالة على العوامل التي قد تكون المسبب لتكاثر هذا الخلايا بشكل غير منظم وعشوائي، وانتشارها في أعضاء الجسم ، وما هو السرّ في مقاومتها لبعض المواد الكيمائيّة والعلاجات الإشعاعيّة،وبالتالي مدي قابليّة هذه الخلايا للانتكاسة، وإنْ طال الزمن.
أمّا أهمّ الأسباب:
1- أسباب داخليّة جينيّة قد تكون سبباً في انتشار مرض السّرطان، وهنا لا يمكن للطبّ الحديث أنْ يتدخل في منع حدوثها في العصر الحالي وهي بفضل الله لا تشكل جزءًا كبيراً في سبب نشوء السّرطان.
2- أسباب خارجيّة بيئيّة قد تشكّل جزءًا أساسياً في تكوين ونشأة الخلايا السّرطانيّة بمساعدة جاهزيّة وارتباك الجينات في جسم الإنسان ومنها:
الغذاء ونوعيّته:
النظريّة السائدة هي أنّ بعض الصّبغات الكيمائيّة التي تدخل كنعصر أساسيّ في المعلبات الغذائيّة قد تشكل عنصراً مباشراً أو غير مباشر في حدوث السّرطان، بالرّغم من أنّ هذه لا تزال في طور النظريّات التي تحتاج لمزيد من الضّوء والأبحاث. قد يكون سبب ثلث السّرطان منشؤه الغذاء.
أثبت أنّ النيكوتين مما لا يدع مجالا للشكّ أنّه متورّط في سرطان الفم واللّثة والرئتين ؛ وبذلك من السهل جداً أنْ يبعد عنه الإنسان تماماً.
مادة أسبيتوس والموجودة في بعض مناجم الأرض، وقطع غيار السيارات سابقاً كان لهذه المادة السّبق في حدوث سرطان الغشاء المحيط بالرئتين.
ومن هنا ظلّت الأبحاث السائدة في كيفيّة منع حدوث السّرطان عن طريق بعض المواد الغذائيّة والفيتامينات الأساسيّة ؛ كفيتامين E وفيتامين A ومادة السلينيوم، لا تزال محطّ تجارب الباحثين في هذا المجال.
التأثيرات الفيزيائيّة:
أشعّة الشمس: أُثبت أنّ أشعة الشمس قد يسبّب حدوث سرطان الجلد لذوي البشرة البيضاء؛ ولذلك قد يمكن منع الإصابة بهذا المرض بالتقليل من التعرّض للشمس لفترات طويلة واستخدام الدهون الجلديّة عند التعرّض.
أشعّة إكس الطبيّة: فضلا عن التأثيرات الجانبيّة كالتشوهات الخلقيّة للجنين؛ فحدوث سرطان العظم مثلا قد ينشأ من التعرّض لجرعات كبيرة وعديدة من هذه الأشعّة وخصوصاً جراء التعرّض للأشعة المقطعيّة.
عوامل بيئيّة جرثوميّة:
وخصوصاً الفيروسيّة منها ثبت أنّ لها علاقة بنشأة وتكاثر الخلايا السّرطانيّة مثل بعض أنواع سرطان الغدد الليمفاويّة لدى الصغار ومسبب هذا النوع هو ما يعرف “EBV” ، وسرطان عنق الرحم الذي يصيب الكبار.
ومن الطفيليّات؛ جرثومة البلهارسيا المسوؤلة عن سرطان المثانة.
وهناك بعض أنواع البكتيريا المسبّبة لأنواع أخرى سرطانيّة، وهي نادرة الحدوث بفضل الله.
ومما يجدر ذكره في هذا المقام هو فيروس الإيدز الذي لطالما أرّق مضاجع المرضى والمصابين بما يسبّبه من الأعراض والأهوال الجسديّة والنفسيّة؛ فهو أحد أهمّ الفيروسات المسبّبة لمرض السّرطان وخصوصاً مرض سرطان الغدد الليمفاويّة وسرطان “ Kaposi” الجلديّ المميت.
والوقاية من هذه الجراثيم الفيروسيّة منها والبكتيرية - بعد توفيق الله- يكون بالوقاية من الإصابة بهذه الجراثيم، فمثلا الوقاية من مرض الإيدز يتمثل بالتزام مبادئ الدين، والزّواج الشرعيّ، وفحص الدّم قبل النقل والتبرع، وأخذ الاحتياطات الطبيّة اللازمة.
والوقاية من البلهارسيا والمنتشرة في بعض الأقطار العربيّة هي الاستخدام بشكل صحيّ، والبعد عن تلوّث مصادر المياه حتى لا تكون مصدراً للعدوى بجرثومة البلهارسيا.
وبالجملة فالوقاية من السّرطان تتمثل في:
تهيئة الجو الصحي الملائم للأسرة من خلال الغذاء والمتمثل في الإكثار من أكل الفواكه والخضروات والبعد بقدر الإمكان من تناول الدهون ومشتقاتها وكذا اللحوم الحمراء.
الالتزام بالتطعيم الصّحي والمحدّد من قبل وزارة الصّحة.
حياة صحيّة بدون تدخين في المنزل والسيارة وأماكن وجود الأطفال.
اتباع الإرشادات الصحيّة من قبل وزارة الصحة بخصوص الأمراض المعدية وكيفيّة تجنّبها.
عدم التعرض لأشعة الشمس لفترات طويلة لما لها من تأثير في نشوء سرطان الجلد عند ذوي البشرة البيضاء
زيادة الوعي الصحي عن كنه هذا المرض، وأعراضه، ومسبّباته، وتوفّر علاجه، وزيادة نسبة الشّفاء- بإذن الله- خصوصاً في بداياته.
الخُلاصة:
يظلّ الاكتشاف المبكر للسرطان الجزء الحيويّ والهام لمنع انتشاره واستفحاله ؛ فقد أثبتت الدّراسات الطبيّة أنّ التشخيص المبكّر يرتبط اطرادياً بنسبة الشّفاء منه، والتقليل من الآثار الناجمة عن استخدام العلاج الكيماويّ.
<<
اغلاق
|
|
|
|
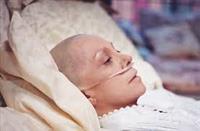 1 النخاع العظمي في المراكز الطبية العالمية؛ وهم يتمتعون ويعيشون حياة صحية جيدة وأضحى الأمل المنشود لعلاج الأمراض السرطانية في الحالات المتقدمة أو في بعض الأحيان عند المراحل الأولى بعد اكتشاف المرض.
لقد شهد ربع القرن الأخير تطورًا ملحوظًا وسلسلة من النجاحات في زراعة الخلايا الأساسية والمعروفة "Stem Cell" وهي الخلايا الأبوية التى حباها الله سبحانه وتعالى قدرة عجيبة على التكاثر والتنوع ؛ من هذه الخلايا تنشأ خلايا الدم البيضاء "الخلايا الدفاعية" ؛ وخلايا الدم الحمراء الأساسية لنقل الأكسجين حتى تستمر الحياة؛ والصفائح الدموية لوقف النزيف، وكذلك الخلايا اللمفاوية والأساسية لاستقرار المناعة الجسمية ضد الدخلاء الأجانب. وبالتجارب المعملية وجد أن خلية"Stem Cell" واحدة قادرة على التكاثر لألف خلية أو ما يسمى "Progenitor".
إحصائيًا ما بين 40000 إلى 50000 حالة زراعية سنويًا تتم في المراكز الطبية العالمية بمعدل نمو يصل إلى 20% سنويًا؛ والأسباب في ذلك متعددة ومتنوعة فأحد هذه الأسباب الهامة ؛ نجاح هذا النوع من الزراعة في الشفاء من بعض الأمراض السرطانية وغيرها من الأمراض الوراثية المزمنة والمستعصية للعلاج بالأدوية الأخرى ؛ وتوفر مصادر الخلايا الأساسية من المتبرع . فبعد أن كان النخاع العظمي هو المصدر الرئيس للزراعة ؛ صار استخلاص هذا النوع من الخلايا سهلاً دون التدخل الجراحي ودون استخدام التخدير العام ؛ وذلك عن طريق دم المتبرع بعد أن يتم فصل الخلايا الأبوية عن باقي الخلايا الأخرى ثم نقلها للمريض المستقبل بعد معالجتها من الشوائب والخلايا الأخرى ؛ ثم لا ننسى المصدر المهم الآخر والذي تم استخدامه في الخمس عشرة سنة الأخيرة وهو استخدام الخلية الأبوية"Stem Cell" واستخلاصها من الحبل السري بعد الولادة إذا تم التطابق النسيجي بين المتبرع والمستقبل . فقد قام الدكتور “ Gluckman” وزملاؤه بأول زراعة من هذا النوع في عام 1988 م لطفل في الخامسة من عمره أصيب بمرض نقص الدم الوراثي أو ما يعرف بـ " FANCONI Anemia” ولا يزال المريض يتمتع بصحة جيده دون الحاجة لأن يتبرع له بالدم. ثم بعد هذا النجاح زاد ت شهية الأطباء في هذا التخصص لهذا النوع من الزراعة عن طريق الحبل السري “ Cord Blood” وصار لهذه الخلايا بنك خاص لحفظها حتى الاستخدام. حتى عام 1998 م تم زراعة ما يقارب 600 حالة مرضية عن طريق الحبل السري" Cord Blood Transplantation”. ومن الأسباب التي كانت وراء زيادة حالات الزراعة التطور الملحوظ في العناية بالمريض قبل وأثناء وبعد الزراعة مما أثر بشكل كبير في نجاح العملية.
وبسبب هذا التعدد لمصادر الزراعة لم يعد يطلق المصطلح المعروف "زراعة النخاع العظمي" أو ما يعرف طبيًا "Bone Morrow Transplantation”،بل أصبح الاسم المتداول ( اسم زراعة الخلايا الجذعية) أو ما يعرف" Hematopoietic Stem Cell Transplantation”
انطلاق الفكرة:
بعد الحرب العالمية الثانية ، وتحديدًا بعد ضرب مدينتي هيروشيما ونجازاكي اليابانيتين بالقنبلة الهيدروجينية وما أعقب ذلك من موت عشرات الآلاف من البشر نتيجة للتأثير الإشعاعي القاتل عرف أن سبب الوفاة هو فشل النخاع العظمي نتيجة لحساسيته للتأثير الإشعاعي ومن ثم فشله في إنتاج الخلايا الحيوية الآنفة الذكر وبالتالي تعرض الإنسان المصاب للالتهابات الجرثومية الحادة بسبب نقص الخلايا الدم البيضاء ؛ وتعرضه للنزيف الدموي الحاد القاتل في بعض الأحيان بسبب نقص الصفائح الدموية أو حدوث الوفاة بسبب فقر الدم الحاد وما يصاحب ذلك من الهبوط القلبي الحاد.
بعد هذا الاستنتاج تبين لكل من الدكتور جاكبسون Jacobson و الدكتور لورينز Lorenz أنه يمكن إنقاذ وحماية الفئران من تأثير الإشعاع على خلايا النخاع والحد من مضاعفاته بحماية الطحال ( المعروف أيضا بإنتاجه للخلايا الأساسية) أو عن طريق نقل نخاع نقي إلى الفأر المصاب. ومن هنا بدأت فكرة زراعة النخاع العظمي ونقلها من المتبرع إلى المستقبل كفكرة بدائية بسيطة. ووجد أنه يمكن حماية الكائن الحي من مضاعفة الإشعاع القاتل بنقل الخلايا الأبوية من المتبرع إلى المريض ؛ وصار الإشعاع قبل الزراعة أحد أهم أركان العلاج لإعداد المريض وتهيئته ليستقبل الخلايا الجديدة .
تاريخيًا: أول محاولة ناجحة لزراعة النخاع العظمي تمت في عام 1968م لثلاثة أطفال مصابين بمرض نقص المناعة الوراثي؛ جمعت الخلايا الأبوية المتطابقة نسيجيًا من عائلة المرضى ونقلت إلى المرضى. منذ ذاك العام حتى عام 1994م تمت أكثر من 600 حالة زراعة لمرضى نقص المناعة الوراثي. وقبل عام 1968 م كانت هناك محاولات ولكنها باءت بالفشل لعجز الأطباء عن معالجة رفض جسم المستقبل للخلايا القادمة الجديدة بسبب القصور في فهم فسيولوجية نقل الأعضاء والخلايا الدموية من المتبرع إلى المريض.
من هم المرضى الذين هم بحاجة لزراعة النخاع العظمي؟
يعتقد كثير من الناس أن زراعة النخاع العظمي هي فقط لمرضى السرطان بأنواعه؛ والحقيقة أن أكثر من 50% من الزراعة
تكون للمصابين بمرض السرطان الدموي المزمن والحاد والباقي موزع على أمراض أخرى مثل: سرطان الغدد اللمفاوية وسرطان الصدر؛ بعض حالات سرطان الدماغ وكذلك أمراض أخرى مثل أمراض نقص الدم الوراثي مثل الأنيميا المنجلية و" الثلاسيميا"
أو ما يعرف "Thalassemia “ وأمراض نقص المناعة الوراثي والأمراض الوراثية الأخرى بسبب نقص الإنزيمات.
وصارت الزراعة لأكثر من 14 مرضًا سرطانيًا واكثر من 14 مرضًا غير سرطانيًا وراثيًا.
الجدير بالذكر أن الزراعة لا توصف فقط للحالات المرضية المتأخرة ؛ بل هي الحل الوحيد لبعض الأمراض الوراثية مثل نقص المناعة الحاد
ونقص المواد الإنزيمية المهمة في عمليات الإيض" Metabolism” ومرض فشل النخاع العظمي بغض النظر عن أسباب الفشل وخصوصا عند بداية التشخيص.
هل يتعرض المتبرع بالنخاع أو بالدم لأي مضاعفات؟
بينت الدراسات الطبية أن المضاعفات الناجمة عن التبرع بالنخاع العظمي نادرة الحدوث بسبب آثار التخدير العام ففي كل 400 حالة تبرع يتعرض متبرع واحد للخطر. أما التبرع بالخلايا الأساسيـة ” Stem Cell” عن طريق الدم بعد فصلها من الخلايا الأخرى ؛ فالأعراض الجانبية تحصل بسبب حقن المتبرع بالدواء المساعد لزيادة أعداد الخلايا الأساسية غير أن هده المضاعفات بسيطة وأهمها الصداع وآلاّم المفاصل والعظام والقيء وكلها يمكن السيطرة عليه.
ولاشك أن التبرع بهذه الخلايا عن طريق سحب الدم بعد فصلlrhghها ومعالجتها دون الحاجة للتخدير العام هو أكثر أمانًا وأقل تكلفة ولا يستدعي تنويم المتبرع في المستشفى . فضلاً عن قدرة هذه الخلايا
على التأقلم والتكيف وسرعة الانتشار والتنوع داخل جسم المريض المستقبل حتى بات هذا المصدر للزراعة هاما وأكثر استخداما.
زراعة خلايا النخاع وزراعة الأعضاء:
رغم التشابه الاسمي والفكري ؛ وكونها يشتركان في فكرة نقل عضو أو خلية من متبرع سليم صحيح إلى مستقبل مريض بأمس الحاجة إلى العلاج ؛ تظل هناك فروق طبية وجراحية هائلة بين كلا النوعين من الزراعة، وللتبسيط فالفروقات كالآتي:
1- إن زراعة الأعضاء كزراعة الكلى أو زراعة الكبد، هي عملية جراحية صرفة تنفذ بأيدي جراحين متخصصين في زراعة الأعضاء؛ أمّا زراعة خلايا النخاع العظمي فإنها تؤدَّى بإشراف طبي متخصص في أمراض الدم والأورام.
2- وزراعة الأعضاء تلزم المريض بأن يستمر في العلاج المناعي للتغلب على رفض العضو المتبرع به مدى الحياة ؛ بينما تتراوح مدة علاج منع الرفض ما بعد زراعة النخاع العظمي من 6 أشهر إلى 9 أشهر ما لم تحدث مضاعفات الرفض والفشل.
3- يمكث المريض بعد زراعة العضو في الغالب مدة اقل من المريض بعد زراعة النخاع العظمي أيضًا ما لم تحدث مضاعفات الزراعة.
4- يستقبل مريض زراعة العضو عضوًا كاملاً متبرعًا به ؛ ويستقبل مريض زراعة النخاع العظمي خلايا صغيرة . تشبه عملية نقل زراعة النخاع العظمي ونقل الدم، ولا ترى إلا عن طريق المجهر، وهي خلايا ذات قدرة على الانقسام والتكاثر والتجديد. وهناك فروقات علمية دقيقة لا يسع المقام التبسط فيها.
مصادر الخلايا " الأبوية" أو " الساقية" :
النخاع العظمي : هو أول مصدر استخدم في الزراعة ؛ وهو المصنع الرئيس لإنتاج الخلايا الحيوية ( خلايا الدم البيضاء بأنواعها ، خلايا الدم الحمراء ، الصفائح الدموية) ويوجد داخل أنسجة العظام . يستخرج النخاع العظمي من المتبرع السليم صحيًا أو قد يستخلص من المريض نفسه بعد التمهيد لذلك" بسحق" الخلايا السرطانية المتطفلة داخل النخاع العظمى كيماويًا، ومن ثم بقاء الخلايا الأساسية والحيوية بمساعدة الدواء المعالج “ GCSF” ثم معالجتها ونقلها للمريض.
الدم الرئيسي: المصدر الأكثر استخداما في زراعة المرضى الكبار؛ تستخلص الخلايا من دم المتبرع عبر جهاز حيوي يفصل هذه الخلايا عن باقي الخلايا بعد حقن المتبرع بدواء يساعد على زيادة إنتاجها.
الحبل السري : من المصادر الحديثة المهمة للزراعة ويستخدم بكثرة في زراعة المرضى الصغار؛ تحفظ الخلايا بعد فصلها من الخلايا الأخرى في بنوك خاصة حتى الاستخدام.
الإعداد قبل الزراعة:
قبل نقل الخلايا المتبرعة إلى المريض من أي مصدر كانت ؛ يهيأ المريض طبيًا ونفسيًا واجتماعيًا ليستقبل القادم الجديد ؛ ويجيبه الطبيب المختص والمسؤول عن الزراعة في عدة جلسات طبية عن الأسئلة الهامة؛ لماذا؟ كيف؟ متى ؟ أين؟ .
لماذا حددت الزراعة كعلاج لهذا المرض؟ كيف تتم الزراعة والشرح المبسط لطبيعة الزراعة وطريقة النقل؟ متى يتم تحديد الزراعة وفي أي مرحلة من المرض؟ أين تتم الزراعة ؟ ما هي المراكز الخاصة بهذا النوع من العلاج؟ وما هي المضاعفات المتوقعة التي يمكن أن يتعرض لها المريض؟
حتى يستقبل المريض خلايا المتبرع لابد من تهيئة ( السكن) اللازم (للساكن الجديد) بسحق الخلايا السرطانية والقابعة في النخاع العظمي وبطبيعة الحال فالخلايا الأخرى سوف تتعرض لآثار العلاج الكيماوي والإشعاعي المكثف والمركز على مدى عدة أيام ويتعرض فيها المريض لمضاعفات العلاج التي عادة يمكن السيطرة عليها. ثم بعد ذلك تنقل الخلايا الأساسية " Stem Cells" إلى الدم عن طريق الوريد المركزي في عملية تشبه إلى حد كبير عملية نقل الدم العادي؛ حينما تصل هذه الخلايا إلى الدم الرئيسي تتجه بقدرة عجيبة إلى مراكزها في النخاع العظمي وتستقر هناك - وتنتج في غضون أيام إلى أسابيع - تنتج خلايا الدم البيضاء والحمراء والصفائح الدموية اللازمة لحياة الإنسان. عادة يمكث المريض في المستشفى أسابيع ما لم تحدث مضاعفات الزراعة .
مضاعفات الزراعة:
لابد أن يدفع المريض ضريبة العلاج وضريبة الزراعة تتمثل في مضاعفات تحدث بسبب العلاج الكيماوي والإشعاعي على حد سواء ومنها على سبيل الحصر :
مضاعفات بسيطة ويمكن السيطرة مثل التقيؤ والصداع والغثيان والشعور بحالة الضعف العام وآلام للعظام.
والمضاعفات الأخرى والناجمة من تأثير العلاج تحدث بسبب نقص الخلايا البيضاء " الدفاعية" ومنها يتعرض المريض لالتهبات جرثومية خطيرة وبسبب نقص الصفائح الدموية قد يتعرض لنزيف دموي حاد ولذلك يزود المريض بالصفائح الدموية وبالدم حال نقصان هذه الخلايا.
ولاشك أن من أهم مضاعفات الزراعة والتي لازالت محل تحد للأطباء وهي باختصار رفض خلايا "الضيف" لخلايا وأنسجة "المضيف" بسبب عدم التطابق النسيجي عند خلايا الضيف وتعرف طبيًا " GVHD” .
ينتج عن ذلك التهجم على أنسجة الجلد والخلايا الغشائية للجهاز الهضمي وعضو الكبد بالتحديد وتترك آثارًا يتعرض لها المريض من الطفح الجلدي والإسهال المزمن وداء اليرقان مجتمعة أو كل على حدة وهذه الأعراض معروفة لدى الأطباء المختصين جيدًا ويصفون الأدوية لوقف هذا المد الجارف الخطر وهذا الباب لازال مفتوحًا للبحث والاكتشاف للحيلولة دون حدوثه أو التقليل من آثاره.
ومنها أيضا فشل النخاع العظمي المبكر بسبب رفض خلايا "المضيف" لخلايا " الضيف" ليعود المريض كما كان قبل الزراعة لذلك يحدد للمريض الزراعة مرة أخرى من نفس المتبرع أو من متبرع آخر مطابق له نسيجيا.
مستقبل الزراعة:
يعكف الأطباء والعلماء والباحثون في مجال الزراعة على بحث موضوع الاستفادة من زراعة الخلايا الأساسية كفكرة في نقل جينات خاصة عبر هذه الخلايا بمساعدة فيروسات معدلة هندسيًا تحمل الجين المسوؤل والمفقود أصلاً في جسم الإنسان، وقد حدثت محاولات حثيثة في هذا المجال لتكون بداية أمل لعلاجات أخرى تساهم عمليا في شفاء الإنسان.
كذلك يجري حديثًا التفكير في التوسع في استخدام " الزراعة البسيطة" دون استخدام العلاج الكيماوي والإشعاعي المكثف والمركز لبعض الأمراض غير السرطانية كما هو حاصل الآن في بعض المراكز وهي متداوله طبيًا ب " Mini-Transplant” حتى إن هذا النوع من الزراعة في بعض الأحيان يتم في عيادات خاصة دون الحاجة لتنويم المريض.
خاتمة:
لا ريب أن الزراعة أيًا كان مصدرها قد أضافت بفضل الله صفحة جديدة في مجال الطب وأضاءت ظلام الأمراض المستعصية التي أنهكت أجساد المرضى وكانت سببًا في الماضي القريب للوفيات.
ولازال الباب مفتوحًا على مصراعيه لإضافة الجديد في عالم الزراعة
وصدق الرسول -صلى الله عليه وسلم- الذي قال: " ما أنزل الله داء إلا أنزل له شفاء " [البخاري].
<<
اغلاق
|
|
|
|
 2  1 فيه أصحاء معافون ومرضى مبتلون؛ فالصحيح المعافى بفضل من الله يستغل هذه القوة في اكتساب الأجر والثواب من الصيام والقيام والصدقة والبر بشتى أنواعه وكذا المريض إلا أن تحمله للصيام أشد وأقوى- وهو في ذلك مأجور بإذن الله- لذلك أباح الشارع أن يفطر المريض ويقضى عن فطره إذا لبس ثوب العافيه والصحة وتماثل للشفاء. وقد قال القرطبي في الجامع في أحكام القران عند تفسيره لقوله تعالى: {أياما معدودات فمن كان منكم مريضا أو على سفر فعدة من أيام أخر وعلى الذين يطيقونه فدية طعام مسكين فمن تطوع خيرا فهو خير له وأن تصوموا خير لكم إن كنتم تعلمون} البقرة (184) للمريض حالتان: إحداهما: ألا يطيق الصوم بحال، فعليه الفطر واجبا. الثانية: أن يقدر على الصوم بضرر ومشقة، فهذا يستحب له الفطر ولا يصوم إلا جاهل.
وربما كان الصيام وسيلة صحية مهمة تمنع من تفاقم الأمراض والأسقام الناشئة من الإفراط والإدمان على تناول الطعام كضغط الدم والسكر والقرحة المعدية جراء تناول المنبهات والبهارات.
بين يديك أيها الصائم المريض رسائل النصح في هذا الشهر الكريم إذا عزمت على الصيام أعانك الله ,ومنها
رسائل إلى مرضى السكر:
إياك أن تنسى جرعات الإنسولين إذا كنت من متناولى هذه الحقن دون الأدوية الأخرى في وقتها والمسألة تحتاج إلى تنظيم الجرعة من الوقت والكم تحت إشراف طبيب مختص؛ وهي أن يتناول جرعة الإنسولين عند إتمامه للسحور , وعند الفطر بجرعات محددة من قبل الطبيب حتى يضمن السيطرة على سكر الدم ضمن الحد المعين ويجب التنبيه أنه لا بد لمريض السكر كما يعلم أن يحدد سكر الدم بالإجهزة المعروفة في أوقاتها المعلومة ثم إذا انتابه شئ من علامات قلة السكر في الدم كا لدوار وإرتعاش الجسم والعرق الزائد فعليه أن يتناول ما يمكن أن يتناوله من السكريات حتى لايتعرض لمضاعفات ذلك فيفطر إن كان صائما عملا بقوله تعالى " ومن كان منكم مريضا أوعلى سفر فعدة من أيام اخر" البقرة (184)فلا يلقي بنفسه إلى التهلكة وقد قال الله عز وجل: " ولاتلقوا بأيديكم إلى التهلكة " البقرة (195) وهو معذور في ذلك والله أعلم.
أماّ من يتناول مخفضات السكر عن طريق الفم فيمكن أن يتناول ذلك بعد استشارة الطبيب عند السحور والفطور بجرعات محددة ومعروفة.
وإلى مرضى القلب و الضغط المزمن :
فإليكم هذه النصائح علها تسهم في التخفيف من معاناتكم لهذا الداء وهي عامة في كل وقت :
عدم الإفراط في تناول الأطعمة المملحة والتخفيف في تناول الملح في كل حين.
الرياضة مثل الهرولة والجري المعتدل لأنها من الأمور المتفق عليها طبيا.
تناول الأدوية المتبعة دون الإخلا ل في ذلك وعند أوقات الإفطار في شهر الخير .
التقليل من الأطعمة ذات النسب العالية من الدهون المشبعة.
التخفيف من الإجهاد النفسي والبعد عن مواطن التوتر النفسي وخصوصا في شهر القران.
ثم لا تنسوا أن قراءة القران وكثرة الصلاة من النوافل والدعاء تسهم في ذلك بإذن الله.
وإلى مرض الربو :
فقد أجازبعض العلماء استخدام البخاخ عند اشتداد الربو وضيق التنفس دون الإخلال بالصيام لأن مادة البخاخ ليست من عناصر الطعام ولا في معناه بل هي مواد غازية.
وبالجملة فمرضى الربو صنفان : الصنف الأول هم من أصابهم هذا المرض ويحصر استخدام الدواء في أنواع البخاخ دون غيره. ويوصفون بمرضى الربو الحاد أو المزمن الخفيف وهم في حل كما أجيز.
أماّ الصنف الاخر الشديد فإضافة إلى أدوية البخاخ ؛ يتناولون أدوية أخرى مثل الكرتيزون فهولاء لابد لهم من الفطر عند اشتداد الأزمة.
وكما قيل فدرهم وقاية خير من قنطار علاج ؛ فمنع حدوثه يتم باتباع الإرشادات التالية:
لا تدخين بعد اليوم ؛ كيف ولا وقد صمت عنه الساعات الطوال وتحملت ذلك.
ولتعلم أنّ من أهم مسببات الربو وإثارته هو التدخين بشتى صوره " السيكار؛ الشيشة؛ والدخان ".
ولتعلم أيضا ان القرب من المدخن واستنشاق الدخان الصاعد هو أيضا من عوامل الإثارة والتسبب كما أثبت ذلك طبيا.
وكذلك استنشاق " البخور " الصاعد من مثيري الربو.
استعمال الوسائد المحشوة بالريش ؛ والغبار والفرش " الموكيت" ووجود المريض عند استخدام أجهزة التنطيف الكهربائيةوكذا عند استخدام بعض العطور الفواحة.
وبعض الأطعمة قد تثير ذلك مثل تناول بعض الفواكه كالموز والبيض و الفراولة .. وغيرها
وقد يكون الجهد النفسى أحد أهم عوامل إثارة الربو.
وإلى مرضى السرطان :
فمنهم ممن لا يرجى برءه فهم على حل بالفطر كما حدد ذلك الفقهاء وعليه أن يطعم مسكينا عن كل يوم يفطره كما قال تعالى: " وما جعل عليكم في الدين من حرج" الحج (87).
ومنهم من يرجى برءه بإذن الله فعليه أن يفطر لأن الصيام يشق عليه؛ فهو بين تناول الأدوية الكيماوية الضرورية من طريق الفم والأخرى –وهي الأغلب – عن طريق الدم فهي بكل الأحوال مسببة للجهد والمشقة والضعف؛ فلا يقوى فيه على الصيام فضلا على أنه ينصح بتناول السوائل والإكثار منها عند بدء وانتهاء العلاج الكيماوي.
ورسالة إلى من أصيب بمرض في الجهاز الهضمي:
كمن أصيب بالإسهال الحاد العارض الخفيف ؛ وهنا قد يكون الصوم فيه خير من الفطر وذلك للتقليل من تناول الأطعمة والمنهكة لوظائف الجهاز الهضمي.
أماّ من أصيب بمرض مزمن يدك أسوار هذا الجهاز كالإسهال المزمن والإستفراغ وتضخم الطحال والكبد وحمى الصفار فالفطر فيه أولى لتناولهم السوائل المغذية والأدوية المتنوعة للتقليل من خطر استفحال المرض .
وننصح بالتخفيف من تناول الأطعمة الدسمة وغسل الأيدي قبل وبعد تناول الطعام وعند قضاء الحاجة وعدم تناول الأطعمة المكشوفة وغسل الخضار والفواكه جيدا وعدم استخدام أغراض مريض مصاب.
أماّ الأمراض الأخرى من الم ضرس أو صداع أو سعال فهذا ممن لايباح لهم الفطر كما حدد ذلك العلماء.
والقاعدة في اتباع الرخص هو ما يشير إليه الطبيب الثقة من أن المرض بعينه لابد فيه الفطر باعتبارات طبية كأخذ الدواء في وقته المحدد وخطر المرض على جسد المصاب ومضاعفة التأخير عن العلاج وعوامل طبية أخرى.
وختاما : أسأل الله العظيم بمنه وكرمه أن يمن على المرضى بالشفاء عاجلا غير اَجل ويجزل لهم المثوبة والأجر؛ وأن يعينناعلى صيام رمضان وقيامه, إنه سميع قريب مجيب الدعوات.
<<
اغلاق
|
|
|
|
|
دعوة مؤسسة لمكافحة السرطاننشر في الناشر يوم 03 - 12 - 2010
عاين الدكتور عبدالله باعثمان استشاري أمراض السرطان لدى الأطفال بمركز الأميرة نوره لعلاج السرطان بالملكة العربية السعودية ثمان عشرة حاله مصابه بأمراض سرطان مختلفة لدى الأطفال وذلك بمقر مؤسسة حضرموت لمكافحة السرطان بالمكلا.
وأشرف الدكتور باعثمان بمعية الدكتور أحمد محمد باذيب استشاري الأورام رئيس مجلس أمناء المؤسسة على الحالات المسجلة التي وصلت لطلب الاستشارة والعلاج.
وأوضح الدكتور عبدالله باعثمان أن هذه الزيارة تأتي في إطار الشراكة والعلاقة الأخوية التي تجمع مركز الأميرة نوره لعلاج السرطان بجدة مع مؤسسة حضرموت لمكافحة السرطان وضمن اتفاقية التعاون التي يرعاها الشيخ المهندس عبدالله أحمد بقشان رئيس مجلس المؤسسين بين المؤسسة والمركز بهدف تبادل الخبرات وإقامة دورات تدريبية وتأهيل الكوادر الطبية ومعاينة عدد من الحالات المصابة بالسرطان من الأطفال ، وإرسال الحالات التي تحتاج إلى سرعة العلاج إلى المملكة العربية السعودية لتلقي العلاج في مركز الأميرة نوره مضيفا أن الشيخ بقشان متكفل بعلاج أكثر من أربعين مريض سرطان كبارا وصغارا في مركز الأميرة نوره بالمملكة
وأشار د.باعثمان إلى أن الحالات التي عاينها توزعت بين سرطانات الدم والأنسجة العضوية وغيرها من السرطانات وأن معظم الحالات التي تمت معاينتها شفيت تماما بإذن الله ، وأشاد الدكتور عبدالله باعثمان بجهود مؤسسة حضرموت لمكافحة السرطان في مجال التوعية والتثقيف بمخاطر ومسببات السرطان وأهمية توحيد الإمكانات بين كافة شرائح المجتمع للتصدي لهذا الداء الخبيث.
<<
اغلاق
|
|
|
|
|
حتى الآن أكثر من عشرين ألف من المرضى والذين أجريت لهم زراعة النخاع العظمي في المراكز الطبية العالمية؛ وهم يتمتعون ويعيشون حياة صحية جيدة وأضحى الأمل المنشود لعلاج الأمراض السرطانية في الحالات المتقدمة أو في بعض الأحيان عند المراحل الأولى بعد اكتشاف المرض.
لقد شهد ربع القرن الأخير تطورًا ملحوظًا وسلسلة من النجاحات في زراعة الخلايا الأساسية والمعروفة "Stem Cell" وهي الخلايا الأبوية التى حباها الله سبحانه وتعالى قدرة عجيبة على التكاثر والتنوع ؛ من هذه الخلايا تنشأ خلايا الدم البيضاء "الخلايا الدفاعية" ؛ وخلايا الدم الحمراء الأساسية لنقل الأكسجين حتى تستمر الحياة؛ والصفائح الدموية لوقف النزيف، وكذلك الخلايا اللمفاوية والأساسية لاستقرار المناعة الجسمية ضد الدخلاء الأجانب. وبالتجارب المعملية وجد أن خلية"Stem Cell" واحدة قادرة على التكاثر لألف خلية أو ما يسمى "Progenitor".
إحصائيًا ما بين 40000 إلى 50000 حالة زراعية سنويًا تتم في المراكز الطبية العالمية بمعدل نمو يصل إلى 20% سنويًا؛ والأسباب في ذلك متعددة ومتنوعة فأحد هذه الأسباب الهامة ؛ نجاح هذا النوع من الزراعة في الشفاء من بعض الأمراض السرطانية وغيرها من الأمراض الوراثية المزمنة والمستعصية للعلاج بالأدوية الأخرى ؛ وتوفر مصادر الخلايا الأساسية من المتبرع . فبعد أن كان النخاع العظمي هو المصدر الرئيس للزراعة ؛ صار استخلاص هذا النوع من الخلايا سهلاً دون التدخل الجراحي ودون استخدام التخدير العام ؛ وذلك عن طريق دم المتبرع بعد أن يتم فصل الخلايا الأبوية عن باقي الخلايا الأخرى ثم نقلها للمريض المستقبل بعد معالجتها من الشوائب والخلايا الأخرى ؛ ثم لا ننسى المصدر المهم الآخر والذي تم استخدامه في الخمس عشرة سنة الأخيرة وهو استخدام الخلية الأبوية"Stem Cell" واستخلاصها من الحبل السري بعد الولادة إذا تم التطابق النسيجي بين المتبرع والمستقبل . فقد قام الدكتور “ Gluckman” وزملاؤه بأول زراعة من هذا النوع في عام 1988 م لطفل في الخامسة من عمره أصيب بمرض نقص الدم الوراثي أو ما يعرف بـ " FANCONI Anemia” ولا يزال المريض يتمتع بصحة جيده دون الحاجة لأن يتبرع له بالدم. ثم بعد هذا النجاح زاد ت شهية الأطباء في هذا التخصص لهذا النوع من الزراعة عن طريق الحبل السري “ Cord Blood” وصار لهذه الخلايا بنك خاص لحفظها حتى الاستخدام. حتى عام 1998 م تم زراعة ما يقارب 600 حالة مرضية عن طريق الحبل السري" Cord Blood Transplantation”. ومن الأسباب التي كانت وراء زيادة حالات الزراعة التطور الملحوظ في العناية بالمريض قبل وأثناء وبعد الزراعة مما أثر بشكل كبير في نجاح العملية.
وبسبب هذا التعدد لمصادر الزراعة لم يعد يطلق المصطلح المعروف "زراعة النخاع العظمي" أو ما يعرف طبيًا "Bone Morrow Transplantation”، بل أصبح الاسم المتداول ( اسم زراعة الخلايا الساقية أو الأبوية ) أو ما يعرف" Hematopoietic Stem Cell Transplantation”
انطلاق الفكرة:
بعد الحرب العالمية الثانية ، وتحديدًا بعد ضرب مدينتي هيروشيما ونجازاكي اليابانيتين بالقنبلة الهيدروجينية وما أعقب ذلك من موت عشرات الآلاف من البشر نتيجة للتأثير الإشعاعي القاتل عرف أن سبب الوفاة هو فشل النخاع العظمي نتيجة لحساسيته للتأثير الإشعاعي ومن ثم فشله في إنتاج الخلايا الحيوية الآنفة الذكر وبالتالي تعرض الإنسان المصاب للالتهابات الجرثومية الحادة بسبب نقص الخلايا الدم البيضاء ؛ وتعرضه للنزيف الدموي الحاد القاتل في بعض الأحيان بسبب نقص الصفائح الدموية أو حدوث الوفاة بسبب فقر الدم الحاد وما يصاحب ذلك من الهبوط القلبي الحاد.
بعد هذا الاستنتاج تبين لكل من الدكتور جاكبسون Jacobson و الدكتور لورينز Lorenz أنه يمكن إنقاذ وحماية الفئران من تأثير الإشعاع على خلايا النخاع والحد من مضاعفاته بحماية الطحال ( المعروف أيضا بإنتاجه للخلايا الأساسية) أو عن طريق نقل نخاع نقي إلى الفأر المصاب. ومن هنا بدأت فكرة زراعة النخاع العظمي ونقلها من المتبرع إلى المستقبل كفكرة بدائية بسيطة. ووجد أنه يمكن حماية الكائن الحي من مضاعفة الإشعاع القاتل بنقل الخلايا الأبوية من المتبرع إلى المريض ؛ وصار الإشعاع قبل الزراعة أحد أهم أركان العلاج لإعداد المريض وتهيئته ليستقبل الخلايا الجديدة .
تاريخيًا: أول محاولة ناجحة لزراعة النخاع العظمي تمت في عام 1968م لثلاثة أطفال مصابين بمرض نقص المناعة الوراثي؛ جمعت الخلايا الأبوية المتطابقة نسيجيًا من عائلة المرضى ونقلت إلى المرضى. منذ ذاك العام حتى عام 1994م تمت أكثر من 600 حالة زراعة لمرضى نقص المناعة الوراثي. وقبل عام 1968 م كانت هناك محاولات ولكنها باءت بالفشل لعجز الأطباء عن معالجة رفض جسم المستقبل للخلايا القادمة الجديدة بسبب القصور في فهم فسيولوجية نقل الأعضاء والخلايا الدموية من المتبرع إلى المريض.
من هم المرضى الذين هم بحاجة لزراعة النخاع العظمي؟
يعتقد كثير من الناس أن زراعة النخاع العظمي هي فقط لمرضى السرطان بأنواعه؛ والحقيقة أن أكثر من 50% من الزراعة
تكون للمصابين بمرض السرطان الدموي المزمن والحاد والباقي موزع على أمراض أخرى مثل: سرطان الغدد اللمفاوية وسرطان الصدر؛ بعض حالات سرطان الدماغ وكذلك أمراض أخرى مثل أمراض نقص الدم الوراثي مثل الأنيميا المنجلية و" الثلاسيميا"
أو ما يعرف "Thalassemia “ وأمراض نقص المناعة الوراثي والأمراض الوراثية الأخرى بسبب نقص الإنزيمات.
وصارت الزراعة لأكثر من 14 مرضًا سرطانيًا واكثر من 14 مرضًا غير سرطانيًا وراثيًا.
الجدير بالذكر أن الزراعة لا توصف فقط للحالات المرضية المتأخرة ؛ بل هي الحل الوحيد لبعض الأمراض الوراثية مثل نقص المناعة الحاد
ونقص المواد الإنزيمية المهمة في عمليات الإيض" Metabolism” ومرض فشل النخاع العظمي بغض النظر عن أسباب الفشل وخصوصا عند بداية التشخيص.
هل يتعرض المتبرع بالنخاع أو بالدم لأي مضاعفات؟
بينت الدراسات الطبية أن المضاعفات الناجمة عن التبرع بالنخاع العظمي نادرة الحدوث بسبب آثار التخدير العام ففي كل 400 حالة تبرع يتعرض متبرع واحد للخطر. أما التبرع بالخلايا الأساسيـة ” Stem Cell” عن طريق الدم بعد فصلها من الخلايا الأخرى ؛ فالأعراض الجانبية تحصل بسبب حقن المتبرع بالدواء المساعد لزيادة أعداد الخلايا الأساسية غير أن هده المضاعفات بسيطة وأهمها الصداع وآلاّم المفاصل والعظام والقيء وكلها يمكن السيطرة عليه.
ولاشك أن التبرع بهذه الخلايا عن طريق سحب الدم بعد فصلها ومعالجتها دون الحاجة للتخدير العام هو أكثر أمانًا وأقل تكلفة ولا يستدعي تنويم المتبرع في المستشفى . فضلاً عن قدرة هذه الخلايا
على التأقلم والتكيف وسرعة الانتشار والتنوع داخل جسم المريض المستقبل حتى بات هذا المصدر للزراعة هاما وأكثر استخداما.
زراعة خلايا النخاع وزراعة الأعضاء:
رغم التشابه الاسمي والفكري ؛ وكونها يشتركان في فكرة نقل عضو أو خلية من متبرع سليم صحيح إلى مستقبل مريض بأمس الحاجة إلى العلاج ؛ تظل هناك فروق طبية وجراحية هائلة بين كلا النوعين من الزراعة، وللتبسيط فالفروقات كالآتي:
1- إن زراعة الأعضاء كزراعة الكلى أو زراعة الكبد، هي عملية جراحية صرفة تنفذ بأيدي جراحين متخصصين في زراعة الأعضاء؛ أمّا زراعة خلايا النخاع العظمي فإنها تؤدَّى بإشراف طبي متخصص في أمراض الدم والأورام.
2- وزراعة الأعضاء تلزم المريض بأن يستمر في العلاج المناعي للتغلب على رفض العضو المتبرع به مدى الحياة ؛ بينما تتراوح مدة علاج منع الرفض ما بعد زراعة النخاع العظمي من 6 أشهر إلى 9 أشهر ما لم تحدث مضاعفات الرفض والفشل.
3- يمكث المريض بعد زراعة العضو في الغالب مدة اقل من المريض بعد زراعة النخاع العظمي أيضًا ما لم تحدث مضاعفات الزراعة.
4- يستقبل مريض زراعة العضو عضوًا كاملاً متبرعًا به ؛ ويستقبل مريض زراعة النخاع العظمي خلايا صغيرة . تشبه عملية نقل زراعة النخاع العظمي ونقل الدم، ولا ترى إلا عن طريق المجهر، وهي خلايا ذات قدرة على الانقسام والتكاثر والتجديد. وهناك فروقات علمية دقيقة لا يسع المقام التبسط فيها.
مصادر الخلايا " الأبوية" أو " الساقية" :
النخاع العظمي : هو أول مصدر استخدم في الزراعة ؛ وهو المصنع الرئيس لإنتاج الخلايا الحيوية ( خلايا الدم البيضاء بأنواعها ، خلايا الدم الحمراء ، الصفائح الدموية) ويوجد داخل أنسجة العظام . يستخرج النخاع العظمي من المتبرع السليم صحيًا أو قد يستخلص من المريض نفسه بعد التمهيد لذلك" بسحق" الخلايا السرطانية المتطفلة داخل النخاع العظمى كيماويًا، ومن ثم بقاء الخلايا الأساسية والحيوية بمساعدة الدواء المعالج “ GCSF” ثم معالجتها ونقلها للمريض.
الدم الرئيسي: المصدر الأكثر استخداما في زراعة المرضى الكبار؛ تستخلص الخلايا من دم المتبرع عبر جهاز حيوي يفصل هذه الخلايا عن باقي الخلايا بعد حقن المتبرع بدواء يساعد على زيادة إنتاجها.
الحبل السري : من المصادر الحديثة المهمة للزراعة ويستخدم بكثرة في زراعة المرضى الصغار؛ تحفظ الخلايا بعد فصلها من الخلايا الأخرى في بنوك خاصة حتى الاستخدام.
الإعداد قبل الزراعة:
قبل نقل الخلايا المتبرعة إلى المريض من أي مصدر كانت ؛ يهيأ المريض طبيًا ونفسيًا واجتماعيًا ليستقبل القادم الجديد ؛ ويجيبه الطبيب المختص والمسؤول عن الزراعة في عدة جلسات طبية عن الأسئلة الهامة؛ لماذا؟ كيف؟ متى ؟ أين؟ .
لماذا حددت الزراعة كعلاج لهذا المرض؟ كيف تتم الزراعة والشرح المبسط لطبيعة الزراعة وطريقة النقل؟ متى يتم تحديد الزراعة وفي أي مرحلة من المرض؟ أين تتم الزراعة ؟ ما هي المراكز الخاصة بهذا النوع من العلاج؟ وما هي المضاعفات المتوقعة التي يمكن أن يتعرض لها المريض؟
حتى يستقبل المريض خلايا المتبرع لابد من تهيئة ( السكن) اللازم (للساكن الجديد) بسحق الخلايا السرطانية والقابعة في النخاع العظمي وبطبيعة الحال فالخلايا الأخرى سوف تتعرض لآثار العلاج الكيماوي والإشعاعي المكثف والمركز على مدى عدة أيام ويتعرض فيها المريض لمضاعفات العلاج التي عادة يمكن السيطرة عليها. ثم بعد ذلك تنقل الخلايا الأساسية " Stem Cells" إلى الدم عن طريق الوريد المركزي في عملية تشبه إلى حد كبير عملية نقل الدم العادي؛ حينما تصل هذه الخلايا إلى الدم الرئيسي تتجه بقدرة عجيبة إلى مراكزها في النخاع العظمي وتستقر هناك - وتنتج في غضون أيام إلى أسابيع - تنتج خلايا الدم البيضاء والحمراء والصفائح الدموية اللازمة لحياة الإنسان. عادة يمكث المريض في المستشفى أسابيع ما لم تحدث مضاعفات الزراعة .
مضاعفات الزراعة:
لابد أن يدفع المريض ضريبة العلاج وضريبة الزراعة تتمثل في مضاعفات تحدث بسبب العلاج الكيماوي والإشعاعي على حد سواء ومنها على سبيل الحصر :
مضاعفات بسيطة ويمكن السيطرة مثل التقيؤ والصداع والغثيان والشعور بحالة الضعف العام وآلام للعظام.
والمضاعفات الأخرى والناجمة من تأثير العلاج تحدث بسبب نقص الخلايا البيضاء " الدفاعية" ومنها يتعرض المريض لالتهبات جرثومية خطيرة وبسبب نقص الصفائح الدموية قد يتعرض لنزيف دموي حاد ولذلك يزود المريض بالصفائح الدموية وبالدم حال نقصان هذه الخلايا.
ولاشك أن من أهم مضاعفات الزراعة والتي لازالت محل تحد للأطباء وهي باختصار رفض خلايا "الضيف" لخلايا وأنسجة "المضيف" بسبب عدم التطابق النسيجي عند خلايا الضيف وتعرف طبيًا " GVHD” .
ينتج عن ذلك التهجم على أنسجة الجلد والخلايا الغشائية للجهاز الهضمي وعضو الكبد بالتحديد وتترك آثارًا يتعرض لها المريض من الطفح الجلدي والإسهال المزمن وداء اليرقان مجتمعة أو كل على حدة وهذه الأعراض معروفة لدى الأطباء المختصين جيدًا ويصفون الأدوية لوقف هذا المد الجارف الخطر وهذا الباب لازال مفتوحًا للبحث والاكتشاف للحيلولة دون حدوثه أو التقليل من آثاره.
ومنها أيضا فشل النخاع العظمي المبكر بسبب رفض خلايا "المضيف" لخلايا " الضيف" ليعود المريض كما كان قبل الزراعة لذلك يحدد للمريض الزراعة مرة أخرى من نفس المتبرع أو من متبرع آخر مطابق له نسيجيا.
مستقبل الزراعة:
يعكف الأطباء والعلماء والباحثون في مجال الزراعة على بحث موضوع الاستفادة من زراعة الخلايا الأساسية كفكرة في نقل جينات خاصة عبر هذه الخلايا بمساعدة فيروسات معدلة هندسيًا تحمل الجين المسوؤل والمفقود أصلاً في جسم الإنسان، وقد حدثت محاولات حثيثة في هذا المجال لتكون بداية أمل لعلاجات أخرى تساهم عمليا في شفاء الإنسان.
كذلك يجري حديثًا التفكير في التوسع في استخدام " الزراعة البسيطة" دون استخدام العلاج الكيماوي والإشعاعي المكثف والمركز لبعض الأمراض غير السرطانية كما هو حاصل الآن في بعض المراكز وهي متداوله طبيًا ب " Mini-Transplant” حتى إن هذا النوع من الزراعة في بعض الأحيان يتم في عيادات خاصة دون الحاجة لتنويم المريض.
خاتمة:
لا ريب أن الزراعة أيًا كان مصدرها قد أضافت بفضل الله صفحة جديدة في مجال الطب وأضاءت ظلام الأمراض المستعصية التي أنهكت أجساد المرضى وكانت سببًا في الماضي القريب للوفيات.
ولازال الباب مفتوحًا على مصراعيه لإضافة الجديد في عالم الزراعة
وصدق الرسول -صلى الله عليه وسلم- الذي قال: " ما أنزل الله داء إلا أنزل له شفاء " (البخاري)
<<
اغلاق
|
|
|
|
|
باحميد
دشنت مؤسسة حضرموت لمكافحة السرطان صباح يوم الاحد الخامس عشر من يونيو 2014م مخيم الطفل التاسع و الذي تستضيف من خلاله استشاري أمراض الدم والأورام وزراعة النخاع العظمي للأطفال الدكتور / عبدالله ابوبكر باعثمان ، حيث اقيم المخيم بالمركز الوطني لعلاج الاورام بالمكلا .
هذا وقد شهد المخيم اقبال ملحوظ من قبل أهالي الاطفال المصابين بأنواع السرطان المختلفة ، و الذين توافدوا على المركز من ذو الصباح عقب ان تواصلت معهم ادارة المركز لإخبارهم بموعد قدوم الدكتور باعثمان .
و في المخيم اقامت رابطه سند الطفل (بسملة) حفلة مصغّرة تم فيه توزيع عدد من الهدايا و الألعاب الرمزية للأطفال المصابين .
كما تم التنسيق لتعاقب جميع الحالات على الاستشاري الوافد حيث من المقرر ان يستمر المخيم لمدة يومين .
من جانبه عبّر الدكتور عبدالله باعثمان عن اعجابه بالتنسيق الذي قام به طاقم المؤسسة و المركز و ما بذلوه من جهد في اطار الممكن من اجل اقامة المخيم و انجاحه و توفير اللازم و التنسيق مع الحالات من الاطفال ، كما توجه بالشكر الجزيل للشيخ المهندس عبدالله أحمد بقشان على ما قدمه من اجل اقامة هذا المخيم .
من ناحية اخرى تقدم الدكتور وليد عبدالله البطاطي المدري التنفيذي بالشكر الجزيل للدكتور عبدالله باعثمان على جهوده و للشيخ عبدالله بقشان لما اسهم به ، متمنيا الشفاء للجميع
<<
اغلاق
|
|
|
|
|
الدم وعمل القلب ومستويات ضغط الدم
بعد ساعات يستقبل المسلمون في كل بقاع العالم أول أيام صيام هذا الشهر الفضيل، الأصحاء المعافون منهم والمرضى المبتلون. وكلتا الفئتين بحاجة إلى تقديم المشورة الطبية التي تساعدهم على الصيام دون مضاعفات صحية. وربما يكون الصيام وسيلة صحية مهمة تمنع تفاقم الأمراض والأسقام الناشئة عن الإفراط والإدمان على تناول الطعام كضغط الدم والسكري والقرحة المعدية جراء تناول المنبهات والبهارات.
* مرضى السكري
تحدث إلى «صحتك» الدكتور عبد الله أبو بكر باعثمان، استشاري الباطنة وأمراض السرطان والدم بمستشفى الحرس الوطني بجدة، فأوضح أهمية تناول جرعات الإنسولين إذا كنت من متناولي هذه الحقن دون الأدوية الأخرى في وقتها، وأن المسألة تحتاج إلى تنظيم الجرعة مع الوقت والكم تحت إشراف طبيب مختص؛ وهي أن يتناول جرعة الإنسولين عند إتمامه السحور، وعند الفطور، بجرعات محددة من قبل الطبيب حتى يضمن السيطرة على سكر الدم ضمن الحد المعين. ويجب التنبيه على أنه لا بد لمريض السكري أن يحدد سكر الدم بالأجهزة المعروفة في أوقاتها المعلومة، ثم إذا انتابه شيء من علامات انخفاض السكر في الدم كالدوار وارتعاش الجسم والعرق الزائد، فعليه أن يفطر على الفور ويتناول ما يمكن أن يتناوله من السكريات حتى لا يتعرض لمضاعفات انخفاض سكر الدم، وألا يكابر بالإصرار على إكمال الصوم. ومن يتناول مخفضات السكر عن طريق الفم، يمكن أن يتناول ذلك بعد استشارة الطبيب عند السحور والفطور بجرعات محددة ومعروفة.
* مرضى القلب والضغط
إليكم هذه النصائح علها تسهم في التخفيف من معاناتكم مع هذا الداء، وهي عامة في كل وقت:
- عدم الإفراط في تناول الأطعمة المملحة والتخفيف في تناول الملح في كل حين.
- الرياضة المعتدلة لأنها من الأمور المتفق عليها طبيا.
- تناول الأدوية المتبعة دون الإخلال بتعليمات الطبيب المعالج وعند أوقات الإفطار في شهر رمضان.
- التقليل من الأطعمة ذات النسب العالية من الدهون المشبعة.
- التخفيف من الإجهاد النفسي والبعد عن مواطن التوتر النفسي، خصوصا في هذا الشهر.
* مرضى الربو
لقد أجاز بعض العلماء استخدام البخاخ عند اشتداد الربو وضيق التنفس دون الإخلال بالصيام، لأن مادة البخاخ ليست من عناصر التغذية ولا في معناها، بل هي مواد غازية.
وبالجملة، فمرضى الربو صنفان: الصنف الأول هم من أصابهم هذا المرض، ويحصر استخدام الدواء في أنواع البخاخ دون غيره. وهؤلاء يوصفون بمرضى الربو الحاد أو المزمن الخفيف، وهم في حل كما أجيز. أما الصنف الآخر الشديد، فإضافة إلى أدوية البخاخ؛ فإنهم يتناولون أدوية أخرى مثل الكورتيزون، فهؤلاء لا بد لهم من الإفطار عند اشتداد الأزمة.
وأهم مسببات الربو وإثارته التدخين بشتى صوره (السيجار؛ والشيشة؛ والدخان)، وكذلك استنشاق «البخور» من مثيرات الربو، والوسائد المحشوة بالريش؛ إضافة إلى الغبار والمفروشات الأرضية، ووجود المريض عند استخدام أجهزة التنظيف الكهربائية، وكذا عند استخدام بعض العطور الفواحة. وبعض الأطعمة قد تثيره مثل بعض الفواكه كالموز والبيض والفراولة.. وغيرها. وقد يكون الجهد النفسي أحد أهم عوامل إثارة الربو.
* مرضى الجهاز الهضمي
ومثال ذلك من أصيب بالإسهال الحاد العارض الخفيف؛ وهنا قد يكون الصوم خيرا من الإفطار وذلك للتقليل من تناول الأطعمة المنهكة لوظائف الجهاز الهضمي.
أما من أصيب بمرض مزمن كالإسهال المزمن والاستفراغ وتضخم الطحال والكبد وحمى الصفار، فالفطر له أولى، لتناولهم السوائل المغذية والأدوية المتنوعة للتقليل من خطر استفحال المرض.
وينصح بالتخفيف من تناول الأطعمة الدسمة، وغسل الأيدي قبل وبعد تناول الطعام، وعند قضاء الحاجة وبعدها، وعدم تناول الأطعمة المكشوفة، وغسل الخضراوات والفواكه جيدا، وعدم استخدام أغراض مريض مصاب.
<<
اغلاق
|