|
- 20% من الأطفال، حيث أنه من المُتعارَف عليه هو ثلاث شكاوى على الأقل عن ألم البطن خلال ثلاثة أشهر شرط أن يكون هذا الألم شديدًا إلى درجة أن يؤثر على فعالية الطفل.
في 5% - 10% فقط من هذه الحالات يكون بالإمكان التوصل إلى مُسبّب الألم، حيث أن هذه النوعية من الألم مسؤولة عن 2% - 4% من زيارات طبيب الأطفال، وتنطوي على خسارة أيام تعليمية وإثارة القلق عند الطفل وعائلته.
أعراض ألم البطن عند الأطفال
في الآتي توضيح لأبرز الأعراض:
1. أعراض ألم البطن الراجع دون سبب عضوي
تشمل الأعراض ما يأتي:
موقع الألم حول السرّة.
طبيعة الألم عبارة عن تشنجات.
مدة الألم قصيرة نسبيًا من ثوانٍ حتى ساعة أو ساعتين.
ظهور الألم بشكل مفاجئ دون سببٍ ظاهرٍ للعيان، ويترافق أحيانًا مع الشحوب.
2. أعراض ألم البطن الناتجة عن مرض معين
تشمل ما يأتي:
ألم غير محصور حول السرة.
انتقال الألم إلى الظهر، أو الكتف، أو الأطراف.
إسهال أو إمساك.
نزيف من الجهاز الهضمي.
عدم السيطرة على الإفرازات.
ارتفاع درجة الحرارة.
قيء.
آلام في المفاصل.
هبوط في الوزن.
طفح جلدي.
اضطرابٌ في النمو والتطور.
ضعف وميل للنوم بعد نوبة الألم.
تاريخ عائلي من القرحة.
أوجاع توقظ الطفل من نومه.
داء الأمعاء الالتهابي.
الشقيقة.
أسباب وعوامل خطر ألم البطن عند الأطفال
في الآتي توضيح لأبرز أسباب وعوامل خطر الإصابة بألم البطن عند الأطفال:
مسببات آلام البطن الراجعة التي ليس لها أصلٍ أو سبب عضوي غير معروفة ثمة فرضيات مختلفة لتفسيرها، وتشمل:
تغييرًا في عتبة الاستجابة للألم.
عمليات التهابية ميكروسكوبية في الأمعاء.
تغييرٌ في حركة الأمعاء.
عوامل نفسية.
الإصابة بمرضٍ معدٍ في الجهاز الهضمي.
حصول حدثٍ مؤلم مثل عملية جراحية.
حالات ضغط نفسي كالانتقال إلى مكان سكن جديد.
صعوبات في المدرسة.
وفاة شخصٍ عزيز.
توتر داخل العائلة.
أمراضٌ قد يعبّر عنها ألم البطن الراجع في الأطفال، وتشمل ما يأتي:
أمراض القرحة.
حصى المرارة.
الداء البطني (Celiac Disease).
التهاب البنكرياس (Pancreatitis).
مرض كرون (Crohn''s disease).
اضطراباتٌ أيضية.
عدم تحمل اللاكتوز.
أنواع مختلفة من الأورام.
إمساك.
التهاب أو حصى في المسالك البولية.
مشاكل نسائية.
حمّى البحر المتوسط العائلية (FMF - Familial Mediterranean Fever).
ومن المحتمل أن يكون الحديث عن عدة عوامل تعمل معًا، أو كل على حدة لدى الأشخاصٍ المختلفين.
مضاعفات ألم البطن عند الأطفال
يرتبط ألم البطن المزمن بعدد من المضاعفات الضارة بما في ذلك:
التغييرات في عادات الأكل.
الاضطراب النفسي فالأشخاص الذين يعانون من متلازمة القولون العصبي على سبيل المثال هم أكثر عرضة للإصابة باضطرابات المزاج، مثل: الاكتئاب، والقلق.
احتمال حدوث أضرار هيكلية في الجهاز الهضمي من العدوى والسرطان وعلاجاته.
تشخيص ألم البطن عند الأطفال
تشمل أبرز طرق التشخيص ما يأتي:
1. تشخيص المريض دون وجود سبب عضوي
نظرًا لشيوع ظاهرة ألم البطن الراجع دون سبب عضوي فإن التوجه التشخيصي العام هو في الغالب يشمل ما يأتي:
اختبارات دم روتينية.
سرعة تنقل كريات الدم الحمراء.
اختبارات للداء البطني.
اختبارات بول وبراز.
فحص البطن بالموجات فوق الصوتية.
محاولة الامتناع عن تقديم الحليب ومنتجاته لمدة أسبوعين أو ثلاثة.
في حال كان وصف الألم نموذجيًا لآلام البطن الوظيفية دون وجود سبب واضح للألم أو مرض ومع نتائج سليمة للاختبارات المذكورة أعلاه، عندئذ يمكن الاكتفاء بذلك وطمأنة العائلة.
2. تشخيص المريض في حال وجود سبب عضوي
في حال وجود نتيجةٍ غير سليمةٍ لأحد الاختبارات فإن هذا لا يعني أن الظاهرة التي تم اكتشافها هي التي تسبب ألم في البطن، فعلى سبيل المثال وجود كيسات في البراز لا يكون له علاقة بألم البطن.
كذلك فإن الامتناع عن تناول الحليب ومنتجاته لا يحل مشكلة أوجاع البطن في حال وجود مرض عدم تحمل اللاكتوز، وحتى وجود جرثومة المَلْوِيَّة البَوّابِيّة (Helicobacter pylori) في المعدة التي قد تسبب التهابًا وقرحة ليس لها بالضرورة علاقة بآلام البطن؛ لأن هذه الآلام لا تختفي حتى بعد القضاء على هذه الجرثومة.
عند الاشتباه بوجود مرضٍ عضوي يجب إرسال الطفل إلى استيضاح إضافي، قد يشمل:
اختبارات دم إضافية.
فحوصات تصوير طبية كتصوير الأشعة السينية، والتصوير المقطعي المحوسب.
فحوصات التنظير الداخلي للجهاز الهضمي.
علاج ألم البطن عند الأطفال
في الآتي توضيح لأبرز الطرق العلاجية:
1. العلاج الدوائي
لا يُنصح عمومًا بتناول أي أدوية لألم البطن دون التحدث أولًا إلى مقدم الرعاية الصحية الخاص بك؛ نظرًا لأن بعض الأدوية الشائعة للألم يمكن أن تهيج الجهاز الهضمي وتجعل الألم أسوأ.
إذا كانت لديك حالة صحية أساسية تتطلب علاجًا طبيًا فقد يصف لك طبيبك أدوية، وتشمل ما يأتي:
أدوية علاج مرض الجزر المعدي المريئي.
المضادات الحيوية لعلاج العدوى.
أدوية لتقليل الالتهاب.
العلاجات الخاصة لمرض التهاب الأمعاء.
2. الإجراءات الطبية والعمليات الجراحية
في حالات نادرة قد تكون هناك حاجة إلى إجراءات طبية أو عملية جراحية لعلاج ألم البطن بشكل فعال، وقد تشمل هذه الإجراءات ما يأتي:
جراحة علاج الفتق.
استئصال الزائدة الدودية.
3. علاجات أخرى
تشمل ما يأتي:
تجنب الأطعمة الصلبة لبضع ساعات.
شرب الماء أو السوائل الصافية.
أخذ قسطًا من الراحة حتى تشعر بتحسن.
تجنب منتجات الألبان، والحمضيات، والأطعمة الدهنية، ومنتجات الطماطم، والكافيين، والكحول، والمشروبات الغازية.
التمسك بالأطعمة الخفيفة، مثل: البسكويت، أو الأرز، أو الموز، أو عصير التفاح.
الوقاية من ألم البطن عند الأطفال
تشمل أبرز طرق الوقاية ما يأتي:
1. شرب الكثير من الماء
يمكن أن يساعدك البقاء رطبًا على تجنب الإمساك.
2. تطوير عادات التبرز المنتظمة
يمكن للعديد من الأشخاص تدريب أنفسهم على القيام بحركات أمعاء منتظمة للمساعدة في تجنب الإمساك.
3. اتباع نظامًا غذائيًا متوازنًا مليئًا بالألياف
يمكن أن يساعد تناول مجموعة متنوعة من الفواكه والخضروات والأطعمة الغنية بالألياف، مثل: الحبوب الكاملة في دعم عملية الهضم الصحية وتقليل الإمساك.
4. تناول الطعام بانتظام وببطء
إن تناول وجبات متوسطة الحجم بدلًا من الانتظار حتى تشعر بالجوع الشديد وتحشو نفسك، يمكن أن يساعد في تجنب الألم الناتج عن الإفراط في الأكل أو الأكل على معدة فارغة.
5. ممارسة الرياضة بانتظام
يمكن أن تساعد ممارسة النشاط البدني الكافي في منع الإمساك وتقوية عضلات البطن، مما قد يساعد في منع الإجهاد.
6. ارتداء حزام الأمان بشكل صحيح
غالبًا يمكن الوقاية من إصابات البطن الناجمة عن حوادث السيارات من خلال ارتداء حزام الأمان.
<<
اغلاق
|
|
|
|
|
على المناظير، بالإضافة إلى أن المنظار الجراحي يساعد في علاجها أيضًا.. لكن هل تعتبر المناظير وسيلة تشخيصية وعلاجية آمنة بالنسبة للأطفال؟
أن المناظير آمنة تمامًا بالنسبة للأطفال، سواء للتشخيص أو العلاج، موضحًا إمكانية عمل منظار للطفل بعد العام الثاني من عمره، ويوجد مناظير خاصة بالأطفال لها شكل معين يسهل دخولها.
بعض الحالات التي يحتاج فيها الطفل إلى عمل منظار، هي: التهابات المعدة، ومشكلات القولون، بعض مشكلات وتليفات الكبد وارتفاع ضغط الوريد البابي، مضيفًا أن هناك أطفال يعانوا من تليف في الكبد، وفي هذه الحالة قد يحتاج الطفل إلى عمل منظار لربط دوالي المريء أو حقن دوالي المعدة.
أن المناظير آمنة للأطفال طالما استُخدمت بشكل صحيح، مؤكدة أنه يكون من الضروري إجراء منظار في حالة ظهور بعض الأعراض على الطفل، مثل القيء الدموي أو نزيف شرجي، الذي يمكن أن يكون ناتجا عن وجود زوائد مسببة نزيف ولا بد من إزالتها.
إلا أن هناك بعض الأمور التي يجب مراعاتها عند إجراء منظار للطفل، وفقًا لعزت، التي تتمثل في:
- اختيار طبيب تخدير متمكن ولديه خبرة.
- معرفة التاريخ المرضي للطفل، وما إذا كان يعاني من مشاكل في التنفس من عدمه.
- التنسيق مع الطبيب المعالج، إذا كان الطفل يعاني من حساسية صدرية أو مشاكل في القلب.
- يجب أن يصوم الطفل قبل عمل المنظار بحوالي 4 ساعات.
- لا بد من إخبار الطبيب بأي أدوية يتناولها الطفل قبل عمل المنظار.
<<
اغلاق
|
|
|
|
|
النظافة الصحية من قبل الطاقم، فينتقل الفيروس، بالتالي، بين الاطفال.
من المهم مواصلة إطعام الطفل المصاب بالاسهال وعلاجه بالنظام الغذائي المعد لسنّه. هناك ما يكفي من مساحة الامتصاص في الامعاء، وبالتالي فقد يؤدي النظام الغذائي قليل السعرات الحرارية الى نشوء ضرر في اصلاح الامعاء التي تتجدد خلاياها باستمرار. بالاضافة الى ذلك، اذا لم يتوقف الاسهال لدى الاطفال والرضع بعد اسبوع من بدئه، فقد تكون هنالك حاجة الى وقف استهلاك منتجات الحليب التي تحتوي على سكر الحليب (اللاكتوز - Lactose) لمدة شهر.
معظم الذين يعانون من الاسهال هم الرضع حتى سن سنتين - ثلاثة، والذين يكون الجهاز المناعي لديهم لا يزال في مرحلة النضوج. وفي جميع الحالات تقريبا تكون مدة هذا المرض محدودة ويختفي من تلقاء نفسه. يُشفى غالبية الاطفال المصابين بالاسهال خلال اسبوع، حيث يكون العلاج الاساسي هو اعطاء السوائل. وبشكل عام، يختفي القيء خلال يومين. ليس ثمة ما يبعث على القلق في أن يمتنع الطفل عن تناول الأكل لبضعة ايام، حيث يكفي ان يشرب بما فيه الكفاية من السوائل. ولا توجد اهمية كبيرة للشرب للمدى القصير. لكن المشكلة الرئيسية التي يجب الانتباه إليها في الإسهال وعلاجه هي الجفاف، خاصة وأن الاسهال لا يؤدي الى فقدان الجسم للسوائل فقط، انما يفقده الاملاح الضرورية لنشاطه. وتميل هذه الامراض الى ان تكون ناقلة شديدة للعدوى، ولذلك من المهم التشديد على غسل اليدين بعد معالجة أي طفل مصاب.
95% من اسباب الاصابة بالاسهال هي الامراض الفيروسية، التي تنتقل بالعدوى عن طريق ملامسة الافرازات. تكمن الاسباب الرئيسية للاصابة بالعدوى من خلال انتقالها من طفل واخر، بشكل خاص، في العادات السيئة في مجال النظافة الصحية، بما في ذلك الطاقم المعالج او الاهل الذين ينقلون العدوى عبر ايديهم بين الاطفال.
ينجم انتقال العدوى في روضات الاطفال عن عدم التدقيق في المحافظة على عادات النظافة الصحية من قبل الطاقم المعالج، فينتقل الفيروس، بالتالي، بين الاطفال. وتقضي التوجيهات بابقاء الرضع في البيت وعدم إرسالهم إلى الحضانات أو إلى رياض الأطفال حتى انقضاء الاسهال وعلاجه، وذلك انطلاقا من الرغبة في منع تفشي العدوى في الروضة. وبالرغم من ذلك، هنالك رياض للأطفال تحافظ على مستوى لائق وكاف من النظافة الصحية. ولذلك، فإن هذه التوجيهات لا تشملها.
تعتبر أحواض المياه، التي يلهو فيها الأطفال في الروضات في فصل الصيف، مصدرا لانتقال العدوى، وذلك خلافا لبرك السباحة الكبيرة، التي لا تعتبر بشكل عام مصدرا لانتقال العدوى.
حتى بعد ان يُشفى الرضيع، يبقى واردا احتمال إصابته بالعدوى في غضون اسبوعين - ثلاثة اسابيع.
كما يُنصح بعدم تناول الادوية من مضادات الاسهال لعلاجه، لأنها قد تؤدي الى اطالة مدة المرض، بما في ذلك الادوية المضادة للقيء، التي تحجب أعراض المرض من جهة، ولكنها تؤدي الى نشوء تأثيرين جانبيين حادين في الجهاز العصبي.
<<
اغلاق
|
|
|
|
|
ما هي أهم أمراض الجهاز الهضمي عند الأطفال؟
إن جميع العمليات والأنشطة الحيوية التي تحدث في الجسم تتطلب الطاقة من أجل إتمامها، والمصدر الرئيس لهذه الطاقة هي الأطعمة التي يقوم الأفراد بتناولها.
لكن يوجد العديد من الأمراض المرتبطة بالجهاز الهضمي ارتباطًا مباشرًا أو غير مباشر عند البالغين والأطفال، ومنها متوسطة الحدة ومنها الشديد، فلنتعرف على أبرز أمراض الجهاز الهضمي عند الأطفال في هذا المقال:
أمراض الجهاز الهضمي عند الأطفال
إن من أهم وأبرز أمراض الجهاز الهضمي عند الأطفال ما يأتي:
1. اضطرابات الجهاز الهضمي اليوزيني (EGID)
إن من أكثر الحالات الصحية التابعة لهذا الاضطراب الذي يحدث في الجهاز الهضمي هي التهاب المريء اليوزيني (Eosinophilic esophagitis)، وعادةً ما يكون هذا النوع من الاضطراب ناجم عن وجود زيادة في كريات الدم البيضاء في الجهاز الهضمي الخاص بالطفل.
فهذا ما يؤدي إلى المعاناة من الأعراض الاتية:
التورم.
الالتهاب.
الشعور ببعض الالام، وعدم الراحة.
مواجهة الطفل صعوبة في البلع في بعض الأحيان.
ومن الجدير بالعلم أنه لا يوجد علاج لهذا النوع من الاضطرابات عادةً، ولكن هناك بعض أنواع الأدوية التي من الممكن أن تساهم في تحسين والتخفيف من حالة الطفل المصاب، مثل: الستيرويدات التي تعمل على الاتي:
تخفيض عدد خلايا الدم البيضاء في أمعاء الطفل.
الحد من المعاناة من الأعراض والعلامات التابعة لهذا المرض.
2. الداء الزلاقي أو البطني (Celiac disease)
إن الأطفال الذين يعانون من هذا النوع من أمراض الجهاز الهضمي قد تكون لديهم ردود فعل خطيرة عند تناول الأطعمة التي تحتوي على مادة الغلوتين (Gluten)، وهو مادةٍ بروتينية قد تتواجد في كلٍ من القمح، والشعير، بالإضافة إلى الجاودار (Rye).
ومن الاثار الناجمة عن الإصابة بالداء الزلاقي ما يأتي:
إلحاق بعض الأضرار بالأمعاء الدقيقة.
منع الجسم من امتصاص العناصر الغذائية المهمة لصحة الطفل.
والعلاج الوحيد لمرض الزلاقي هو اتباع نظام غذائي خالي من مادة الغلوتين.
3. مرض الأمعاء الالتهابي (Inflammatory bowel disease)
يعد مرض الأمعاء الالتهابي أحد أبرز أمراض الجهاز الهضمي عند الأطفال، ويحدث مرض الأمعاء الالتهابي في أغلب الأحيان عند الأطفال الأكبر سنًا والمراهقين.
كما أنه يتضمن نوعين رئيسين من الاضطرابات الهضمية، وهما كالاتي:
التهاب القولون التقرحي (Ulcerative colitis): الذي يسبب التورم والالتهاب في القولون بشكل أساسي.
مرض كرون (Crohn’s disease): وهو المرض الذي من الممكن أن يؤثر على أي جزء من أجزاء الجهاز الهضمي.
ومن أهم الأعراض التي من الممكن أن يعاني منها المصاب بهذه الاضطرابات ما يأتي:
البراز الدموي، أو البراز المائي.
بعض الالام في البطن.
الام في المفاصل.
تهيج العيون.
حصى الكلى.
أمراض الكبد.
ولا بد من التنبيه إلى أن أمراض الأمعاء الالتهابية قد تؤدي إلى إبطاء نمو الطفل، أو تأخير سن بلوغه في بعض الحالات.
3. القرحة الهضمية (PUD) والتهاب المعدة
إن القرحة الهضمية ما هي إلا قرحة مفتوحة في بطانة المعدة، أو الجزء العلوي من الأمعاء الدقيقة.
أما بالنسبة إلى التهاب المعدة فهو التهاب يصيب بطانة المعدة، ومن الجدير بالعلم أن كلا المرضين عادةً ما يسببان نفس الأعراض والعلامات على المصاب.
ومن أهم هذه الأعراض ألم في المعدة، والغثيان، والسبب الأكثر شيوعًا والمؤدي إلى حدوث هذا النوع من الالتهاب هو العدوى البكتيرية.
4. إنفلونزا المعدة (Stomach Flu)
إن إنفلونزا المعدة من أمراض الجهاز الهضمي عند الأطفال وهي عدوى تصيب كل من المعدة والجزء العلوي من الأمعاء الدقيقة، ومن الأعراض الشائعة المرتبطة بهذا المرض الاتي:
الشعور ببعض الالام في المعدة.
القيء.
حدوث بعض التشنجات.
وغالبًا ما يكون السبب المؤدي إلى حدوثه هو الفيروسات من نوع الريتروفيروس (Retrovirus)، والنوروفيروس (Norovirus).
<<
اغلاق
|
|
|
|
|
سعادة الرئيس العام التنفيذي للتجمع الصحي بمكة المكرمة بتكليف الدكتور / علي سعد الشمراني ( قرن بن ساهر شمران) نائبا للمدير التنفيذي لمستشفى الولادة والاطفال بالتجمع الصحي بمكة المكرمة لمدة عام والمبني الصلاحيات الممنوحة له من معالي وزير الصحة رقم (٢٠٨٧٦٤-١٤٤١ )وتاريخ ( ١٤٤١/٣/٦هـ ) أسرة صحيفة شمران الاخبارية تبارك لسعادة الدكتور (علي )هذه الثقة متمنية له التوفيق والنجاح ومزيدا من المناصب العليا وبالله التوفيق..
<<
اغلاق
|
|
|
|
|
أمس، قسم الجهاز الهضمي والمناظير بمستشفى الولادة والأطفال بمكة المكرمة الذي يعد القسم الأول والأحدث من نوعه على مستوى مكة المكرمة ، كما يتيح خدمة المرضى من عمر شهر وحتى ١٤ سنة .
ويساعد القسم في تقليل قوائم الانتظار أو تحويل بعض الحالات خارج المنطقة وتقليل المضاعفات الناتجة من تأخير تشخيص الحالة.
واطلع الرئيس التنفيذي بتجمع مكة المكرمة الصحي الدكتور ديلشد علي عباس خلال التدشين على أبرز وأحدث التقنيات المستخدمة في العلاج حيث استعرض نائب مدير مستشفى الولادة والأطفال واستشاري الجهاز الهضمي والمناظير الدكتور علي الشمراني أبرز الخدمات التي تقدمها عيادات المناظير وأهم التقنيات المستحدثة في إزالة الأجسام الخطرة بالإضافة إلى أنواع الحالات التي يستقبلها القسم، مشيرا إلى وجود أربع عيادات يعمل فيها نخبة من الاستشاريين في الجهاز الهضمي إضافة إلى احتواء القسم على غرف للتخدير العام والوعي.
<<
اغلاق
|
|
|
|
|
الحرارية والعناصر الغذائية التي يحتاجون إليها عن طريق الفم أثناء خضوعهم لعلاج السرطان وفي مرحلة التعافي. تقدم التغذية بالأنبوب، أو التغذية المعوية تغذية سائلة في شكل تركيبة عبر أنبوب موضوع بداخل المعدة أو الأمعاء. قد يتم تقديم بعض الأدوية أيضًا عبر أنبوب التغذية.
هناك عمومًا طريقتان لوضع أنابيب التغذية:
عبر الأنف (غير-جراحية)
عبر فتحة أو شق صغير في البطن (جراحية)
أكثر أنابيب التغذية شيوعًا تشمل الأنابيب الأنفية المعدية (أنابيب NG) وأنابيب معدية (أنابيب G). عامة، هناك أنواع متعددة من أنابيب التغذية بناءً على كيفية وضعها في الجهاز الهضمي وموضعها.
في بعض الأحيان، لا يكون بإمكان المريض تناول سعرات حرارية أو بروتينات كافية عن طريق الفم. هذا ليس خطأ أحد. من المهم مساعدة الأطفال ليفهموا أن الدعم الغذائي ليس عقابًا. يتكيف معظم الأطفال جيدًا مع وضع أنبوب للتغذية. من المهم منع الطفل من لمس الأنبوب أو شدّه. اتبع الإرشادات للعناية بالجلد حول موضع الأنبوب لتفادي التهيج أو العدوى.
أنواع أنابيب التغذية
يصل أنبوب التغذية إلى المعدة أو الأمعاء الدقيقة. سيعتمد الموضع على قدرة المريض على تحمل التركيبة وهضم العناصر الغذائية. عند الإمكان، يوضع الأنبوب في المعدة لهضم أكثر طبيعية.
هناك 5 أنواع من أنابيب التغذية:
أنبوب أنفي معدي (أنبوب NG). يُدخل الأنبوب الأنفي المعدي في المعدة عبر الأنف. يمرر الأنبوب من الحلق، عبر المريء وحتى المعدة.
أنبوب أنف-معدي (أنبوب NJ). أنبوب NJ مشابه لأنبوب NG، إلا أن الأنبوب يكمل عبر المعدة وحتى الأمعاء الدقيقة.
أنبوب معدي (أنبوب G). يوضع أنبوب G عبر فتحة صغيرة في الجلد. يُمرر الأنبوب عبر جدار البطن ومباشرة إلى المعدة.
أنبوب فغر الصائم-المعدي (أنبوب GJ). يوضع أنبوب GJ في المعدة مثل أنبوب G ولكن الأنبوب يمتد عبر المعدة وحتى الأمعاء الدقيقة.
أنبوب فغر الصائم (أنبوب J). يستخدم أنبوب فغر الصائم شقًا صغيرًا لوضع أنبوب التغذية عبر جدار البطن مباشرة في الأمعاء الدقيقة.
تستخدم أنابيب التغذية الأنفية، بما في ذلك أنابيب NG أو NJ، عامة عندما يكون هناك حاجة إلى أنابيب التغذية لفترة قصيرة نسبيًا، عادة أقل من 6 أسابيع. يمتد الأنبوب خارجًا من فتحة أنف واحدة ويلصق بالجلد باستخدام شريط طبي. لأنابيب NG وNJ مزايا عديدة بما في ذلك خطر العدوى المنخفض وسهولة التركيب. عامة، يجب إلصاق الأنبوب بالوجه وقد يضايق هذا بعض الأطفال. قد يكون لدى بعض الأطفال الآخرين مشاكل مع الأنابيب الأنفية بسبب تهيج البشرة والأغشية المخاطية نتيجة العلاج الكيميائي.
تستخدم الأنابيب الموضوعة جراحيًا (أنبوب G، أنبوب J، أنبوب GJ) لوقت أطول أو للأطفال للذين لا يمكن وضع أنبوب أنفي لهم. مكان الفتحة في البطن حيث يوضع الأنبوب يسمى فغرة. في خارج الجسم يكون لدى المرضى أنبوب طويل أو "زر" أو أنبوب صغير غير ظاهر. بعد أن تشفى، عادة لا تكون الفغرة مؤلمة، ويجب أن يكون الأطفال قادرون على أداء معظم الأنشطة المعتادة.
الأعراض الجانبية للتغذية بالأنبوب
أكثر الأعراض الجانبية شيوعًا للتغذية بالأنبوب هي الغثيان والإقياء وتقلصات المعدة والإسهال والإمساك والنفخة.
وتتضمن الأعراض الجانبية الممكنة الأخرى ما يلي:
العدوى أو التهيج في موضع الأنبوب
خروج الأنبوب من مكانه أو انفكاكه
دخول تركيبة التغذية في الرئتين.
أغلب الأعراض الجانبية يمكن الوقاية منها عن طريق اتباع إرشادات الرعاية والتغذية.
تغذية الأطفال بأنابيب التغذية
يتأكد اختصاصي أو خبير التغذية المسجل من تلبية احتياجات الطفل الخاصة من العناصر الغذائية. عادة ما يستخدم أنبوب التغذية لتكملة ما يمكن للطفل أكله عن طريق الفم لدى المرضى الأطفال المصابين بالسرطان. قد يحصل المرضى الآخرون على كل العناصر الغذائية من أنبوب التغذية.
التركيبة الموصوفة ستراعي:
السعرات حرارية
معالجة الجفاف
النشويات
الدهون
البروتين
الفيتامينات والمعادن
يمكن تغذية الكثير من المرضى بالتركيبات القياسية. بالنسبة للرضع، يفضل إطعامهم حليب الأم. يحتاج الأطفال الآخرون تركيبات خاصة للحالات الطبية مثل الحساسية والسكري أو مشاكل الهضم.
من المهم للعائلات العمل عن قرب مع اختصاصي التغذية. احتياجات التغذية قد تتغير بناءً على عوامل الصحة والأعراض الجانبية مثل الإقياء والإسهال.
طرق لتقديم التغذية المعوية
هناك 3 طرق رئيسية لتقديم التغذية عن طريق الأنبوب: التغذية بالبلع والتغذية المستمرة والتغذية بالجاذبية.
التغذية بالبلع - في التغذية بالبلع، تعطى كميات كبيرة من التركيبة عدة مرات يوميًا عبر أنبوب التغذية. هذا أكثر شبهًا بنظام التغذية العادي.
التغذية المستمرة - في التغذية المستمرة تستخدم مضخة كهربية لإعطاء مقادير صغيرة من التركيبة عبى مدى عدة ساعات. قد يحتاج بعض الأطفال التغذية المستمرة للمساعدة في تقليل الغثيان والإقياء.
التغذية بالجاذبية - في التغذية بالجاذبية يوضع كيس تغذية على حامل كيس وريدي ويقطر مقدار معين من التركيبة عبر الأنبوب بمعدل بطيء. يختلف مقدار الوقت بحسب المريض.
التغذية المعوية بالمنزل
قد يعود الأطفال للمنزل بأنبوب تغذية. سيتأكد فريق الرعاية من أن العائلات تعرف كيفية إعطاء الغذاء والعناية بأنبوب التغذية. يجب أن تتوقع العائلات مشاكل مثل:
زيادة الوزن أو فقدانه
الإقياء أو الإسهال
الجفاف
العدوى
تشمل المعدات والتجهيزات التي قد تحتاج إليها العائلات ما يلي:
التركيبة: معظم التركيبات تأتي جاهزة للاستخدام. بعض التركيبات تأتي في صورة مسحوق أو سائل تخلطه مع الماء.
سرنجة
أنبوب التغذية المحول (إذا كان طفلك لديه زر للتغذية المعوية الطويلة الأمد)
مضخة التغذية (في حال تلقي التغذية المستمرة)
كيس التركيبة مع أنبوب (في حال تلقي التغذية المستمرة)
حامل كيس وريدي (في حال تلقي التغذية بالجاذبية)
التنبيهات العامة للتغذية المعوية بالمنزل:
اغسل يديك دائمًا بالماء والصابون قبل إعطاء التغذية.
تأكد من أن رأس الطفل في وضع أعلى من المعدة.
تخلص من أي تركيبة معدة أو جاهزة للإطعام سبق فتحها أو تخزينها في الثلاجة لمدة 24 ساعة أو أكثر.
ضع التركيبة بعد الخلط في الثلاجة وتخلص منها بعد 24 ساعة.
التركيبات الجاهزة للإطعام بدون خلط لا تحتاج إلى الوضع في الثلاجة.
لا تدع الحقنة تفرغ تمامًا أثناء الإطعام.
اغسل الحقنة (والمحول عند استخدامه) بالماء الدافئ وصابون غسل الأطباق بعد كل استخدام.
عند إعطاء العناصر الغذائية ترقب علامات الغثيان، والإقياء وتورم المعدة أو التهيج. إذا حدث ذلك، توقف عن التغذية واستدعي الطبيب على الفور.
تفقد الجلد حول موضع التركيب بحثًا عن أي علامات للتهيج أو العدوى.
<<
اغلاق
|
|
|
|
|
شكره لنائب رئيس اللجنة الطبية العسكرية العليا بوزارة الدفاع، استشاري طب وجراحه العيون العقيد الدكتور سعد بن مصلح الشمراني على المبادرة التطوعية التي قدمها لأهالي مركز البشاير ومراجعي مستشفى البشاير، وجاء ذلك خلال حفل التكريم الذي أقامته إدارة مستشفى البشاير للدكتور الشمراني.
وأوضح المتحدث باسم صحة بيشة على آل بخيتان أن الدكتور سعد بن مصلح الشمراني، كان قد تقدم لإدارة مستشفى البشاير بمبادرة تطوعية تمثلت في إجرائه الكشف الطبي على المرضى بعيادة العيون لمدة يومين، أجرى خلالها الكشف على (150) حالة من الذكور والإناث، اشتملت على حالات اعتلال الشبكية السكري وترشيح الشبكية، والجلكوما والجلكوما الخلقية وجلطات الشبكية، والتهاب العصب البصري والماء الأبيض واعتلال الشبكية الوراثي وحول الأطفال، إضافة إلى كسل العين وتقرحات القرنية، وعتامة القرنية وانسداد القنوات الدمعية.
وأشار آل بخيتان إلى أن مدير الشؤون الصحية في بيشة قام بتقديم درع تذكارية شكراً وعرفاناً للدكتور الشمراني خلال احتفالية التكريم التي أقامها مستشفى البشاير احتفاءً به، كما قدم أهالي البشاير درع شكر وعرفان للشمراني تجاه مبادرته التطوعية.
من جانبه، عبر مدير الشؤون الصحية بمحافظة بيشة علي بن يحيى آل كاسي عن شكره وتقديره للدكتور سعد بن مصلح الشمراني على هذه المبادرة التي انعكست على أهالي مركز البشاير، واستفاد منها مراجعو المستشفى.
وأشار آل كاسي إلى أن صحة بيشة حريصة كل الحرص على تفعيل الشراكة المجتمعية مع كافة الجهات والأفراد لتنفيذ مثل هذه المبادرات التي سيكون المريض هو المستفيد الأول منها.
<<
اغلاق
|
|
|
|
|
المرء بمرض الارتداد أو الجزر المَعِديِّ المَريئي عندما لا تُغلَق العضلةُ الموجودة في نهاية المريء بشكل محكم، وهذا ما يسمح لمحتويات المعدة أن تتسرَّب راجعةً إلى المريء، أي أنَّ العُصارةَ المَعِديَّة ترتد الى المريء وتقوم بتهييجه. من الممكن أن يشعر المرءُ بحرقة في الصدر أو البلعوم. وتُدعى هذه الحرقةُ "حرقة قؤاد المعدة"، كما يُمكن أن يشعر المرء أحياناً بطعم عصارة المعدة في نهاية الحلق، وهذا ما يُسمى عُسر الهضم الحمضي. إذا شعر الطفلُ بهذه الأعراض فقد يكون مُصاباً بمرض الارتداد أو الجزر المَعِديِّ المَريئي. قد يُصاب أيُّ شخص بمرض الارتداد المَعِديِّ المَريئي، سواء أكان رضيعاً أم طفلاً أم بالغاً. وإذا لم يُعالج هذا المرض، فقد يؤدي الى مشاكل صحِّية خطيرة. وفي بعض الحالات، يُمكن أن يحتاج المرء الى الأدوية أو حتَّى الى عملية جراحية. لكنَّ المريضَ يستطيع تخفيفَ الأعراض عن طريق: • تجنُّب تناول البهارات أو التَّوابل والأطعمة الدَّسمة أو الأطعمة الحمضية التي تُثير حرقة فؤاد المعدة. • تناول وجبات صغيرة. • عدم تناول الطعام قبل النوم مباشرة. • تخفيف الوزن عند الضرورة. • ارتداء ملابس فضفاضة.
مقدِّمة
ينجم داءُ الارتداد أو الجزر المَعِديِّ المَريئي عن ارتداد العصارة المعديَّة الى المريء، وهو الأنبوبُ الذي يربط الفم بالمعدة. يصيب داءُ الارتداد أو الجزر المَعِديِّ المَريئي حوالي 5-8٪ من الأطفال في العالم. وهو داءٌ شائع، خاصَّة بين الأطفال المولودين قبل أوانهم. إذا لم يعالج داءُ الارتداد المَعِديِّ المَريئي لدى الأطفال، يمكنه أن يؤدِّي إلى مضاعفات خطيرة، مثل نقص أو فشل النمو وتوقُّف التنفس والربو. ولكن، ولله الحمد، هُناك علاجٌ يُساعد على التخفيف من أعراضه. سوف يساعدك هذا البرنامجُ التثقيفي على فهم أفضل لأعراض وخيارات معالجة داء الارتداد أو الجزر المَعِديِّ المَريئي لدى الأطفال.
المريءُ والمعدة
ينجم داءُ الارتداد أو الجزر المَعِديِّ المَريئي عن عودة العصارة المعديَّة من المعدة الى المريء. وسوف يساعد هذا القسم على مراجعة تشريح ووظيفة بعض أجزاء الجهاز الهضمي. بعد البلع، يمرُّ الطعامُ عبر أنبوب طويل يُدعى المريء، ومنه الى المعدة. وفي المعدة، تبدأ الأحماضُ بتفكيك الطعام. تبقى الأحماضُ، أو العصاراتُ الهاضمة، محصورة ضمن المعدة عادةً، وهي لا تستطيع الصعودَ الى المريء بفضل آليَّة الصمام. تتألَّف بطانةُ المعدة من خلايا قادرة على تحمُّل الأحماض. أمَّا بطانةُ المريء فهي لا تستطيع تحمُّلَ هذه الأحماض الهاضمة. تتألَّف آليَّةُ الصمام من عضلتين تمنعان عودةَ محتوى المعدة وعصاراتها إلى المريء. وتُدعى هذه العودة الارتداد أو الجزر. توجد العضلةُ الأولى في المنطقة التي تفصل المريءَ عن المعدة. وهذه المنطقةُ تُدعى الموصلَ المعدي المريئي، كما تُعرف بالمصرَّة المريئية السفلية أيضاً. تسمح هذه العضلةُ للطعام بالمرور الى المعدة، وتمنعه من العودة الى المريء. والعضلةُ الثانية هي الحجابُ الحاجز الذي يفصل الرئتين عن البطن. وهذه العضلةُ الكبيرة مهمةٌ جداً في عملية التنفُّس. الفتحةُ في الحجاب الحاجز التي تسمح بمرور المريء الى البطن تُعرف باسم "الفُرجَة". كما تفيد هذه الفرجةُ أيضاً في منع عودة العصارة من المعدة الى المريء. إذا لم تعمل هذه العضلاتُ بشكل صحيح، يمكن للعصارات المعدية أن تعود الى المريء، وتسبِّب شعوراً بالحرقة في راس المعدة. وهذه الحالةُ تُسمَّى الارتداد أو الجزر المعدي المريئي.
داءُ الارتداد أو الجزر المَعِديِّ المَريئي
إذا فشلت آليةُ الصمام في منع الطعام المهضوم في المعدة من العودة الى المريء، فإنَّ العصارة الحمضية يمكنها الصعود إلى المريء والوصول أحياناً إلى الفم. وتُعرَف هذه الحالةُ باسم داء الارتداد أو الجزر المعدي المريئي. وعندَ تكرُّر الارتداد أو الجزر المعدي المريئي، فإنَّ الحمضَ يمكن أن يهيِّج بطانةَ المريء ويتلفها ويشكِّل ندبات عليها. ومن منطقة الفم، يمكن أن تدخل الأحماضُ الى الرئتين. إنَّ تأثيرَ العصارة الحمضية في المريء والفم والرئتين هو سبب أعراض داء الارتداد أو الجزر المعدي المريئي الخطير. وداءُ الارتداد المعدي المريئي هو مرضٌ شائع، يصيب الناسَ من جميع الأعمار. يشفى الأطفالُ في كثير من الأحيان من هذا المرض قبل بلوغهم عمرَ السنة.
المضاعفات
إذا لم يُعالج داءُ الارتداد المَعِديِّ المَريئي، فإنَّ المضاعفات تتضمَّن التهاب المريء وتقرُّحات في المعدة، وحتى ازدياد خطر الإصابة بسرطان المريء لدى الكبار. كما يمكن أن تحدث ندبات تُضيِّق المريءَ أيضاً. وهذا ما يُعرف باسم تضيُّق المريء الذي يجعل البلع صعبا للغاية. وهذا التضيُّقُ ليس شائعاً لدى الرضَّع والأطفال الصغار. ولكنَّه ممكن إذا ما تُرك المرضُ من دون علاج. في الرضَّع والأطفال الصغار، يمكن أن يؤدِّي هذا المرضُ إلى نقص في النموِّ، حيث لا يزداد وزنُ الطفل بالشكل المناسب أو لا ينمو كما يجب. فالطفلُ الذي يعاني من داء الارتداد المَعِديِّ المَريئي قد يرفض الطعام بسبب الألم، أو ربَّما يُحِب أن يأكلَ، ولكنَّه لا يزداد وزناً بسبب التقيُّؤ. كما يمكن أن يسبِّب داءُ الارتداد المَعِديِّ المَريئي لدى الأطفال انقطاعَ النَّفس أيضاً، حيث يتوقَّف الطفلُ عن التنفُّس لفترة وجيزة. وتحدث هذه الحالةُ عندما يصعد الحمض الى المريء، حيث يمكن أن يحمل الحمض معه الطعامَ المهضوم جزئياً، فيؤدِّي إلى انسداد مجرى الهواء مؤقَّتاً. هناك علاقةٌ أيضاً بين الأطفال الذين يُعانون من الارتداد المَعِديِّ المَريئي والربو، إذ إنَّ نسبة 75٪ من الناس الذين يعانون من الربو يعانون من هذا المرض أيضاً.
الأسباب
إنَّ السببَ الرَّئيسي لداء الارتداد المَعِديِّ المَريئي هو ضعف عضلة المصرَّة في المريء السُّفلي؛ وهي تُدعى المصرَّةَ المريئية السفليَّة. ويمكن لبعض المواد الكيميائيَّة أن تسبِّب هذا الضعف، مثل الكافيين والنِّيكوتين والكحول والشوكولا. يعدُّ ضعفُ المصرَّة المريئية السُّفلية لدى الأطفال حالةً شائعة. وبعد أن يتعلَّم الأطفالُ الجلوسَ وتُصبِح عضلاتُهم أقوى، يختفي داءُ الارتداد أو الجزر المَعِديِّ المَريئي. وبالنسبة للكثير من الأطفال الذي يعانون من هذا الدَّاء، فإنَّ عضلة المصرَّة في أسفل المريء لا تصبح قويةً بسرعة كافية. يمكن أن ينجم داءُ الارتداد المَعِديِّ المَريئي أو يتفاقم بفعل أطعمة مثل:
الفاكهة الحمضية.
الأطعمة الدسمة والمقلية.
الثوم والبصل.
منكهات النعناع.
الأطعمة الكثيرة التوابل.
الأطعمة المعتمدة على البندورة، مثل صلصة السباكيتي والشيلي والبيتزا.
الخل.
هناك حالاتٌ مرضية أخرى، مثل الفَتق الحجابي، تزيد من احتمال حدوث داء الارتداد المَعِديِّ المَريئي. يحصل الفتقُ الحجابي عندما تضغط أعضاء الجسم الداخلية على العضلات الضعيفة. وفي الفتق الحجابي، تسبِّب العضلةُ الضعيفة في الحجاب الحاجز ارتفاعَ الجزء العلوي من المعدة إلى ما فوق الحجاب. يُولَد بعضُ الأطفال وهم مُصابون بفتق الحجاب الحاجز. وفي هذه الحالات، لا يكون الحجابُ الحاجز قادراً على المساعدة على منع الارتداد.
الأعراض
يسبِّب داءُ الارتداد المَعِديِّ المَريئي حرقةً قوية في راس المعدة. وفي حين أنَّ البالغين يمكنهم أن يعبِّروا عن الألم، إلاَّ أنَّ الأطفال الرضَّع والأطفال الأكبر سناً قد لا يتمكَّنون من وصفه. وقد لا يشكو الأطفال الذين يعانون من هذا المرض إلاَّ من الشُّعور بألم في معدتهم أو في صدرهم، وخصوصاً بعدَ تناول الطعام. تتضمَّن أعراضُ المرض لدى الأطفال ما يلي:
طعم مر أو حامض في الفم.
التهاب الحلق أو ألم عندَ البلع.
كما قد تتضمَّن أعراض مرض الارتداد المَعِديِّ المَريئي لدى الأطفال أيضاً:
صوتاً أجش أو خشناً.
التهابات متكرِّرة رئوية أو في الأذن.
القيء أو البصاق كثيرا لدى الرضَّع.
الصفير.
نقص الوزن.
رفض تناول الطعام أو تكرار تناول الطعام.
يقوم الأطفالُ الرضَّع الذين يُعانون من هذا المرض بتقويس ظهرهم أو رقبتهم بعدَ تناول الطعام. كما قد يشعرون أحياناً بأعراض المغص وعدم زيادة الوزن. وتزداد الأعراضُ سوءاً عندما يستلقي الطفل على ظهره عادة؛ فهذه الوضعيةُ تسمح لكمِّية أكبر من عصارة المعدة بالعودة إلى المريء مسبِّبة بذلك المزيدَ من الحرقة في راس المعدة. كما قد يُعاني بعضُ الأطفال من نوبة سعال أيضاً حين يستلقون. وهذه تنجمُ عن صعود العصارة الحمضية إلى المريء، ومن ثمَّ إلى الرئتين عبر المسالك التنفُّسية. يُحاول السُّعال إخراجَ هذه العصارة المؤذية من الرئتين، ويمكن لهذه العصارة الحمضية أن تؤذي الحبالَ الصوتية، وأن تؤدِّي إلى بحَّة في الصوت عندَ دخولها إلى الرِّئتين. إذا لم يُعالَج داء الارتداد المَعِديِّ المَريئي، فإنَّ الأحماضَ يمكن أن تُتلِف بطانةَ المريء. وهذا قد يسبِّب مشاكلَ طبِّية خطيرة.
التشخيص
هناك حالاتٌ مرضية أخرى يمكن أن تعطي أعراضاً شبيهة بأعراض داء الارتداد المَعِديِّ المَريئي. ويساعد طبيبُ الأطفال على تحديد السبب الدقيق للأعراض التي يشكو منها الطفل. يجري تشخيصُ داء الارتداد المَعِديِّ المَريئي عادة بعد الاستماع إلى وصف الأعراض التي يشكو منها الطفل، وبعد الفحص السريري للطفل. لكن قد يطلب الطبيبُ إجراءَ بعض الفحوصات لتأكيد التشخيص. وقد يلزم إجراءُ صور شعاعية بسيطة للجهاز الهضمي العلوي للتحقُّق من أيِّ ضرر في المعدة أو المريء أو الأمعاء. ويتطلَّب هذا الفحصُ شرب الباريوم، وهو شرابٌ طبشوري يسهل رؤية الأحشاءَ الداخلية بالأشعَّة السينية، حيث يمكن أن تستبعدَ الأشعَّةُ السينية وجودَ مشاكل أخرى ذات أعراض مشابهة. ويمكن أن يُستخدَم تنظيرُ المعدة لتشخيص داء الارتداد المَعِديِّ المَريئي، حيث يُعطى الطفلُ مهدِّئاً قبلَ هذا الإجراء لتنويمه، ثم يُدخل أنبوبٌ صغير رفيع مع كاميرا في الفم، ومن ثمَّ في المريء والمعدة. ويمكن أن تؤخَذ خزعةٌ في أثناء التنظير. والخزعةُ هي عيِّنة من الأنسجة التي تُستخرَج في أثناء التنظير، ثمَّ تُفحص هذه العيِّنة تحت المجهر. تظهر الخزعةُ ما إذا كانت العصارةُ الحمضية قد أحدثت ضرراً أو إذا كانت هناك مشكلة أخرى. وهناك فحصٌ آخر يمكن إجراؤه لتشخيص داء الارتداد المَعِديِّ المَريئي، وهو الفحصُ بواسطة مسبار لقياس الرقم الهيدروجيني في المريء. والرقمُ الهيدروجيني هو قياس علمي لدرجة الحموضة. خلال الفحصِ بمسبار الرقم الهيدروجيني، يجري إدخالُ سلك رفيع، مزوَّد في طرفه بجهاز استشعار للحمض، من خلال الأنف إلى الجزء السفلي من المريء، حيث يحدِّد المسبارُ مقدارَ الحمض الذي يرتد إلى المريء.
خيارات المعالجة
يتضمَّن الخيارُ الأوَّل لمعالجة داء الارتداد المَعِديِّ المَريئي تغيير أسلوب الحياة عادة. بالنسبة للأطفال الرضَّع الذي يعانون من داء الارتداد المَعِديِّ المَريئي، يجب على الأم أن تجعل الطفل يتجشَّأ في أثناء الرضاعة. وكذلك، يجب أن يبقى الطفل في وضعية منتصبة لمدة 30 دقيقة بعدَ كلِّ رضاعة، حيث تمنع هذه الوضعيةُ ارتداد العصارة الحمضية إلى المريء. أمَّا الأطفالُ الأكبر سناً، فيجب أن يتناولوا وجبات متعدِّدة قليلة الكمِّية لتخفيف أعراض داء الارتداد المَعِديِّ المَريئي. يجب أن يتجنَّبَ الأطفالُ الذين يُعانون من داء الارتداد المَعِديِّ المَريئي المأكولات التالية:
الشُّوكولا.
الكافيين.
المشروبات الغازية.
الأطعمة الدسمة أو كثيرة التوابل.
النعناع.
الفاكهة الحمضية.
البندورة ومنتجاتها.
كما ينبغي إبعادُ الأطفال الذين يعانون من داء الارتداد أو الجزر المَعِديِّ المَريئي عن دخان السجائر أيضاً. وهذا يشمل الدخانَ غير المباشر الذي ينفثه المدخِّن والمخلَّفات السامَّة للدخان، فالفضلاتُ السامَّة للدخان تلتصق بالجدران والملابس والسجَّاد والسيارات وغيرها من الأسطح. يمكن أن يكون النومُ على وسادة أو وسادتين مفيداً للطفل، لأنَّ الأعراضَ قد تصبح أسوأ إذا استلقى الطفل على ظهره. وكبديل عن ذلك، يمكن أن يُرفع رأسُ السَّرير حيث ينام الطفل ببعض الألواح الخشبية. ويمنح تَجنُّبُ الاستلقاء بعد تناول الطعام المعدةَ الفرصةَ للتخلُّص من محتوياتها، فيخفِّف من أعراض داء الارتداد المَعِديِّ المَريئي. كما يمكن أن يخفِّف الامتناعُ عن لبس الملابس الضيِّقة من أعراض داء الارتداد المَعِديِّ المَريئي أيضاً. لذلك، يجب التأكُّدُ دائماً من أنَّ الطفل لا يرتدي الملابس الضيِّقة. إذا استمرَّت الأعراضُ بعد إجراء هذه التغييرات في نمط الحياة، يمكن النصح باستخدام الأدوية، حيث قد تفيد الأدوية:
في إنقاص حموضة المعدة بأدوية مضادَّة للحموضة، منها ما يُباع من دون وصفة طبِّية ومنها ما يُباع بوصفة.
تقوية عضلة المصرَّة المريئية السفلية.
يمكن أن تسبِّب بعضُ هذه الأدوية آثاراً جانبية هامَّة. ولذلك، من المهمِّ أن يخبر الأهلُ الطبيبَ أو الصيدلاني عن أيَّة حالة صحِّية يعاني منها طفلهم، وعن الأدوية التي يتناولها. إذا فشلت المعالجاتُ غير الجراحية، يمكن أن يوصي الطبيبُ بإجراء الجراحة. ولكنَّ الجراحةَ لداء الارتداد أو الجزر المَعِديِّ لدى الأطفال نادراً ما تكون ضرورية؛ فمعظمُ الأطفال المصابين بداء الارتداد أو الجزر المَعِديِّ يتحسَّنون عند إدخال بعض التغييرات على نمط حياتهم وعند استخدام الأدوية. ولكنَّ الجراحةَ قد تفيد إذا لم تساعد التغييرات في نمط الحياة أو استخدام الأدوية.
الخلاصة
ينجم داءُ الارتدادُ أو الجزر المعدي المريئي عن ارتداد العصارة الحمضية المعدية إلى المريء، وهو الأنبوبُ الذي يربط الفم بالمعدة. إذا فشلت آليَّةُ الصمام في منع الطعام المهضوم في المعدة من الرجوع إلى المريء، فإنَّ العصارةَ الحمضيَّة يمكنها الصعود إلى المريء والوصول أحياناً إلى الفم. يسبِّب داءُ الجزر المعدي المريئي حرقةً شديدة عادةً. وقد لا يتمكَّن الأطفالُ الرضَّع والأولاد الأكبر سناً، المصابون بهذا الداء، من وصف الألم، بل يشيرون إلى أنَّهم يشعرون بألم في معدتهم أو صدرهم، وخصوصاً بعدَ تناول الطعام. إذا كان الطفلُ يعاني من أعراض داء الجزر المعدي المريئي، يجب مراجعة طبيب الأطفال؛ فإذا لم يُعالج هذا المرض، يمكنه أن يسبِّب العديد من المضاعفات، مثل القرحة المعوية ونقص أو فشل النمو. يجري تشخيصُ داء الارتداد المَعِديِّ المَريئي عادة بعدَ الاستماع الى وصف أعراض الطفل، وبعدَ الفحص السريري للطفل. لكن قد يطلب الطبيبُ إجراءَ بعض الفحوصات لتأكيد التشخيص. يتضمَّن علاجُ داء الارتداد المَعِديِّ المَريئي لدى الأطفال تغييرَ نمط الحياة عادة، مثل تناول وجبات صغيرة، وتجنُّب بعض الأطعمة وعدم الاستلقاء بعدَ الأكل. وقد تساعد الأدويةُ في حال لم يكن تغيير نمط الحياة كافياً. هناك خيارات جراحية، ولكنَّها نادراً ما تكون ضرورية. وبمساعدة طبيب الأطفال، يمكن للأهل إيجاد الطرق لتخفيف أعراض داء الارتداد المعدي المريئي كي يتمكَّن الطفل من النموِّ، وهو يشعر بالسعادة والصحَّة.
<<
اغلاق
|
|
|
|
|
( فرحتي ) خلال الأسبوع الماضي الذي يهدف إلى مشاركة الأسرة فرحتهم بمولودهم الجديد .
اوضح ذلك مدير ادارة العلاقات العامة والإعلام بصحة عسير / سعيد النقير مشيرا الى أن هذا البرنامج يتم من خلاله تنمية الوعي الغذائي والصحي للأم والطفل معاً مبيناً بان البرنامج الذي تتبناه وزارة الصحة يعد خطوة مجتمعية تسجل للوزارة .
وأضاف النقير أنه يتم توزيع حقيبة لكل أم بعد الولادة تحتوي على كرت تهنئة من معالي وزير الصحة كذلك كتيب لطرق التغذية السليمة للطفل منذ الولادة حتى سن الدراسة وحامل لصورة الطفل كما يتم تصوير الطفل بعد الولادة مباشرة وقد لاقى البرنامج استحسان المواطنين والذين أبدوا شكرهم لمعالي وزير الصحة لهذه اللفتة ومشاركتهم فرحتهم بالمولود الجديد
<<
اغلاق
|
|
|
|
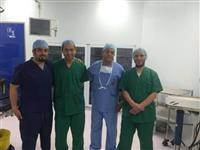 1 باستخدام مادة "الميتومايسن".
وقال المتحدث الإعلامي باسم "صحة عسير" سعيد بن عبدالله النقير: "تم إدخال الطفل الذي يبلغ عامين ونصفاً إلى قسم العمليات بمستشفى عسير المركزي بعدما شرب مادة حارقة أدت إلى التصاق المريء تماماً، وجعلت الطفل عاجزاً عن البلع".
وأضاف "النقير": "الأطباء أنقذوا المريء من الانسداد نتيجة المادة الحارقة من خلال استخدام طريقه جديدة تعتبر الأولى على مستوى المنطقة الجنوبية، وهي الاعتماد على مادة "الميتومايسن".
وأردف: "الفريق الطبي توصل بعد مراجعة الأبحاث العالمية، إلى نجاح هذه الطريقة في بعض المراكز حول العالم، نظراً لأن هذه المادة الكيماوية تستطيع وقف ارتداد المريء وتمنع انسداده، من خلال المنظار".
وتابع: "تمكن الطفل من معاودة البلع بعد نجاح العملية التي قادها استشاري المناظير والجهاز الهضمي للأطفال الدكتور علي بن سعد الشمراني، وساعده في إجرائها أطباء التخدير وفنيو التمريض بمستشفى عسير المركزي بمدينة أبها".
واختتم "النقير" بقوله: "توافر الإمكانيات المادية والبشرية والتجهيزات الطبية الحديثة في مستشفى عسير المركزي، كان له دور في نجاح العملية".
<<
اغلاق
|