|
تاريخ النشر
12/20/2023
متى يجب عمل منظار للقولون؟ ,,,,,,,,,,.
متى يجب عمل منظار للقولون؟ وما دواعي اللجوء إليه؟ الإجابة عن
>>
|
هذه الأسئلة، والمزيد من المعلومات حول هذا الموضوع تجدونها في المقال الآتي.
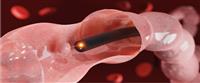
يعد تنظير القولون (Colonoscopy) اختبارًا يتيح لمقدم الرعاية الصحية تفحص الأمعاء الغليظة، وذلك باستخدام كاميرا مرنة تسمى بمنظار القولون، ويتم اللجوء إلى هذا الاختبار لعدة أسباب، من أهمها الكشف عن سرطان القولون أو الوقاية منه، لكن متى يجب عمل منظار للقولون؟
متى يجب عمل منظار للقولون: دواعي الاختبار
يتم اللجوء لتنظير القولون عادةً للكشف عن سرطان القولون، أو أورام القولون (Colon polyps)، وهي زوائد تتواجد على بطانة القولون، يمكن أن تكون سرطانية أحيانًا، أو قد تكون حميدة، لتتطور فيما بعد فتصبح سرطانية، وقد يرى مزود الرعاية الصحية أن الإجابة على سؤال "متى يجب عمل منظار للقولون؟" بفورًا، تكون عند ظهور الأعراض، أو الدواعي الآتية:
حدوث نزيف من المستقيم (Rectum).
وجود دم في البراز.
وجود قيح أو مخاط في البراز.
الشعور بآلام غير مبررة في البطن.
تغيرات في عمل الأمعاء وعاداتها، مثل الإسهال طويل الأمد غير المبرر.
فحص ومراقبة سرطان القولون والمستقيم.
البحث عن مزيد من الأورام الحميدة، وإزالتها إن وجدت إذا كان الشخص عانى بالفعل منها من قبل.
معالجة مشكلة ما، فقد يتم اللجوء إلى منظار القولون لأغراض علاجية، مثل وضع دعامة فيه، أو إزالة شيء منه.
متى يجب عمل منظار للقولون: العمر
يعتمد تحديد إجابة سؤال "متى يجب عمل منظار القولون؟" على وجود عوامل خطر للإصابة بسرطان القولون، لكن بشكل عام فإن معظم الخبراء يتفقون على أن الأشخاص الذين لا يعانون من أي مشكلات، وليست لديهم عوامل خطر يجب أن يبدؤوا بتنظير القولون الأساسي في سن الـ 50، وفي حال كانت النتائج طبيعية يتم عمل الفحص كل 10 سنوات بعدها.
وتوصي جمعية السرطان الأمريكية بعمل منظار للقولون في سن 45 أو قبل ذلك أيضًا، حتى وإن لم يكن هناك عوامل خطر للإصابة بسرطان القولون، ثم يقومون بالفحص كل 10 سنوات لغاية عمر 75، ثم يتم جدولة المواعيد بعد ذلك بناءً على رغبة المرضى، ليتوقف بعدها عند عمر 85.
وفيما يأتي بعض الاستثناءات:
مشاكل القولون والأمعاء
إذا كان الشخص يعاني من أمراض القولون أو الأمعاء، مثل: مرض كرون (Crohn''s disease)، أو التهاب الأمعاء التقرحي (Ulcerative colitis)، أو متلازمة القولون العصبي (Irritable bowel disease)، فقد يقترح الطبيب البدء بعمل منظار للقولون قبل المدة المعتادة، كما وقد يتم تكراره أكثر من مرة في السنة.
تاريخ عائلي للإصابة بسرطان القولون
في الحقيقة، فإنه ليس هناك مصطلح "مبكر جدًا" إذا تعلق الأمر بوجود تاريخ عائلي للإصابة بسرطان القولون عند المريض، فكلما بدأ الشخص باكرًا في التنظير إذا كان لديه خطر أكبر، أو إذا تم تشخيصه بالفعل من قبل بسرطان الأمعاء، كان ذلك أفضل، ويوصي بعض الأطباء بالخضوع لتنظير القولون ابتداءً من سن 35 إذا كان أحد الوالدين مشخصًا من قبل بسرطان القولون والمستقيم.
بعد إزالة الأورام الحميدة
يوصي معظم الأطباء بإجراء تنظير القولون بعد 5 سنين على الأقل من استئصال الأورام الحميدة، وقد يحتاج الشخص إلى إجرائه كل سنتين أخريين إذا كان لديه خطر عالٍ للإصابة بالأورام الغدية (Adenomas).
الإصابة بالرتج (Diverticulosis)
يحتاج غالبًا المصابون بالرتج إلى إجراء تنظير القولون كل 5 - 8 سنوات، وذلك اعتمادًا على شدة الأعراض.
التهاب القولون التقرحي
قد يوصي الطبيب بإجراء تنظير القولون كل 2 - 5 سنوات في حال الإصابة بالتهاب القولون التقرحي، إذ يزيد من خطر الإصابة بسرطان القولون بعد حوالي 8 - 10 سنوات من التشخيص.
هل هناك أخطار متعلقة بعمل منظار للقولون؟
نعم، وقد تشمل الأخطار المحتملة أثناء تنظير القولون أو قبله أو بعده ما يأتي:
نزيف.
ثقب القولون أثناء الإجراء.
رد فعل تحسسي ضد المهدئ أو المنوم المُستخدم قبل التنظير.
ألم شديد في البطن.
وإذا تم ملاحظة بعض الأعراض بعد إجراء التنظير مثل: الدوار، أو الحرارة، أو نزيف غير متوقف من فتحة الشرج، يُرجى طلب الرعاية الصحية الفورية.
<<
اغلاق
|
|
|
|
|
النهائية، فما هي شروط زراعة الكبد للمتبرع؟
إن زراعة الكبد من متبرع حي هي إجراء جراحي يتم فيه نقل جزء من كبد من شخص سليم على قيد الحياة إلى شخص يعاني من فشل في وظائف كبده.
وفي غضون شهرين من الجراحة ينمو الكبد المتبقي لدى المتبرع ويستعيد وظيفته وحجمه الطبيعي، كما ينمو جزء الكبد المزروع لدى المتلقي ليقوم بوظائفه الطبيعية.
ولكن ما هي شروط زراعة الكبد للمتبرع؟
شروط زراعة الكبد للمتبرع
يجب استوفاء جميع شروط زراعة الكبد للمتبرع الآتية قبل الشروع بعملية إجراء الزراعة:
1. طواعية التبرع
يجب أن يكون التبرع بأي عضو من قبل شخص حي طوعيًا بشكل تام وبمحض إرادة المتبرع، ومن غير القانوني لأي شخص إجباره على القيام بذلك.
كما يجب أن يتحرر المتبرع من أي ضغوط أو ذنب يجبره على التبرع، ومن الجدير بالذكر أن بيع أو شراء الأعضاء مخالف للقانون.
2. الفئة العمرية المناسبة
من شروط زراعة الكبد للمتبرع أن يكون في الفئة العمرية التي تتراوح بين 18 إلى 55 عامًا لدى معظم مراكز الزراعة، ولكن عند التبرع بالكبد لطفل يمكن أن يصل سن المتبرع حتى 60 عامًا.
ويعود سبب اختيار هذه الفئة إلى أن المتبرعين الأكبر سنًا يكونون أكثر عرضة لحدوث مضاعفات مقارنة مع المتبرعين الأصغر سنًا، كما تَعتبر مراكز زراعة الأعضاء أن الأطفال والمراهقين أصغر من أن يمنحوا الموافقة المناسبة للتبرع بأنفسهم.
3. توافق فصيلة الدم بشكل مناسب
لا يُشترط أن تكون فصيلة دم المتبرع متطابقة تمامًا مع فصيلة دم الشخص الذي يحتاج إلى كبد جديد، ولكن يجب أن يكون هناك توافق بينهما كما الآتي:
إذا كانت فصيلة دم المبترع من نوع (O)، فهو يعد متبرع عالمي ويمكن التبرع لأي شخص، مع التنويه على أنه إذا كانت فصيلة دم متلقي الكبد من نوع (O) فيمكنه الحصول على أعضاء من متبرعين لهم نفس الفصيلة.
إذا كانت فصيلة دم المبترع من نوع (A)، فيمكنه التبرع لمن لديهم فصيلة دم (A) وفصيلة (AB) أيضًا.
إذا كانت فصيلة دم المبترع من نوع (B)، فيمكنه التبرع لمن لديهم فصيلة دم (B) وفصيلة (AB).
إذا كانت فصيلة دم المبترع من نوع (AB)، فيستطيع التبرع لمن لديهم نفس فصيلة الدم فقط.
ومن الجدير بالذكر أن العامل الريزوسي (Rh) الخاص بالمتبرع سواء كانت فصيلة دمه إيجابية أو سلبية ليس له دور من شروط زراعة الكبد للمتبرع.
4. خُلو المتبرع من المشاكل الطبية
إحدى شروط زراعة الكبد للمتبرع أن يكون بصحة بدنية جيدة للغاية، وأن لا يكون لديه أي من المشاكل الطبية الآتية:
أمراض عضوية خطيرة، مثل: أمراض القلب، وأمراض الكلى.
الإصابة حاليًا بورم خبيث.
أمراض الكبد، بما في ذلك التهاب الكبد.
الالتهابات النشطة أو المزمنة.
تعاطي الكحول أو المخدرات.
أمراض الجهاز الهضمي، واضطرابات المناعة الذاتية، وأمراض الجهاز العصبي، وبعض اضطرابات الدم.
داء السكري.
ارتفاع ضغط الدم غير المسيطر عليه.
5. الإقلاع عن التدخين
بالرغم من أنه لا يؤدي التدخين إلى استبعاد المتبرع، ولكن من الناحية المثالية فإنه يستوجب على المتبرع أن يقلع عن التدخين في أسرع وقت ممكن قبل الإجراء.
6. سلامة الصحة النفسية
يجب أن يكون المتبرع بصحة عقلية ونفسية جيدة، كما يحتاج المتبرع إلى نظام دعم قوي اجتماعيًا ونفسيًا لتلبية احتياجاته النفسية والجسدية أثناء فترة التعافي بعد الجراحة.
7. وزن مناسب
يجب أن يكون مؤشر كتلة الجسم للمتبرع أقل من 35.
كما يفضل إجراء عملية زراعة الكبد بين شخصين متقاربان في الحجم تقريبًا من حيث الطول والوزن.
فحوصات ما قبل زراعة الكبد للمتبرع
يساعد التقييم الطبي للمتبرع في تحديد ما إذا كان مناسبًا للتبرع، وقد تشمل الفحوصات كل مما يأتي:
تحاليل الدم.
فحص بول.
تصوير الثدي الشعاعي للنساء فوق 40 عامًا.
تنظير القولون إذا كان عمر المتبرع يزيد عن 50 عامًا.
مخطط صدى القلب.
مخطط كهربية القلب.
التصوير بالأشعة السينية.
الفحص الإشعاعي.
مخاطر زراعة الكبد للمتبرع
إن التبرع بالكبد يعد عملية آمنة، ومع ذلك فإنه يتطلب جراحة كبرى قد ترتبط بالمضاعفات المحتملة الآتية:
رد فعل تحسسي تجاه التخدير.
الألم والشعور بعدم الراحة.
الغثيان.
إصابة الجرح بالعدوى.
النزيف الذي قد يحتاج إلى نقل الدم.
التجلطات الدموية.
الالتهاب الرئوي.
تسرب العصارة الصفراوية.
الفتق.
<<
اغلاق
|
|
|
|
|
المستخدمة لإزالتها، ومنها المنظار، فما هي عملية المرارة بالمنظار؟
تتعدد الطرق الطبية لإزالة المرارة، فقديمًا كان الأطباء يستخدمون الجراحة المفتوحة والتي تتميز بمضاعفات أخطر، إلى أن تم استحداث طريقة استئصالها بالمنظار، فما هي تلك الطريقة؟
ما هي عملية المرارة بالمنظار؟
إن عملية المرارة بالمنظار تشير إلى العملية التي يتم فيها استئصال وإزالة المرارة من خلال بضعة شقوق صغيرة جدًا في البطن.
إذ يقوم الطبيب بإدخال أنبوب دقيق جدًا مزود بكاميرا برأسه في إحداها، بحيث يسمح ذلك لطبيبك برؤية المرارة لديك على الشاشة، وبعدها يقوم الطبيب بإزالة المرارة من خلال شق آخر.
لماذا يتم اللجوء لعملية المرارة بالمنظار؟
تقوم المرارة بتخزين العصارة الصفراء التي يصنعها الكبد والمسؤولة عن عملية هضم الدهون، ولكن يمكن لحصى المرارة أن تسبب الانسداد الذي يمنع تدفق تلك العصارة إلى الجهاز الهضمي.
ويمكن أن يكون الانسداد في القنوات التي تنقل العصارة من الكبد إلى المرارة أو إلى الأمعاء، كما قد تنتقل حصوات المرارة إلى أجزاء أخرى من الجسم وتسبب مشاكل.
يمكن أن يتسبب هذا الانسداد في حدوث الآتي:
انتفاخات.
غثيان وقيء شديد.
إسهال.
ألم في البطن أو الكتف أو الظهر أو الصدر.
اليرقان وهو اصفرار جلدك وعينيك.
تهيج البنكرياس.
لذلك يتم إجراء عملية المرارة بشكل شائع لعلاج حصوات المرارة والمضاعفات التي تسببها، يقوم المريض بإجراء تقرير طبي كامل قبل إجراء العملية، نظرًا لما يمكن أن تسببه من مخاطر صحية في الأعضاء الأخرى.
كما قد يوصي طبيبك بعملية المرارة بالمنظار في الحالات الآتية:
التهاب المرارة.
سلائل المرارة الكبيرة.
التهاب البنكرياس بسبب حصوات المرارة.
بماذا تتميز عملية المرارة بالمنظار عن الجراحة المفتوحة؟
تتميز إزالة المرارة بالمنظار عن الجراحة المفتوحة بالآتي:
مستوى الألم أقل.
عدم الحاجة إلى المكوث في المستشفى لوقت طويل خاصة بعد العملية.
التعافي بشكل أسرع والعودة إلى الأنشطة المعتادة.
جروح وندبات أصغر مقارنة بالجراحة المفتوحة.
انخفاض خطر حدوث مضاعفات.
ما هي مخاطر عملية المرارة بالمنظار؟
تنطوي هذه العملية على المخاطر الآتية، لكنها نادرة:
تسرب العصارة الصفراوية في الجسم.
نزيف.
مضاعفات التخدير.
فتق.
إصابة القنوات الصفراوية أو الكبد أو الأمعاء.
خدر في منطقة الجراحة.
التهاب وعدوى في البطن.
ندبات صغيرة من الشقوق.
التهاب المسالك البولية.
ما هي الإجراءات المطلوبة قبل عملية المرارة بالمنظار؟
تتطلب عملية المرارة بالمنظار البعض من الإجراءات ما قبلها تشمل الآتي:
تحليل دم وتقييم طبي حسب العمر والحالة الطبية.
توضيح المخاطر والفوائد المحتملة للمريض من قبل الطبيب لتقديم موافقة له.
الاستحمام قبل العملية واستخدام صابون المضاد الحيوي لتجنب حدوث التلوث للجرح.
عدم تناول أي شيء قبل العملية بليلة كاملة.
إيقاف بعض الأدوية، مثل: مميعات الدم وأدوية التهاب المفاصل وفيتامين هـ مؤقتًا لعدة أيام أو أسابيع قبل العملية.
الإقلاع عن التدخين.
عدم إزالة الشعر في منطقة البطن قبل العملية.
كيف تتم عملية المرارة بالمنظار؟
تتلخص خطوات عملية المرارة بالمنظار بالآتي:
يكون المريض تحت التخدير الكلي خلال العملية.
يتم إدخال المنظار من خلال فتحة صغيرة في منطقة زر البطن يقوم من خلالها الطبيب بالكشف عن وضع المرارة عن طريقة شاشة التلفاز.
يقوم الطبيب من خلال فتحة أخرى بإدخال منظار آخر يقوم بفصل المرارة عن الأجزاء الملتصقة بها ثم يتم إخراجها عن طريق إحدى الفتحات.
يعمل الطبيب إذا وجد حصى داخل القناة الصفراوية على إزالتها بخطوات خاصة أو قد يختار إزالتها لاحقًا باستخدام إجراءات أخرى.
يتم إغلاق الجرح بواسطة غرز قابلة للذوبان بعد الانتهاء من إزالة المرارة.
نصائح صحية للتعافي بعد عملية المرارة بالمنظار
عادةً يمكنك العودة إلى المنزل في نفس اليوم الذي تتم فيه عملية المرارة بالمنظار ما لم تكن هناك أي مضاعفات، ويمكن للنصائح الآتية أن تساعد في تسريع التعافي:
تجنب رفع الأشياء الثقيلة.
شرب الكثير من الماء.
تناول الأطعمة الغنية بالألياف للمساعدة في حركات الأمعاء.
اتباع تعليمات طبيبك حول العناية بجروحك وتناول الأدوية.
زيادة نشاطك ببطء.
المشي قليلاً كل يوم لمنع تجلط الدم.
متى تتصل بالطبيب بعد عملية المرارة بالمنظار؟
في حال تعرضت للآتي بعد العملية عليك الاتصال بطبيبك فورًا:
زيادة الألم والاحمرار في منطقة الشق.
حمى أعلى من 39 درجة مئوية.
إفراز الجرح مواد غريبة كقيح ذو رائحة كريهة.
استمرار الألم بعد أخذ المسكنات.
السعال المستمر وضيق التنفس.
زيادة تورم البطن.
الغثيان المستمر أو القيء.
عدم القدرة على تناول أو شرب السوائل بعد مرور فترة من العملية.
<<
اغلاق
|
|
|
|
|
الدودية بالمنظار، أبرز المعلومات حول هذا الإجراء إليك في الآتي.
عملية الزائدة الدودية بالمنظار (Laparoscopy appendectomy) هي إجراء طبي يتم من خلاله استئصال الزائدة الدودية المتصلة بالقولون في حال التهابها، حيث يقوم بها الطبيب الجراح من خلال عمل شقوق صغيرة في البطن.
كيف يتم إجراء عملية الزائدة الدودية بالمنظار؟
يتم إجراء عملية الزائدة الدودية بالمنظار تحت تأثير التخدير العام، وعادة ما يستغرق إجارؤها ساعة واحدة تقريبًا.
إليك موجز لما يتم خلال إجراء عملية الزائدة الدودية بالمنظار في الاتي:
يقوم الطبيب بعمل شقوق صغير لإدخال أنبوب منظار البطن، وقد يحتاج الطبيب لزيادة عدد الجروح تبعًا للأدوات المستخدمة خلال العملية.
يتم استخدام غاز ثاني أكسيد الكربون (Carbon dioxide) الذي يعمل على نفخ البطن بحيث يتمكن الطبيب المختص من رؤية أعضاء البطن بكل سهولة وخاصة الزائدة الدودية.
يضع الطبيب منظار البطن من خلال شقوق البطن إلى أن يتم العثور على الزائدة الدودية الملتهبة لديك.
يتم ربط الزائدة الدودية بواسطة مجموعة من الغرز ومن ثم إزالتها بالكامل وبعد ذلك سحبها عبر شقوق البطن.
يزيل الطبيب منظار البطن والأدوات الأخرى المستخدمة بعد الانتهاء من العملية، ومن ثم إزالة ثاني أكسيد الكربون، وقد يحتاج الطبيب لوضع أنابيب لتصريف السوائل الزائدة من البطن من خلال الشقوق إن وجدت.
يتم بعدها إغلاق شقوق البطن بواسطة الغرز.
كيف يتم التحضير قبل إجراء عملية الزائدة الدودية بالمنظار؟
إليك ما يجب عليك فعله للتحضير قبل إجراء عملية الزائدة الدودية بالمنظار في ما يأتي:
إخبار الطبيب المسؤول عن إجراء العملية عن الأدوية والمكملات الغذائية والأعشاب التي تتناولها فقد يطلب منك إيقافها قبل العملية.
التوقف عن تناول أي نوع من انواع الأدوية المضادة لتخثر الدم قبل إجراء العملية بأسبوع.
التحدث مع الطبيب عن أي حالات مرضية تعاني منها أو عن وجود حمل للسيدات، وإخباره عن أي اضطرابات تتعلق بالنزيف إن وجدت لديك
الامتناع عن تناول الطعام أو الشراب بعد منتصف الليل من الليلة السابقة ليوم إجراء عملية الزائدة الدودية.
الابتعاد عن التدخين أو التقليل منه في الفترة التي تسبق العملية فذلك سيحسن من قدرتك على الشفاء.
تناول ما تم وصفه من أدوية من قبل الطبيب المختص قبل العملية مع القليل من الماء.
التعافي ما بعد عملية الزائدة الدودية بالمنظار
يتمكن المريض الخروج من المستشفى في نفس يوم العملية أو في اليوم الذي يليه، وبشكل عام يمكن استئناف الأنشطة اليومية بعد حوالي 1 - 3 أسابيع.
إليك مجموعة من النصائح التي قد تساعدك خلال فترة الشفاء بعد عملية الزائدة الدودية بالمنظار في الاتي:
اتباع نظام غذائي خاص قد يقوم الطبيب المختص بإخبارك عنه.
تجنب الأنشطة الشاقة والمتعبة.
تجنب قيادة السيارة لمدة 24 ساعة على الأقل بعد العملية.
الاستحمام في أي وقت عند الذهاب للمنزل بعد العملية.
إزالة الضمادات عن شقوق العملية في صباح اليوم التالي، وإزالة أي شرائط لاصقة بعد العملية بحوالي 2 - 3 أيام.
العودة إلى العمل بعد ما يقارب 3 أيام من العملية بعد استشارة الطبيب المشرف على حالتك.
ما هي إيجابيات إجراء عملية الزائدة الدودية بالمنظار؟
تشمل الإيجابيات الأكثر شيوعًا لإجراء عملية الزائدة الدودية بالمنظار على الاتي:
الشعور بألم أقل بعد انتهاء العملية.
المكوث لفترة أقل في المستشفى.
التعافي بشكل أسرع وبالتالي العودة إلى النشاط الطبيعي.
عودة الأمعاء لحركتها الطبيعية في في وقت أقصر.
ظهور الندوب الناتجة عن شقوق العملية بشكل أصغر.
هل من مضاعفات بعد إجراء عملية الزائدة الدودية بالمنظار؟
تعد عملية الزائدة الدودية بالمنظار من العمليات الجراحية الامنة نسبيًا ولكن قد ينتج عنها مجموعة من المضاعفات، إليك أبرزها في الاتي:
ظهور بعض المضاعفات الناتجة عن التخدير، مثل: الصداع، والشعور بالغثيان.
حدوث الجلطات الدموية.
الإصابة بالنزيف.
التهاب شقوق العملية.
الإصابة بخراج في البطن.
تكوين الناسور.
الشعور بانتفاخ في البطن يرافقه بعض الألم.
الإصابة بالتهاب في بطانة المعدة أو ما يعرف بالتهاب الصفاق.
تكرار الإصابة بالتهاب في جدعة الزائدة الدودية (Appendix stump) المتبقية بعد العملية.
<<
اغلاق
|
|
|
|
|
التنفيذي للشؤون الطبية والفنية واستشاري جراحة المناظير والكبد بمستشفى قوى الأمن بالدمام، أن المستشفى أجرى أكثر من 40 عملية مختلفة بمنظار الفتحة الواحدة.
وأوضحت أن هذه الطريقة تتميز بفتحة واحدة، فبدلاً من عمل شقوق كبيرة على الجسم يتم عمل فتحات صغيرة جدا لا يتعدى طولها 1 سم إلى 1.5 سم، للتقليل من الآلام، والالتهابات، والتشوهات والندبات بعد العملية.
ولفتت إلى أن الفترة التي يقضيها المريض بالمستشفى لا تتعدى يومين، ويعود لحياته الطبيعية بدون مضاعفات.
وقالت إن إدارة المستشفى وفرت كل الإمكانات الطبية متمثلة بأحدث الأجهزة وبأفضل الأطباء المختصين.
وذكر العقيد طبيب طلال بن حسان المالكي مدير مكتب الإشراف أن الوزاره لا تدخر جهداً في توفير أحدث الأجهزه لخدمة منسوبيها، وأن مدة الانتظار للعمليات لا تتعدى أسابيع محدودة، حسب خطورة الحالة والتخصصات المتاحة في المستشفى لخدمة منسوبي وزارة الداخلية من مختلف مناطق المملكة.
<<
اغلاق
|
|
|
|
|
وجراحة الكبد والبنكرياس والقنوات المرارية وزراعة الاعضاء والسمنه والمناظير، بجامعه الإمام عبدالرحمن بن فيصل. من اجراء عملية نوعية في مستشفى المانع بالخبر لاستئصال ورم خبيث من الكبد يزن اكثر من 2 كيلوغرام في عملية جراحية معقدة تم فيها استئصال الفص الأيمن و الورم الذي يبلغ ٢٠ سم طولا و اكثر من ٢ كيلوغرام وزنا . واوضحت الدكتورة حنان الغامدي ان العملية تكللت بالنجاح وغادر المريض المستشفى بصحة جيدة دون أي مضاعفات تذكر، وعاد لممارسة حياته الطبيعية. وأضافت: ان القسم لديهإمكانيات مميزة تساعد على اجراء هذا النوع المعقد من الجراحات
<<
اغلاق
|
|
|
|
|
الجراحة العامة وجراحة الكبد والبنكرياس والقنوات المراريه وزراعة الاعضاء والسمنه والمناظير) من اجراء عملية نوعية في مستشفى المانع الخبر | برج المانع الطبي ,لاستئصال ورم خبيث من الكبد يزن اكثر من 2 كيلوغرام في عملية جراحية معقدة.
حيث اوضحت د. حنان الغامدي ان العملية تكللت بالنجاح ولله الحمد وغادر المريض المستشفى بصحة جيدة ودون أي مضاعفات تذكر و مع الوقت ان المريض بصحة جيدة وعاد لممارسة حياته الطبيعية.
وأضافت: ان في مستشفيات المانع الخبرات المميزة والاجهزة والادوات الطبية والمناظير الحديثة التي تساعد على اجراء هذا النوع المعقد من الجراحات, حيث انه تم اجراء العديد من الجراحات المعقدة سواء في الكبد والبنكرياس والقنوات المراريه وزراعة الاعضاء و جراحات السمنه و تكللت هذه الجراحات بالنجاح.
الجدير بالذكر ان د. حنان الغامدي من الخبرات المميزة في الجراحة العامة وجراحة المناظير في المملكة العربية السعودية وتعد الاولى في تخصصها كطبيبة جراحة وسيدة سعودية.
<<
اغلاق
|
|
|
|
|
الكبد هو الحالة التي تتمثل بتراكم الدهون على الكبد، وإنّ لهذه الحالة نوعين أو شكلين، الأول يُعرف بمرض الكبد الدهنيّ غير الكحوليّ (بالإنجليزية: Nonalcoholic fatty liver disease) والثاني يُعرف بمرض الكبد الدهنيّ الكحوليّ (بالإنجليزية: Alcoholic fatty liver disease)، وإنّ هذا المرض قد يكون له تأثير في صحة المصاب، لأنّ الكبد أكبر أعضاء الجسم من الداخل، وهو مسؤول عن تخزين الطاقة، وتخليص الجسم من السموم، كما ويلعب دورًا مهمّا في هضم الطعام، وبالعودة للحديث عن مرض الكبد الدهنيّ يجدر بالذكر أنّه بالاستناد إلى نتائج الدراسات المنشورة في مجلة (Liver International) في عام 2018 م قد تبيّن أنّ نسبة انتشار مرض الكبد الدهني غير الكحولي تبلغ ما يُقارب 25% حول العالم، وحقيقة إنّ مرض الكبد الدهني غير الكحولي له نوعان، الأول بسيط لا يُصابحه حدوث التهاب أو ضرر في خلايا الكبد، ومثل هذا النوع لا يُسبب في العادة أيّ مشاكل صحية تُذكر، وأمّا النوع الثاني فهو الأكثر تعقيدّا، وهو الذي يُرافقه حدوث التهاب أو تكون نُدب، وهذا النوع قد يتطور إلى مراحل متقدمة من مرض الكبد الدهنيّ.
ولمعرفة المزيد عن مرض الكبد الدهني يمكن قراءة المقال الآتي: (دهون الكبد).
أسباب الدهون على الكبد
حقيقة لم يُفهم السبب الحقيقيّ الذي يكمن وراء تراكم الدهون بشكل زائد على الكبد، ولكن يُعتقد أنّه ربما يعجز الكبد عن تحويل الدهون الموجودة إلى شكل يمكن التخلص منه بسهولة، أو أنّ الكبد يمتص الدهون من الأمعاء بما في ذلك الدهون الزائدة عن حاجة الجسم، أو أنّ الدهون تتراكم من أجزاء الجسم المختلفة إلى الكبد لتتجمع فيه، وعلى أية حال يمكن تفصيل الأسباب التي قد تلعب دورًا في الإصابة بنوعَي مرض الكبد الدهني فيما يأتي:
أسباب الكبد الدُهنيّ غير الكحوليّ
لم يُعرف السبب الدقيق الذي يكمن وراء المعاناة من مرض الكبد الدهنيّ غير الكحوليّ كما أسلفنا، ولكن يُعتقد أنّ مجموعة من العوامل الجينية والبيئية تلعب دورًا في الإصابة بهذا المرض، وعلى صعيد العوامل البيئية فيُقصد بها تناول كمية من الدهون تفوق حاجة الجسم وقدرته على معالجتها والتخلص منها، الأمر الذي يتسبب بتخزينها في الكبد، وعليه يمكن القول إنّ فرصة الإصابة بمرض الكبد الدهنيّ غير الكحوليّ ترتفع في حال توفر أحد عوامل الخطر الآتية:
- السُمنة أو زيادة الوزن عن الحدّ المقبول.
- الإصابة بمقاومة الإنسولين (بالإنجليزية: Insulin Resistance).
- اضطراب مستوى الدهون في الجسم، وقد يتمثل ذلك بارتفاع مستوى البروتين الدهنيّ منخفض الكثافة (بالإنجليزية: Low-density lipoprotein)، واختصارًا LDL، أو الدهون الثلاثية أو الكوليسترول الكليّ، أو انخفاض مستوى البروتين الدهنيّ مرتفع الكثافة (بالإنجليزية: High-density lipoprotein)، واختصارًا HDL، والمعروف أيضًا بالكوليسترول الجيد.
- الإصابة بمرض السكري من النوع الثاني.
- الإصابة بالمتلازمة الأيضية (بالإنجليزية: Metabolic Syndrome) أو أيّ من عواملها، والمتلازمة الأيضية هي حالة صحية تتمثل بوجود عدد من المشاكل الصحية المرتبطة بزيادة الوزن أو السمنة، والمصابون بهذه المتلازمة هم أكثر عُرضة للمعاناة من بعض مشاكل القلب ومرض السكري من النوع الثاني، والجدير بالذكر أنّه قد وجد الباحثون والخبراء رابطًا بين هذه المتلازمة والإصابة بمرض الكبد الدهنيّ غير الكحوليّ، وعلى أية حال فإنّ هذه المتلازمة تُعرّف بتوفر ثلاثة ممّا يأتي:
- ارتفاع مستوى السكر في الدم.
- ارتفاع ضغط الدم.
- ارتفاع مستوى الدهون الثلاثية في الجسم.
- انخفاض مستوى الكوليسترول الجيد.
- زيادة محيط الخصر عن الوضع الطبيعيّ.
- وجود بعض الجينات؛ فعلى الرغم من عدم القدرة على معرفة أيّ الجينات على الوجه الأكيد قد يرتبط بمرض الكبد الدهنيّ غير الكحوليّ، إلا أنّه يُعتقد أنّ للجينات دور في ظهور هذا المرض.
- التقدم في العمر.
- الحرمان من الطعام لفترات طويلة، وافتقار الغذاء للبروتين.
- استخدام تقنية التغذية الكاملة بالحقن (بالإنجليزية: total parenteral nutrition) لفترة طويلة من الزمن، ويُقصد بهذه التقنية حقن العناصر الغذائية إلى مجرى الدم مباشرة.
- الخضوع لجراحات إنقاص الوزن، مثل جراحة المجازة المعدية (بالإنجليزية: Gastric bypass surgery).
- الإصابة بمتلازمة المبيض متعدد الكيسات التي تُعرف بين الناس بتكيس المبايض (بلإنجليزية: polycystic ovary syndrome).
- الإصابة بمشكلة انقطاع التنفس النوميّ (بالإنجليزية: Sleep Apnea).
- نقص أو قصور أو خمول الغدة الدرقية (بالإنجليزية: Hypothyroidism).
- نقص أو قصور الغدة النخامية (بالإنجليزية: hypopituitarism).
أسباب أخرى: إضافة إلى ما سبق توجد مجموعة من العوامل التي قد تزيد فرصة الإصابة بمرض الكبد الدهني غير الكحوليّ، ولكنّها أقل شيوعًا مما سبق بيانه، ومن هذه العوامل ما يأتي:
- الإصابة بالتهاب الكبد الوبائيّ ج أو عدوى الكبد الأخرى.
- أخذ بعض أنواع الأدوية، مثل القشرانيات السكرية (بالإنجليزية: Glucocorticoids)، والتاموكسيفين (بالإنجليزية: Tamoxifen)، وبعض هرمونات الإستروجين المصنعة، والميثوتريكسات (بالإنجليزية: Methotrexate).
- فقدان الوزن بصورة سريعة.
- الخضوع لعملية استئصال المرارة.
أسباب الكبد الدُهنيّ الكحوليّ
يحدث مرض الكبد الدهني الكحوليّ نتيجة شرب الكحول بشكل يفوق قدرة الجسم على التعامل معه، الأمر الذي يتسبب بتراكم الدهون على الكبد، وتكوّن النسيج الندبيّ، وحدوث التهاب فيه، والجدير بالتنبيه أنّ إصابة الكبد بهذه المشاكل لا تظهر فور حدوثها، وذلك لأنّ للكبد قدرة ملحوظة على إعادة تجديد خلاياه وبنائها، ولكن في حال فقد الكبد القدرة على ذلك فإنّ الضرر الذي يُؤثر في الكبد يُلحق الأذى بالجسم كله، لارتباط الكبد بأعضاء الجسم الأخرى، وفي سياق الحديث عن مرض الكبد الدهني الكحولي تجدر الإشارة إلى أنّه كلما زادت كمية الكحول المتناولة زاد الضرر الذي يلحق بالكبد، وبشكل عام فإنّ مرض الكبد الدهني الكحوليّ وغيره من المشاكل المرتبطة بالكبد تنجم في حال شرب الكحول لفترات زمنية طويلة أو بكميات كبيرة خلال فترة زمنية قصيرة، ولذلك فإنّ التوقف عن شرب الكحول أمر مهم للغاية للمحافظة على صحة الكبد، ومن الأخبار السارة للغاية أنّ التوقف عن شرب الكحول يُحسن صحة الكبد بصورة ملحوظة.
وبالرغم من اعتبار الكحول المُسبب لمرض الكبد الدهنيّ الكحوليّ، إلا أنّه توجد مجموعة من العوامل التي تجعل الشخص الذي يشرب الكحول أكثر عُرضة للمعاناة من هذا المرض، ومن هذه العوامل ما يأتي:
- سوء التغذية.
- السمنة.
- الإصابة بالتهاب الكبد الوبائي المزمن من النوع ج.
- التقدم في العمر.
- الانتماء للعرق الأفريقيّ الأمريكيّ أو الهسبان (الإسبانيين).
- وجود جينات تزيد فرصة الإصابة بالمرض.
<<
اغلاق
|
|
|
|
|
للكَبِد العديد من المهامّ، بما في ذلك تحويل الغِذاء إلى طاقة وتصفية السُّموم من الدَّم. كما يصنع الكَبِد الصَّفراء أيضاً، وهي سائل أخضر مُصفرّ يُساعدُ في الهَضم. هناكَ الكثير من أنواع أمراضِ الكَبد. ويُمكنُ للفيروسات مثلَ فيروسات التهاب الكبد A والتهاب الكبد B والتهاب الكَبد C أن تُسبِّب بعضاً منها. وتنجمُ الأخرى عن الأدوية أو السّموم أو شُرب الكحول. ويُطلَق على الحالة التي يُشكِّل الكَبد فيها نسيجاً نَدبيَّاً بسبب مرضٍ ما اسم التَّشَمُّع. قد يكونُ اليَرَقان، أو اصفرار الجِلد، علامةً على وجود مرضٍ كَبِديّ. قد يُصيب السّرطانُ الكَبِد، كما قد يَرثُ الشّخصُ مرضاَ كَبِديّاً مثل داء تَرسُّب الأصبِغَة الدَّموية.
مُقدِّمة
الكَبِد هو أكبر عُضو داخل الجسم. للكَبِد العديد من الوظائف المُهمة، بما في ذلك تحويل الغِذاء إلى طاقة وتصفية الكُحول والسموم من الدم. وهناك الكَثير من الأمراض التي قد تُصيب الكَبِد. يعتمدُ علاجُ الأمراض الكَبِدية على السبب. وهو يشتمل على الأدوية أو الجِراحة أو علاجات أخرى. سوفَ يُساعد هذا البرنامج التثقيفي على تكوين فهمٍ أفضل عن الأمراض الكَبِدية. إنّه يتحدَّث عن أمراض الكَبد الشائعة. كما أنه يُغطي الأعراض والعِلاج.
الكَبِد
الكَبِد عضوٌ مُهم للجسم. وهو يَتوضَّع في الجزء العلوي الأيمَن من البَطن. هناك قسمان للكَبِد يُسميان بالفصين الأيمن والأيسَر. يمارس الكبد الكثير من الأدوار المهمة في أجسامنا؛ فبعد الأكل، يُهضَمُ الطعام. وتُمتَصُّ المواد من الطعام، ثم تُؤخذ عبرَ الأوعيَة الدموية الكبيرة إلى الكَبِد. يُعالجُ الكَبِد المواد المُمتَصة كي يَستطيع باقي الجِسم استخدامها. وتشمل بعض تلك المواد على:
الدهن.
البروتين.
السكَّر.
الفيتامينات.
يَتخلص الكَبِد من المواد الضارة التي يُطلق عليها اسم الذيفانات. يُمكن أن تُسمم الذيفانات الجِسم إذا لم يرشحها الكَبد من الجِسم. كما يَصنع الكَبد الصفراء. الصفراء سائلٌ أصفر اللون، يُساعد على امتصاص الأغذية التي نأكلها. وهو يتكوَّن من مادة اسمها البيليروبين، والتي هي مادة كيميائية صَفراء اللون. تُطلَق الصفراء إلى القسم الأول من الأمعاء مُباشرَةً عبرَ القناة الصفراوية المشتركة. كما يُمكن أن تُخَزن في المَرارة ريثما يتم إطلاقها. الصفراء هي ما تُعطي البراز لونه الأخضر المائل للبني. ويصنعُ الكَبدُ أيضاً مواد كيميائية خاصة تتسبَّب بتجلط الدم؛ فعند الإصابة، تقوم الجلطات الدموية بمنع حدوث نزف كثير.
الأعراض العامَّة
الكثير من أمراضِ الكَبِد لها أعراض مُتشابهة. العرضُ الرئيسي هو اليَرَقان. واليَرَقانُ هو اصفرار الجلد والعينين، وهوَ يَحدث بِسبب تراكم مادة صفراء اسمها البيليروبين. الأعراض الشائعة الأخرى لأمراض الكَبِد هيَ:
ألم بَطني.
بول غامق اللون وبراز باهت.
نَقص الشهية.
غثيان وقيء.
ضعف أو شُعور بِتَعَب شديد.
نَقص الوَزن.
وقد تُسبب بعض أمراض الكبد أيضاً ما يلي:
كتلة أو شُعور بِثقل في أعلى البطن.
إسهال.
حُمَّى.
مشاكل قلبية.
ألم مفصلي.
نَقص الدافع الجنسي.
بطن متورِّم ومُتَطَبل.
ينبغي التحدُّثُ مع مُقدِّم الرعاية الصحية في حال مُلاحظة أي من تلك الأعراض أو تغيرات أخرى؛ فاكتشافُ المُشكلة باكراً يجعل العلاج أسهل في مُعظم الحالات.
التهاب الكَبِد
التهاب الكَبِد هوَ مرضٌ كَبِدي. وهو يحدث بسبب عَدوى فيروسية تصيب الكَبِد. الفيروسات هي كائنات مُمرِضَة صَغيرة جداً لا يمكنها أن تتكاثر إلاَّ بعد غزو المُضيف. قرحةُ الزكام والأنفلونزا يَحدثان بسبب فيروسات. هناك العَديد من الفيروسات التي يُمكن أن تُسبب التهاب الكَبد، مثلَ:
التهاب الكَبِد A.
التهاب الكَبِد B.
التهاب الكَبِد C.
يُؤدي التهابُ الكَبِد إلى تَوَرم الكَبد. نادراً ما تتسببُ بعض الفيروسات بتلفٍ دائم، والتهاب الكبد A هو أحد الأمثلة. ويكونُ التهاب الكبد B أيضاً خفيفاً ومؤَقتاً في بعض الأحيان. وقد تَستمر فيروسات أخرى طوال العمر، وأحد الأمثلة هو التهاب الكَبِد C. كما قد يَستمر التهاب الكَبِد B في بعض الأحيان أيضاً طوالَ العُمر. قد يُسبب هذان الفيروسان تلفاً للكَبِد، بما في ذلك:
تَشمع، أو تَندب الكَبِد.
سرطان الكَبِد.
الفَشَل الكَبِدي.
تنتشرُ فيروسات التهاب الكَبِد المُختلفة بطرقٍ مُختلفة، حيث يمكن لفيروسات التهاب الكَبِد أن تنتشِر عبرَ:
التماس مع دم وسوائل جسمية مصابة بالعدوى.
الولادة، من المرأة لوليدها.
الطعام والماء المُلوثين بالبراز.
الممارسة الجنسية خارج الزواج الشرعي.
استعمال إبر غير معقمة.
يستطيع اختبار الدم أن يَكشِف إن كان المريضُ مُصاباً بالتهاب الكَبِد. لا حاجة للعلاج عادةً في الأنواع الخفيفة من التهاب الكَبِد، حيث يقوم الجسم بالتغلب على الفيروس. يتضمن العلاج غالباً أدوية للحالات الأكثَر شِدةً. ليس هناك علاجٌ شافٍ لتلكَ الأنواع من التهاب الكَبِد. الهدفُ هو إبطاء ضرر الكَبِد عن طريق إبطاء الفيروس. يوجدُ لقاحات للوقاية من التهاب الكبد A وB. يمكنُ التحدث مع مُقدم الرعاية الصحية بشأنِ تلك اللقاحات لمَعرفة المزيد.
داء تَرَسب الأصبِغَة الدمَوية
داءُ تَرسب الأصبِغة الدموية مَرضٌ يَتراكم فيه الكثير جداً من الحَديد في الجسم. ويُطلَق عليه أيضاً اسم التَّحميل المُفرِط بالحَديد. الحديد عُنصرٌ غِذائي رئيسي يوجد في الكثير من الأطعِمَة. توجد أكبر كَمية منه في اللحم الأحمَر. كما يُوجَدُ في الخبز وأطعمة الحبوب التي يُضاف لها الحديد. يتَسبب داءُ تَرسب الأصبِغة الدموية بأن يمتص الجسم ويُخزن الكَثير جداً من الحديد. لا يملكُ الجسم وَسيلةً للتخلص من الحديد الزائد. يَتَراكمُ الحديد الزائد في أعضاء الجسم ويُخرِّبها. يمتص الأصحاء عادةً نحوَ 10٪ من الحديد الموجود في الأطعمة التي يأكلونها. بينما يمتص المُصابون بداءُ تَرسب الأصبِغة الدموية ما يصل إلى 30٪ من حديدها. إنهم يمتصون ويُخزنون حديداً أكثر بنحو 5-20 ضعف احتياجات الجسم. يمكنُ أن يتسبب داءُ تَرسب الأصبِغة الدموية بتوقف الكبد والقلب والبنكرياس عن العَمَل. هذه الأعضاء هي الأعضاء التي يُخزن فيها الحديد الزائد عادةً. وهذا هو السَّبب في أهمية الحصول على عِلاج. قد يتسببُ وجود الكثير جداً من الحديد في الكبد بحدوث مرضٍ كَبدي. وقد يشتمل هذا على:
كَبِد مُتضخمة.
تَشمع، أو تَليف الكَبد.
سَرطان الكَبِد.
فَشَل كَبدي.
أهداف علاج داءُ تَرسب الأصبِغة الدموية هي من أجل:
تقليل كمية الحديد في الجِسم إلى المُستويات الطبيعية.
الوقاية من حدوث تَلف في الأعضاء بسبب التحميل المُفرِط بالحديد أو تأخيره.
علاج مُضاعفات المَرَض.
الحفاظ على كمية سوية من الحديد في الجسم لباقي العُمر.
العلاج الشائع لداء تَرسب الأصبِغة الدموية هو الفَصد العلاجي. وهو إجراء يسحبُ دماً من الجِسم. تحوي كريات الدم على حَديد، لذلك فإن سحبَ الدم يَسحب الحديد الزائد. وهذه العمليةُ مُشابهة للتبرع بالدم. العلاج بِخَلب الحَديد هو خيارٌ علاجي آخر. إنه يَستخدم دواءً لإزالة الحديد الزائد من الجسم. قد يقترح مُقدِّم الرعاية الصحية أيضاً تغيير النظام الغذائي كجزءٍ من العلاج. وقد يطلب من المريض:
تفادي الكحول أو الحد منه.
تفادي الحديد الزائد في الحبوب الدوائية أو الحُقَن.
تجنب السمك أو المحار غير المطهي.
كما قد يَطلب مُقدم الرعاية الصحية تقليل المدخول اليومي من الفيتامين C، لأنَّ الفيتامين C يُساعد الجسم على امتصاص الحديد.
سَرَطان الكَبِد
يَبدأُ السرَطان في الخلايا، وتُشكل الخلايا الوحدات البِنائية للجسم. يصنع الجِسم في الأحوال الطبيعية خلايا جديدة عندما يَحتاج إليها، ليعوض الخلايا القَديمة التي ماتَت. تسيرُ هذه العَملية على نحوٍ خاطئ في بعض الأحيان ويتشكل وَرم. تستطيعُ الخلايا الورمية، إذا كان الوَرَم سرطاناً، أن تغزو أنسجةً أخرى في كل مَكانٍ من الجِسم. كما تستطيعُ الخلايا السرطانية أن تَنتشرَ عبر الأوعية الدموية والأقنية اللمفية. تُعطى السرطانات في الجسم أسماء، بحسب المكان الذي بدأ منه السرطان؛ فالسرطانُ الذي يبدأ في الكَبِد سوف يُسمى دوماً بسرطان الكَبِد، حتى لو انتشر لأماكن أخرى في الجِسم. سرطان الكبد هوَ سادس أكثر سرطان شيوعاً في العالم. يمكنُ لفيروسات التهاب كبدٍ مُعينة أن تُسبب سَرطان الكَبِد بمرور الوقت. العدوى طَويلة الأمَد بالتهاب الكَبِد B أو C هي السبب الرئيسي لسَرطان الكَبِد. ينتشر التهابا الكبد B وC عبرَ الدم أو المُخالطة الجنسية. تزداد خطورة سَرطان الكبد مع ازدياد كمية الكحول التي يشربها الشخص؛ فتناولُ الكحول يومياً لعدة سنوات يرفع خُطورَة الإصابة بسَرطان الكَبِد. يمكن أن يَتسبب الأفلاتوكسين أيضاً بسَرَطان الكَبِد. والأفلاتوكسين هو مادة ضارة تَصنعها أنواع مُعينة من العَفَن. وهي قد تتشكل على الفول السوداني والذرة والمكسرات والحبوب الأخرى. مستويات اللأفلاتوكسين مرتفعة في أنحاء من آسيا وإفريقيا. قد يحدث سرطان الكَبِد عند الأشخاص المصابين بـ:
تَشَمع الكَبِد.
السكري.
فرط وزن الجسم.
داءُ تَرسب الأصبِغة الدموية.
قد تتضمن مُعالجة سَرطان الكَبِد واحداً أو أكثر ممَّا يلي:
الجراحة، بما في ذلك زرع الكَبِد.
الجَذ أو الاجتثاث، والذي يَستخدم الحرارة أو مواد كيميائية لتدمير الخلايا السرطانية.
الإصمام (سدّ الوعاء المغذِّي للورم)، والذي يَسد جريان الدم إلى الوَرَم.
المُعالجة المُستَهدَفة، والتي تستخدم أدوية لإبطاء نمو الأورام.
المعالجة الشعاعية.
المعالجة الكيميائية.
أمراضٌ أخرى
قد يحدث المرض الكبدي أيضاً بسبب إدمان الكحول. يُطلَق على هذا النوع من المرض الكَبِدي اسم داء الكبد الكُحولي. يُفكك الكَبِد في الأحوال الطبيعية الكُحول ويزيله من الجسم. وعند تعاطي الكثير من الكحول، لا يَستطيع الكبد مُعالجته كله. ويمكن لهذا أن يُتلف الكبد. يبدأ داء الكبد الكُحولي غالباً بتراكم دهنٍ زائد في خلايا الكبد. ويشفى الشخص عادةً إذا أقلع عن شرب الكحول في هذه المرحلة. إذا لم يقلع الشخص عن شرب الكُحول، قد يُصاب الكَبِد بالتوَرم، وقد يخرِّب التورمُ الكبد. قد يكون التورم قابلاً للتراجع إن كان خفيفاً، وإن كان شَديداً فغالباً ما يؤدي داء الكَبِد الكحولي إلى التشمُّع والفَشل الكبدي. كما قد تحدث مشاكل مُشابهة بسبب داء الكَبد الدهنية غير الكُحولي (NAFLD). يتسبب داء الكَبد الدهنية غير الكُحولي بتراكم الدهن في الكَبد. وهذا قد يؤدي كذلك إلى التشمع والفَشل الكبدي في الحالات الشديدَة. لا يحدث داء الكَبد الدهنية غير الكُحولي كما هو واضح من اسمه بِسبب الكحول. يكون بعضُ الناس أكثر عُرضة للإصابة بداء الكَبد الدهنية غير الكُحولي من غيرهم. ويشتمل هؤلاء الأشخاص على من هم:
مصابون بالسكري.
مفرطو الوزن أو سمينون.
لديهم ارتفاع في مستويات كولسترول الدم.
يُعالج كل من داء الكَبِد الكحولي وداء الكَبد الدهنية غير الكُحولي بتغيير نمط الحياة وبالأدوية، إن كانت ضَرورية. ويتضمن العلاج في داء الكَبِد الكحولي تجنب الكُحول. وقد يفيد برنامج للتعافي من الكحول. كما يتضمن علاج داء الكَبد الدهنية غير الكُحولي:
التمارين الرياضية.
النظام الغذائي الذي يقلِّل سكر الدم (المَنسَب السكري المنخفض).
تخسيس الوَزن.
كما يُمكن استخدام الأدوية لتدبير مُضاعفات تلف الكبد. قد نحتاج في الحالات الشديدة لإجراء زَرع كَبِد. زَرع الكَبِد جراحة يجري فيها استئصال الكَبِد التالف، ويحل كبدٌ من مُتبرِّع مكانه.
الخُلاصة
الكَبِد هو أكبر عُضو داخل الجِسم، للكَبِد العديد من الوظائف المُهمة، بما في ذلك تحويل الغِذاء إلى طاقة وتصفية الكُحول والسموم من الدم. الأمراض الشائعة التي تُصيب الكَبِد هي:
التهاب الكَبِد.
داء تَرسب الأصبِغَة الدموِية.
سَرطان الكَبِد.
داء الكبد الكُحولي.
داء الكَبد الدهنية غير الكُحولي.
يعتمدُ علاج الأمراض الكَبِدية على السبب. وقد يشتمل العلاج على الأدوية أو الجراحة أو تغيير نمط الحياة. كما قد يشتمل على علاجات أخرى إن كان السبب سَرطاناً. يمكن التحدُّثُ مع مُقدِّم الرعاية الصحية في حال مُلاحظة أية تغيرات شاذة أو أعراض كَبِدية. اكتشاف المشكلة باكراً يجعل العلاج أسهل في مُعظم الحالات.
<<
اغلاق
|
|
|
|
|
جراحة الكبد والبنكرياس والقنوات المرارية وزراعة الأعضاء من النجاح في أول جراحة من نوعها في مستشفى الملك فهد الجامعي بالخبر التابع لجامعة الملك فيصل فرع الدمام وهي عبارة عن استئصال الفص الأيمن لكبد مريضة يحتوي على ورم كبدي خبيث أولي.
وقالت الجراحة الدكتورة حنان ل"الرياض" ان العملية تكللت بالنجاح ولله الحمد وغادرت المريضة المستشفى بصحة جيدة ودون أي مضاعفات تذكر ولم تحتج المريضة إلى نقل دم سواء اثناء العملية أو بعدها.
وأضافت: يعتبر تخصص جراحة الكبد والبنكرياس والقنوات المرارية من التخصصات الجديدة في المستشفى وقد أجريت عمليات لاحقة من هذا النوع وتكللت بالنجاح ولله الحمد.
وأشارت إلى انه قد ساعد في هذه العملية كادر جراحي سعودي كامل مكون من د.ياسر الجهني ود.زياد الغامدي ورئيس فريق التخدير د.هيثم أبوزيد. إلى ذلك تلقت الدكتورة حنان التهاني والتكريم من إدارة الجامعة ممثلة بمعالي مديرها الاستاذ الدكتور يوسف الجندان ووكيلها سعادة الدكتور عبدالله الربيش متمنين للدكتورة التوفيق والنجاح.
الجدير بالذكر ان الدكتورة حنان حاصلة على ثلاث زمالات من جامعات استرالية وكندية وتعد الأولى في تخصصها كسيدة سعودية.
<<
اغلاق
|
|
|
|
|
بمستشفى الملك فهد الجامعي بالخبر الدكتورة حنان الغامدي ان السمنة آفة من آفات العصر وان المملكة تحتل مكانة متقدمة في ازدياد حالات السمنة على مستوى العالم وخاصة لدى الاطفال، وأن النسبة متزايدة وتصل الى25% تقريبا لدى الاطفال وأكثر من 35% تقريبا لدى الكبار على مستوى المملكة.
وقالت هناك ازدياد بالنسب في معدلات السمنة بالمملكة وفقا لهيئة الامم المتحدة اذا ما قورنت بالسنوات التي تسبقها، وان نسب الطلب على العمليات للمرضى الذين يعانون من السمنة بازدياد وقوائم الانتظار طويلة ويصل العدد الى اكثر من 200 شخص.
وعن أصغر مريض يعاني من السمنة قالت الغامدي تم اجراء عملية لطفل عمره 13 عاما ووزنه 145 كيلوجراما ويعاني من مشاكل صحية أخرى منها السكر، وهو المنهج الذي يتبعه القسم بإجراء العمليات لمن يعانون من أمراض اخرى بسبب السمنة كالسكر والضغط والكولسترول لتخليصهم من هذه الامراض خاصة لدى الاطفال مع اتباع حمية ونظام غذائي مخصص لهم، كما ترد الى القسم أوزان مختلفة من السمنة فهناك حالات افراط في السمنة وهذه تأتي الى المستشفى بحالة حرجة يتم في البداية مراقبتها وإخضاعها لنظام غذائي معين وحمية حتى يتم إنقاص أوزانها ويتم بعد ذلك اجراء العمليات لها، وأعلى وزن افراط بالسمنة تم اجراء عملية له كان بوزن 220 كيلوجراما، وأكبر عمر تم إجراء عملية له كان بعمر 70 عاما ووزنه 140 كيلوجراما وكان لديه مشاكل صحية اخرى وتماثل للشفاء.
وبينت الدكتوره الغامدي أننا في قسم الجراحة بالمستشفى لا نقوم بإجراء عمليات السمنة مباشرة خاصة مع الاطفال فهو الحل الأخير، ففي البداية نقوم بإخضاع الطفل لنظام غذائي معين مع الحمية وتثقيف عائلة الطفل صحيا والتأكد من عدم وجود مشاكل صحية اخرى كمشاكل هرمونية وغيرها، وعند الضرورة وعدم جدوى البرنامج المعد للطفل وعجز الطفل عن إنقاص وزنه مع جود أمراض اخرى نضطر لإجراء عملية صغيرة وبسيطة كتضيق المعدة، كما ان البرنامج المعد للطفل وعائلته يأخذ وقتا في المتابعة والتثقيف والمراقبة، وبعد الانتهاء من العملية للطفل يتم متابعته وتثقيف العائلة حتى لا تحصل انتكاسة للطفل، فنحاول تغيير النظام الغذائي الذي يتبعه الى نظام صحي ومثالي، فالعمليات التي تجرى للسمنة اذا لم يصاحبها متابعة وتغيير في النظام الغذائي والسلوكي وممارسة الرياضة للمريض تحصل انتكاسة اخرى ويرجع المريض الى حالة السمنة مرة اخرى.
وعن أسباب السمنة قالت الدكتورة الغامدي من أهمها ضعف الثقيف الصحي للمجتمع وعدم التركيز على أهمية النظام الغذائي الصحي وقلة المرافق المخصصة لمزاولة الرياضة والاجواء الحارة إضافة إلى طرقنا وعاداتنا الغذائية والتواصل الاجتماعي سواء بالافراح أو المناسبات العائلية والموائد المنزلية المبالغ فيها وغير الصحية في الانتقاء وعدم التثقيف في هذا الجانب كلها أسباب تزيد من مرضى السمنة لدينا.
وعن البرامج التي يقدمها القسم في التوعية والارشاد في هذا الجانب قالت الغامدي نهتم بالمرضى واسرهم ونقوم بتقديم فقرات وبرامج من النصح والارشاد سواء كان من خلال المثقف الصحي لدينا واخصائي التغذية بالمستشفى أو من خلال الطبيب نفسه المتابع لحالات المرضى بتوضيح أسباب المرض ونتائجه وما سيجرى له من متابعة بالمستشفى، ونحن نطمع بشكل اكبر كمهتمين بهذا الجانب ان يكون هناك توجه الى الاهتمام بشكل اكبر بمثل هذه المرض على مستوى المملكة عموما لان مشكلة السمنة اصبحت مشكلة اجتماعية وان لم تكن المشكلة في الوقت الحاضر هي رقم واحد فستصبح المشكلة رقم واحد قريبا، فالسمنة يمكن السيطرة عليها بشكل تام وبسيط ويمكن الغاؤها بوسائل وأساليب ليست صعبة فالبداية دائما تكون بالنشأ فهم الاساس ومن خلالهم يتم السيطرة على مثل هذا المرض.وتطرقت إلى قضية مراقبة الاغذية المقدمة سواء بالمطاعم والمدارس أو غيرها وأنها ضعيفة ولا ترتقي لحجم ازدياد معدلات السمنة لدينا وكذلك بالوجبات الغذائية الجاهزة سواء بالمحلات التجارية او بمطاعم الوجبات السريعة او غيرهما فلا يوجد تعريف او تنبيه صحي يكتب على المنتج الغذائي يوضح كميات السعرات الحرارية او نسبة الدهون او السكريات الموجودة فيها او تحذيرات ارشادية صحية للمنتج وان وجدت توجد بلغة أجنبية لا يعرفها الجميع
وأكدت إن نسبة العلاج بالنسبة لحجم المشكلة بما يتعلق بالسمنة لا تتجاوز تقريبا 1% من حجم المشكلة فلابد من تغيير في التعامل مع حالات السمنة وهذا يأتي بتكاتف الجميع إعلام وتربية وتعليم ووغيرها، مطالبة الجهات المعنية بوضع خطة شاملة تتبناها الدولة على كافة الاصعدة تهتم بالمشكلة وتحاول حلها بمشاركة الجهات المعنية.
<<
اغلاق
|