«الرجل الآلي».. معالِج المستقبل 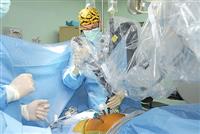
تاريخ النشر 17/04/2013 نشر بواسطة د. اسماعيل البدوي المشاهدات 702 يحاكي حركة يدَي الجرّاح ويتفوق على المناظير
استخدام تقنية الروبوت» في العمليات الجراحية ثورة حقيقية في عالم الطب («الشرق الأوسط»)
جدة: فوزية الشهري
دخل «الرجل الالي» (الروبوت) منافسا حقيقيا للأطباء والجراحين في المملكة العربية السعودية، وسط تأكيدات طبية بأن دخوله سيقلل من الوقت والجهد، إضافة إلى تعزيزه دقة العمليات بشكل كبير، عبر توفيره رؤية ثلاثية الأبعاد تمكّن الجراح من الإحساس بالعمق، وبالتالي تتيح إجراء العمليات بدقة كبيرة.
الدكتور إسماعيل بن عبد الرحمن البدوي، استشاري جراحة النساء وجراحات المناظير والرجل الآلي بقسم النساء والولادة في المستشفى التخصصي بالرياض، قال لـ«الشرق الأوسط» شارحا: «إن تقنية الرجل الآلي أو الروبوت بدأت تدخل بقوة في المجالات الجراحية المختلفة أخيرا، ولا سيما في مجال الجراحة النسائية». وأضاف: «تتميز هذه التقنية بتوفير رؤية ثلاثية الأبعاد، تمكّن الجراح من الإحساس بالعمق، وبالتالي إجراء العمليات الجراحية بمستوى عالٍ من الدقة. ثم ثمة فائدة أخرى، تتمثل في حركة المعصم التي تحاكي حركة معصم الجرّاح الطبيعية، لكنها قادرة أكثر على الوصول إلى أضيق الأماكن في جسم الإنسان، والالتفاف حول الأعضاء والأوعية الدموية بسهولة ويسر لإزالة الأورام أو التليّفات».
ومن جهة ثانية ا��تبر الدكتور حسن مسفر الزهراني استشاري المسالك البولية وجراحة المناظير «أن استخدام تقنية الروبوت» في العمليات الجراحية ثورة حقيقية في عالم الطب، كونها توفر رؤية ثلاثية الأبعاد بتفاصيل عالية، مما يسهم في دقة حركة الأدوات الجراحية داخل الجسم وإلغاء عيوب اليد البشرية كالاهتزاز والرعاش، إلى جانب مرونة حركة الأدوات الجراحية داخل الجسم التي تتفوّق على اليد البشرية، وبذا يتمكن الجراح من أجراء وظائف معقدة في مناطق ضيقة ومحدودة، كالخياطة على سبيل المثال».
تعود فكرة استخدام «الروبوت»، في الأصل، إلى وزارة الدفاع الأميركية التي عمدت منذ عقود على استخدامه في الأبحاث والدراسات، لأجراء العمليات عن بعد بحيث يتيسر علاج المصابين في ميدان المعارك عن طريق الجراحين الموجودين على مسافة بعيدة عنهم.
وتعتمد هذه التقنية على إمكانات الحاسوب والمعلوماتية التي تتيح للجراح استخدام المعدات الجراحية والتحكم بها عن بعد. ونتيجة للتطور الهائل الذي حدث في تقنية المعلومات والحاسوب نجحت الفكرة. وبحسب الدكتور الزهراني «غدا تطبيق النظرية ممكنا، مع أن الطريق لا يزال في بدايته والمأمول أن يحمل المستقبل الكثير من الإنجازات».
وتابع الدكتور الزهراني أن هذه التقنية «وصلت إلى السعودية في مرحلة تُعتبر مبكرة إذ بدأ استخدامها اعتبارا من 2003 أو 2004م، لكنها أصبحت تقدَّم للمرضى بصورة مستمرة في بعض الأقسام والمستشفيات، ومنها مستشفى الملك فيصل التخصصي ومركز الأبحاث بالرياض». وأشار إلى أن العمليات التي لا يستطيع «الرجل الآلي» أو «الروبوت» إجراءها حاليا تتمثل في «العمليات القيصرية والجراحات المهبلية، في حين أنه يُستخدم في عمليات الاستئصال الكامل للبروستاتا وعمليات الاستئصال الجزئي والكامل للكلى، وعمليات استئصال الكلية من متبرع لزراعتها لمرضى الفشل الكلوي، إلى جانب عمليات إصلاح عيوب حوض الكلية، واستئصال الغدة فوق الكظرية، فضلا عن عمليات استئصال المثانة وتصريف البول، وعمليات الحوالب والمثانة الإصلاحية».
عودة إلى الدكتور إسماعيل البدوي، الذي ذكر أن لأقسام النساء والولادة دورا رياديا في اعتماد «الروبوت»، وذلك لتوفر التقنيات والتجهيزات، مشيرا إلى وجود نحو سبعة أجهزة الآن على مستوى المملكة. وشرح عن دور «الروبوت» مع حالات الحمل خارج الرحم، فقال: «هذه الحالات من مضاعفات الحمل غير الطبيعي، الذي يحصل في منطقة خارج الرحم، وتكون القناة الفالوبية هي أكثر الأماكن المحتمل حدوث الحمل فيها».
وتابع: «في هذه الحالات لا بد من إزالة الحمل عن طريق إحداث فتحة في الأنبوب المصاب أو إزالة الأنبوب إذا حدث انفجار ونزف فيه. ويمكن اكتشاف هذه الحالة عند حدوث نزف مهبلي عند بداية الحمل بواسطة الأشعة الصوتية التي تبيّن عدم حدوث الحمل داخل الرحم، ووجود كتلة أو تجمع دموي في الأنبوب، ويكون العلاج إما طبيا وإما جراحيا».
ثم أضاف: «كان العلاج الجراحي في السابق يجري عن طريق فتح البطن. ولكن مع التطور الطبي، اعتمدت تقنية المناظير في مثل هذه الحالات حتى صار فتح البطن نادرا إلا في حالات الطوارئ عند حدوث انفجار في الأنبوب متسببا في حدوث نزف شديد في البطن قد يهدد حياة المريضة بالخطر. فعندها يصار إلى فتح البطن بشكل طارئ واستئصال الأنبوب لوقف النزيف».
وأشار الدكتور البدوي إلى أن «تقنية (الرجل الآلي) أو (الروبوت) تتميز عن تقنية المناظير بأنها تحاكي حركة اليد الطبيعية في العملية، ولكن عن طريق فتحات صغيرة مثل فتحات المناظير، وباجتماع هاتين الميزتين صنف الجراح الآلي (دافنشي) كأحسن جهاز جراحي لإزالة الأورام».
وشرح في مجال الحديث عن استخدامه في جراحات النساء والتوليد، فقال إن منظمة الغذاء والأدوية الأميركية كانت من أدخله في هذا المجال عام 2005 م، وأُجريت أول حالة جراحية في تخصص أمراض النساء في السعودية بمستشفى الملك فيصل التخصصي ومركز الأبحاث بالرياض في نهاية العام نفسه، واليوم يستخدم في العديد من العمليات الجراحية النسائية التي تجرى بواسطة الجراحة المفتوحة وجراحة المناظير».
وذكر أن أول عملية باستخدام تقنية «الروبوت» أُجريت لسيدة كانت في مستشفى الملك فيصل التخصصي ومركز الأبحاث بالرياض في مارس (آذار) الماضي، وكانت عبارة عن عملية لاستئصال حمل خارج الرحم، وقد غادرت المريضة المستشفى في اليوم التالي، وهي تتمتع بصحة جيدة، وراجعت العيادة بعدها بخمسة أيام.  | الخبر | |
رداً على بريد القراء 
تاريخ النشر 17/04/2013 نشر بواسطة د. اسماعيل البدوي المشاهدات 524 رد الدكتور اسماعيل عبدالرحمن البدوي على بريد القراء ليتناول العملية القيصرية، تأخر الدورة الشهرية.
رداً على بريد القراء
1. العملية القيصرية: عموماً، لا يوجد أي خطر في إجراء ثلاث عمليات قيصرية متتالية؛ أما بالنسبة للسيدة صاحبة السؤال التي لديها فتاق في أسفل البطن، فليس هناك ما يمنع من إجراء عملية قيصرية بعد التأكد أنه ليس هناك أي أعراض إختناق في الأمعاء.
2. تأخر الدورة الشهرية: هناك بعض الدورات الشهرية لا ينتج عنها إباضة مما يتسبب في حدوث عدم إنتظام للدورة. ومع عدم إنتظام عمل المبايض قد ينتج أيضاً زيادة في إفراز هرمونات أخرى.  | الخبر | |
إضطرابات النوم عند الأطفال 
تاريخ النشر 25/02/2018 نشر بواسطة بروف. حامد حبيب المشاهدات 470 إضطرابات ��لنوم عند الأطفال والرضع هي ظاهرة واسعة الانتشار ومنها أنواع كثيرة ومختلفة.
خطل النوم (Parasomnia): احد مشاكل النوم عند الاطفال الواسع الانتشار ويمر بها كل شخص تقريبا. وهو عبارة عن ظواهر جسدية، حركية ونفسية تحدث أثناء النوم في توقيت غير مناسب، كالحديث والصراخ أثناء النوم، المشي وحركات فجائية بالرجلين، إنقباضات عضلية، الذعر الليلي والكوابيس. يعتبر المشي أثناء النوم من الظواهر الحميدة ويمكن أن تنعكس في قيام الشخص من فراشه والتجوال في البيت، ويمكن أن يأكل ويشرب بل وفي بعض الحالات قد يخرج من البيت. ويحدث كل ذلك أثناء النوم. هذه الظاهرة شائعة وتظهر لدى ما يقارب 15% من الاطفال بدءً من جيل الرابعة. وهي ظاهرة تختفي، غالبا، من تلقاء ذاتها، مع تقدم العمر. تكمن الخطورة في اضطراب النوم هذا في الإصابات التي قد يتلقاها الطفل جراء هذه السلوكيات أثناء نومه، كالسقوط�� لمس الأدوات الحادة، الإصطدام بالأبواب والزجاج وغيرها من المخاطر التي تتطلب، احيانا، إتخاذ تدابير خاصة للحيطة والحذر داخل المنزل.
أما ظاهرة الحديث أثناء النوم فتعد من اضطرابات النوم الشائعة هي الأخرى وتحدث لدى 10% من الأطفال وكسابقتها تختفي تلقائياً مع الوقت.
الذعر الليلي هو احد الانواع الشائعة من اضطراب النوم من نوع الخطل النومي. إذ ينفجر الطفل بالصراخ أو البكاء أثناء النوم العميق، دونما وعي منه لما يحدث له أو لما يحدث في محيطه. يكون من الصعب تهدئة الطفل في هذه الحالات، وفي الصباح التالي لا يتذكر الطفل ما حدث له أثناء نومه. وهناك ظاهرة مشابهة من حيث التصرفات إلا أنها تختلف من حيث العملية التي تحدث في الدماغ، وهي ظاهرة الإستيقاظ بفزعِ إثر رؤية كوابيس. في هذه الحالات من اضطراب النوم يستفيق الطفل فزعاً من الكوابيس، واعيا للخوف الذي يشعر به، وع��د الصباح، يتذكر الطفل هذه الأفكار المرعبة وباستطاعته إسترجاعها. يكون الطفل واعياً لما يحدث من حوله عند إحساسه بالفزع الذي يستمر حتى بعد الإستيقاظ من النوم.
تختفي معظم ظواهر اضطرابات النوم من نوع "خطل النوم" عند الاطفال تلقائيا مع تقدم العمر دونما تلقي أي نوع من العلاج، عدا في حالات معينة تتطلب علاجا دوائياً.
إختلال النوم (dyssomnia): إضطرابات النوم من هذا النوع تتعلق بعدد ساعات النوم، بل وبشكل عام، هي فقدان القدرة على النوم والاغفاء المتواصل، أو العكس - فرط في النوم / ارهاق. من الأمثله الحادة على حالة فرط النوم، ما يسمى بالتغفيق (Narcolepsy) أي الإستغراق في نوم مفاجئ دون القدرة على التحكم بذلك، لمدة قصيرة او لعدة ساعات.
يقوم الجسم بوظائفه وفق ساعة بيولوجية ملائَمة لساعات النور والظلمة. قد تصاب الساعة البيولوجية الداخلية بالتشوش في مثل الحالات التي ي��افر فيها الشخص لمسافات طويلة عابرة للقارات. تدعى هذه الظاهرة تلكّؤ النَّفاثة (jet lag). ويحدث اضطراب النوم هذا أيضا، لدى العمال الذين يداومون في المناوبات الليلية. اضطرابات النوم هذه تعتبر سليمة وعابرة. لكن هنالك حالات يحدث فيها إنقلاب تلقائي للساعة البيولوجية. فعلى سبيل المثال بالنسبة لبعض الأطفال المصابين بإضطراب النوم هذا الذين يعتبرون الساعة الواحدة او الثانية قبل الفجر، لا تختلف عن الساعة التاسعة مساء، ولا يمكنهم النوم قبل اشراقة الصباح. هؤلاء الاطفال يصعب ايقاظهم صباحا، لأن الاستيقاظ في السابعة صباحاً بالنسبة لهم كالساعة الرابعة فجرا بالنسبة للأطفال الآخرين. أما الوضع المعاكس فيعتبر نادراً لدى الأطفال وشائعاً لدى البالغين: إذ ينامون في ساعة مبكرة جداً عند السادسة أو السابعة مساءً، ويستيقظون عند الرابعة او الخامسة فجراً.
في اضطرابات النوم هذه يتم ازاحة الساعة البيولوجية الى الأمام. من الممكن علاج هذه الحالات بطرق عدة. الطريقة الاساسية لضبط الساعة البيولوجية هي بواسطة التعرض للضوء القوي يومياً في ساعات الصباح الباكر (مثلا عند السابعة صباحاً) لمدة نصف ساعة. من الصعب احيانا تطبيق هذه الطريقة العلاجية ولذلك يتم تلقي هرمون الملتونين كاضافة للعلاج.
اضطرابات التنفس أثناء النوم (انقطاع النفس النومي - sleep apnea):
قد يتخلل النوم هبوطا في حالة التنفس والذي يمكن أن يصل حد الانقطاع عن التنفس بسبب التغيرات الفسيولوجية (الخاصة بوظائق الأعضاء) أثناء النوم. يشمل إضطراب النوم هذا نوعين:
انقطاع النفس النومي المركزي (central sleep apnea): وهو عبارة عن انقطاع في النفس دون محاولة التنفس من جديد. تشيع هذه الظاهرة وسط الرُّضَع وتصاحب أمراضا أخرى. عادةً ما تكون مدة انقطاع التنفس للحظات قصيرة ليس ذات اهمية، إلا أنها قد تتسبب في بعض الحالات بحدوث مشكلة جدية.
انقطاع النفس الانسدادي النومي (obstructive sleep apnea): تنتشر هذه الظاهرة عادة لدى الأطفال في جيل 3-7 سنوات. ويعود السبب الرئيسي لهذه الظاهرة، الى إنسداد مجرى الهواء في منطقة الأنف الخلفي والبلعوم جراء تورم لوزيات أو غُدانيّات (adenoid) (اللوزة الثالثة، سلائل - polyp). تنتشر الظاهرة وسط الرُّضع، خاصة أولائك الذين يعانون من تشوه ما في مبنى الوجه.
تشمل مجموعة مخاطر انقطاع التنفس الاطفال الذين يعانون من اعتلالات عصبية، الأطفال الذين يعانون من نقص التوتر العضلي (hypotonia / low muscle tone)، وكذلك الأطفال الذين يعانون من السمنة المفرطة. ان السمنة المفرطة التي تعتبر السبب الرئيسي للإصابة بانقطاع النفس النومي لدى البالغين، امتدت لتحتل مكانا لدى الاطفال، من جيل 10 سنوات، أيضاً، حيث باتت السمنة المفرطة، وباء ينتشر بين الاطفال في العالم الغربي.
تشمل النتائج الفورية لحالة إضطرابات النوم من هذا النوع:
هبوط متقطع في مستوى الأكسجين في الدم والتي يسبب نقص الأكسجين في الأعضاء والدماغ بشكل متقطع.
انخفاض تهوئة الرئتين، أي انخفاض كمية الهواء التي تصل الى الرئتين، وينجم عنها تراكم ثاني إكسيد الكربون (CO2).
تشوش مبنى النوم. تتقلص بعض مراحل النوم الصحي لأقل من الحد الادنى اللازم لنوم صحي. جودة النوم لدى الأطفال المصابين بنوبات انقطاع النفس النومي منخفضة، إذ يحدث أن ينام الطفل مدة عشر ساعات، ولكن من حيث الكيفيه يكون قد نام خمس ساعات فقط، وفي الخمس ساعات الإخرى ينام بدرجة سطحية مصحوبة بيقظات عديدة لا يعيها (اليقظة - عبارة عن الإستيقاظ من النوم العميق إلى النوم السطحي ولكن دون الوصول إلى درجة الوعي التام ولذلك لا يكون الطفل واعيا لحدوثها). والناتج هو قلة النوم.
يكثر الاطفال المصابون بهذه المتلازمة من الشخير. ولكن، ليس كل طفل يشخر هو بالضرورة يعاني من انقطاع النفس النومي. فبين 8-10% من الاطفال المعافين يشخرون ولكن فقط 2-3% منهم، مصابون بمتلازمة انقطاع النفس النومي الانسدادي. يجدر التمييز بين الشخير الطبيعي – غير المؤذ - والشخير الذي يدل على انسداد في مسالك التنفس اثناء النوم وفي هذه الحالة انقطاع النفس قد يؤذي الطفل.
بالإضافة إلى الشخير، تشمل الاعراض السريرية لحالة اضطرابات النوم وانقطاع النفس النومي:
النوم بفم مفتوح، التنفس عن طريق الفم، بذل جهد للتنفس اثناء النوم، انقطاع النفس. في الحالات الوخيمة، يبذل الطفل جهدا كي يتنفس مما يؤدي إلى التعرق بسبب المجهود، يميل إلى التحرك والتمايل اثناء النوم، وينام بوضعيات غير عادية، ويستيقظ في احيان متقاربة، ولا يشكل النوم راحة بالنسبة له.
قد تؤثر اضطرابات النوم والنوم المتقطع وغير ا��ناجع، خاصةً اذا كان مصحوبا بهبوط متقطع في مستوى الإكسجين في الدم، على الاداء الوظيفي خلال النهار. يصاب البالغون من الذين يعانون إضطراب النوم بالتعب خلال اليوم. ويتضح في السنوات الاخيرة أنه قد تتأثر سلوكيات الأطفال المصابين بهذه المتلازمة بصورة كبيرة، إضافة الى تحصيلهم والقدرة على الإنجاز. و في حال تواصلت اضطرابات النوم دون تلقي العلاج فمن الممكن أن تتسبب باضرار من ضمنها:
إضطراب في القدرة على التركيز
تضرر القدرة على الإنتباه
عدم الهدوء
إضراب في الذاكرة
تحصيل علامات منخفضه في إمتحانات الذكاء
تردي التحصيل الدراسي
بالإضافة إلى إضطرابات سلوكية مشابهة لتلك الموجودة لدى الأطفال المصابين بقصور الانتباه مصحوبة وغير مصحوبة بفرط الحركة. وتشمل هذه السلوكيات فرط الحركة، الإندفاعية، صعوبة في تكوين علاقات اجتماعية، تصرفات عدوانية ونطاق واس�� من الصعوبات التعليمية.
قد يؤدي انقطاع النفس النومي الانسدادي لدى الرُّضّع والاطفال إلى خلل في النمو والتطور وفي بعض الحالات القصوى إلى تضرر القلب.
تشخيص إضطرابات النوم عند الأطفال
من الصعب جداً تشخيص هذه المتلازمة في عيادة الطبيب. لا يشكّل الشخير إثناء النوم دلالة كافية. من الوسائل المساعدة للتشخيص، فحوصات في مختبرات النوم والتي تساعد في تأكيد الإصابة بالمتلازمة وتحديد مدى وخامتها، وتوجيه المصاب نحو العلاج الصحيح. يشمل العلاج إجراء عملية جراحية وفي الحالات التي لا تساعد فيها العملية الجراحية، يمكن إضافة الاكسجين أثناء النوم وإٍستعمال أجهزة التهوئة باستخدام الضغط الايجابي المتواصل (CPAP). تتوفر اليوم مراكز متخصصة باضطرابات النوم لدى الاطفال وتشمل مختبرات نوم متطورة، طاقم متعدد المجالات ومؤهل للتشخيص والعلاج. يستحسن إجراء الفحوصات للأ��فال المصابين بإضطرابات النوم في مختبرات النوم المعدة والملاءمة خصيصاً للاطفال.
علاج إضطرابات النوم عند الأطفال
يرتكز علاج اضطرابات النوم عند الاطفال الأساسي على إجراء العمليات الجراحية. إستئصال اللوزات والغدانيات المتورمة. بالرغم من كونها عملية جراحية بسيطة إلا انها لا تخلو من المخاطر. لذا يجدر ان يسبق قرار التوجه للجراحة تفكير عميق واخد كل الكشوفات بعين الاعتبار. تكمن الصعوبة المركزية في تشخيص هذه الإضطرابات كون التشخيص يجري عندما يكون الاطفال مستيقظين وعندها يبدون معافون تماماً  | الخبر | |
تشوهات خلقية في ممرات الهواء 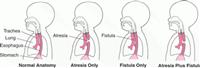
تاريخ النشر 25/02/2018 نشر بواسطة بروف. حامد حبيب المشاهدات 461 تحدث تَشَوُّهاتُ خِلْقِيَّةُ في ممرات الهواء، بسبب عيوب في المبنى أو بسبب خلل بأداء ممرات التنفس، ومن الممكن تواجد هذه التشوُّهات على طول ممرات (قنوات) التنفس، بدءًا بالأنف وحتى ممرات التنفس الصغيرة جدًّا في الرئتين. تكون الانسدادات نتيجة لاضطراب بتطُّور أنبوب ممرات الهواء (التنفس). يظهر الاضطراب ببقاء بعض المناطق ضيقة، الأمر الذي يشكل عائقًا على حركة الهواء الحرة. يمكن أن تظهر التشوهات الخلفية في ممرات الهواء بدرجات حدة مختلفة، وبذلك يكون العلاج ملائمًا لكل تشوه على حدة.
يتطرق البحث أدناه للتشوهات الأساسية فقط، وبحسب ترتيب ظهورها (مكانها)، من الخارج للداخل:
الأنف: تطور غير كامل لممر الهواء، يترافق بانسداد عظمي كامل لممر الهواء في الأنف (رَتْقُ قِمْع الأنف - Choanal atresia)، يسبب صعوبات تنفس بدءًا من موعد الولادة، ولكون الرضع صغارًا فهم غير قادرين على التنفس من الفم.
العلاج: فتح الانسداد بواسطة جراحة.
الحنجرة: يمكن تواجد العديد من ال��شوهات في منطقة الحنجرة. وهي تصنف لتشوهات فوق فتحة الحنجرة (فوق الأوتار الصوتية)؛ في فتحة الحنجرة؛ في الحنجرة نف��ها تحت الأوتار. إن الأمر المميز لكل هذه التشوهات، هو وجود تضيق بنيوي أو أدائي (من حيث المبنى أو الآداء) في منطقة الحنجرة، مما يؤدي لمرور الهواء بممر ضيق عند توجهه نحو الرئتين، يتصاحب الاضطراب مع ضجة وصفير وقت استنشاق الهواء، يسمى صريرًا شهيقيًّا (Inspiratory stridor). تكون الضجة خفيفة وغير دائمة في الحالات السهلة، أما في الحالات الصعبة فتكون قوية وتترافق بصعوبات تنفس (ضيق تنفس) وصعوبات عند الأكل.
فوق فتحة الحنجرة: إن السبب الأكثر انتشارًا للصرير الخِلقي، يسمى "تَلَيُّن الحُنْجرة" (Laringomalacia) وهو عبارة عن غَضاريف (جمع غُضْروف) لينة وغير مكتملة النمو، للمبنى الموجود فوق فتحة الحلق. تبقى الغضاريف اللينة، في الوضع السليم، راسخة وثابتة عند استنشاق الهواء، ولكنها تطوى نحو الأعلى لداخل الفتحة، في حالة تَلَيُّن الحُنْجرة، وبهذا تضيقه وأحيانًا حتى تسده، مؤدية للضجة النموذجية للصرير. تتلاشى هذه الظاهرة مع التقدم في العمر وتختفي كليَّا بشكل عام، في جيل السنة إلى سنتين.
العلاج: لا تكون هناك حاجة للعلاج، في معظم الأحيان. يكون العلاج بواسطة الجراحة في الحالات الصعبة.
فتحة الحنجرة: تتحرك الأوتار الصوتية في الوضع السليم وقت التنفس، حيث إنها تُفْتح عند استنشاق الهواء، سامحة للهواء بالدخول للرئتين. يَمْنع شلل الأوتار فتحها، مما يبقيها في وضع وسطي سادَّةً لفتحة الحلق (صورة 2). تبقى مساحة ضيقة بشكل عام، تسمح بالتنفس الجزئي، لحين تلقي العلاج الطبي. يكون الشلل أحيانًا، أُحاديَّ الجانب ويظهر كضجة عند الاستنشاق وبحّة. إنه في حالات الشلل التي يكون مصدرها مشكلة في الأعصاب المُعَصَّبَة (مزودة بالأعصاب) للأوتار الصوتية، والواصلة من الفقرات الرقبية (Vertebrae cervicales) وجِذع الدماغ (Truncus encephali). فإن المرض أو التشوُّه في هذه المناطق، هو أحد أسباب شلل الأوتار. يمكن أن يتلاشى الشلل مع الوقت بشكل كامل أو جزئي.
يوجب علاج الشلل ثنائي الجانب لوتري الصوت، بشكل عام، القيام بفتح فتحة للتنفس، مباشرة من الجلد للقصبة الهوائية، وبذلك الالتفاف عن الأوتار الصوتية من الأسفل (القصبة الهوائية، فَغْرُ الرُّغامَى – Tracheostomy).
منطقة الحنجرة ومحيطها: كيسات (Cysts)، أغشية، أورام وعائية، تَضَيُّقات وانسدادات: يمكن تواجد هذه التشوهات فوق فتحة الحنجرة، على فتحة الحنجرة، وتحت الأوتار أيضًا، كما أنها من الممكن أن تتواجد في القصبة الهوائية نفسها.
إن الكيسات هي نَفَطات (بثور) صغيرة مليئة بالسائل. أما الأورام الوعائية فهي تكتلات صغيرة مركبة من أوعية دموية، مُتراصَّة، ومن الممكن ظهورها في أي مكان من الجسم. تظهر على سطح الجلد كبقع مسطحة أو بارزة بلون أحمر. من الممكن لهذه التكتلات أن تنمو، ولا تختفي إلا بعد مرور أشهر أو سنوات. قد تؤدي الأورام الوعائية عند تواجدها في ممرات التنفس لسد الفراغ فيها، وبذلك إعاقة تقدم الهواء للرئتين. كما هو الأمر على الجلد فمن الممكن أيضا أن تنمو الأورام الوعائية الموجودة في ممرات التنفس مؤدية لتفاقم الانسداد.
علاج: تتراجع بعض الأورام الوعائية بعد العلاج بالإستريوئيدات. قد يحتاج علاج باقي تشوهات إجراء جراحة.
القصبة الهوائية: إن القصبة الهوائية هي أنبوب تنبع صلابته من الحلقات الغضروفية المُثَبِّتَة له. تكون هذه الحلقات مفتوحة (غير كاملة) – وهو مبنى يسمح بالنمو (صورة 3). توجد هناك العديد من التشوهات المعروفة، والتي قد تتواجد في القصبة الهوائية؛ والأمر المشترك بينها جميعا هو تَضَيُّق موضعي قصير أو طويل. يمكن أن يكون التضيّق ثابتًا، في مرحلة استنشاق الهواء للرئتين، وفي مرحلة زفيره للخارج، ولكن قد يكون التضيُّق جزئيًّا ويؤثر على مرحلة واحدة فقط، بحسب مكان تواجده في القصبة. عند تواجد التضيُّق عاليًا، يكون الاضطراب وقت الشهيق، أما إذا كان التضيُّق منخفضًا نسبيًّا في القصبة، فعندها سيظهر كاضطراب عند الزفير. إن العَرَضَ السَّريريَّ هو ضجة تنفسية ثابتة. أي ضجة يمكن سماعها دائمًا. هناك العديد من الأعراض السريرية المشروطة بحدة التشوه، بدءًا بضجة خفيفة تسمع في فحص الطبيب بمساعدة السماعة (Stethoscope) وصولاً لضجة تنفسية تسمع من بعيد. قد تظهر كذلك مِحْنَة تنفسية وعدم قدرة على التنفس، مع توقف تنفس خطر مترافق بازرقاق بسبب نقص الأكسجين. من الممكن أن تترك الحالات الأخيرة ضررًا.
تنقسم التشوهات في القصبة الهوائية إلى مجموعتين:
أ. اضطراب بمبنى جدار القصبة. ب. ضغط خارجي على القصبة.
التشوهات الأساسية في المجموعة (أ) هي:
تليّن الرُّغامى (Tracheomalacia): هو ضعف الغُضْروف في ج��ار القصبة الذي يكون معرضًا للانسداد (انْخِماص – Atelectasis) عند الزفير وخصوصًا الزفير بجهد، بسبب ضغط الرئتين المليئتين بالهواء على القصبة الهوائية من الخارج وقت الزفير (صورة 4). يكون هذا التشوه في العادة ثانويًّا لتشوهات أخرى مثل الضغط الخارجي للأوعية الدموية أو الناسور (Fistula)، وهو وَصْلَة بين القصبة والمريء. يمكن، في حالات نادرة، أن يكون تليّن الرُّغامى خِلقيًّا ودون مُسَبِّبٍ أولي.
العلاج على الأمد الطويل: يكون بالمتابعة فقط وصولاً لتصحيح الحالة جراحيًّا وبمساعدة مُثبِّتات (داعمات) داخل القصبة.
تَضَيُّق القصبة: هو كون حلقات القصبة مغلقة، كاملة، عدم نمو فراغ القصبة بشكل يتلاءم مع نمو الجسم وجهاز التنفس، كل هذه الأمور تؤدي لتضيُّق صعب مشكلاً خطرًا على الحياة.
العلاج: يصعب علاج هذا التشوه حتى مع توفر الجراحة.
ناسور قصبة - مريء: هو وَصْلَة (قناة) بين الأنبوبين المتقابلين بعضهما لبعض (القصبة، المريء). إن أصل تواجد الوصلة هي تشوه. قد ينتقل محتوى المريء، (عادة طعام) يمر وقت الأكل عن طريق المريء ليصل المعدة، أو طعام في المعدة وعُصارَة مَعِدِيَّة ترتفع من المعدة للمريء (مثلا عند التقيؤ (الإرجاع) عند الأطفال)، عن طريق الوصلة ليصل القصبة الهوائية ومنها للرئتين، مسببًا تلوثات، التهابات رئوية متكررة وتضرر الرئتين.
العلاج: يستلزم التشوه علاجًا جراحيًّا. يمكن أن تبقى منطقة لينة وضعيفة (تليّن رُغامي)، في منطقة اتصال القصبة بالمريء.
ب. ضغط خارجي على القصبة: تكون الأوعية الدموية في معظم الأحيان، هي المسبب للضغط الخارجي على القصبة؛ ومن الممكن أن يكون الضغط بسبب كيسات (Cysts) أو تكتلات وأورام في الصدر.
العلاج: لا تتطلب كل الضغوط الخارجية علاجًا، وفي الحالات السهلة يكون هناك تحسن مع الوقت. أما عندما يكو�� الضغط كبيرًا ويسبب ظهور أعراض بارزة، تكون هناك حاجة للعلاج – وفي الغالب لجراحة.
يتم تشخيص التشوهات الخلفية في ممرات الهواء حسب الانطباع السريري من صورة التنفس، وفقًا لطبيعة الضجة المرافقة (وقت الشهيق أو الزفير أو في كليهما). إن وسيلة المساعدة الأساسية هي النظر داخل ممرات التنفس بواسطة منظار القصبات (Bronchoscope) – وهي عملية تدعى "تنظير القَصَبات" (Bronchoscopy). إن منظار القَصَبات عبارة عن ليف بصري لين، يمكن إدخاله لداخل ممرات التنفس، وصولاً للرئتين، والنظر من خلاله إلى مبنى ممرات التنفس في مراحل التنفس المختلفة. يمكن بهذه الطريقة تحديد المنطقة المتضيِّقة، الضغط الخارجي من الأوعية الدموية (ضغط مترافق مع نبض يدل على كون مُسَبِّبِ الضغط شريانيًّا)، ضعف الجدار، وصلة للمريء، أورام وعائية، كيسات، أغشية ...إلخ. تكون هناك حاجة أحيانًا لإكمال الفحص بمساعدة ا��تصوير: صور سينية خاصة، مسح حاسوبي (CT،MRI) وحتى قثطرة للأوعية الدموية.  | الخبر | |
اليوم العالمي لمتلازمة داون في جدة 
تاريخ النشر 25/02/2018 نشر بواسطة بروف. حامد حبيب المشاهدات 455 تشرفت جامعة الملك عبدالعزيز متمثلة في كلية طب رابغ بتبني إقامة اليوم العالمي لمتلازمة داون في مدينة جدة لعام 2014. حيث قام بتدشين هذه الحملة سعادة عميد الكلية الأستاذ الدكتور/ حامد سعيد حبيب في مجمع العرب بمدينة جدة. تحت إشراف قسم الأنف والأذن والحنجرة برئاسة الدكتور/ محمد الحداد وبمشاركة معيدي القسم الدكتور/ محمود الريفي والدكتورة/ رزان باسنبل، وبتنظيم ستة من طلاب السنة الأخيرة: عبدالرحمن المالكي، عبدالعزيز عواد، سعد الحارثي، عبدالعزيز المالكي، عمار نورة و محمد بالبيد، أقيمت هذه الحملة على مدى ثلاثة أيام (21-22-23) من شهر مارس، بالتعاون مع مجمع العرب مول في مدينة جدة وتحت رعاية الشركة العربية لتجارة المواد البترولية (أبسكو). وهذا الحافز للعمل والجهد يعود فضله إلى أستاذنا الفاضل الدكتور الباحث/ علال بوتاجنكوت الأستاذ الزائر في جامعة الملك عبدالعزيز – كلية طب رابغ – كلية طب جدة، أستاذ أمراض المخ والأعصاب في جامعة نيويورك بأمريكا، حيث يتقدم له أبنائه المنظمين بخالص الشكر والتقدير على جهوده معنا واستشاراته الثمينة في خلال الفترة للتحضير لهذه الحملة ويهدونه نجاح هذا اليوم ونسأل الله له التوفيق والأجر حيث أنه كان حاضراً بيننا بفكره ورأيه وجهوداته بما يعود على أبناء هذا المجتمع بالفائدة والتقدم.
وكان لهذه الحملة مجموعة من الأهداف العلمية والإجتماعية تهدف إلى زيادة توعية المجتمع وتعريفهم بهذه المتلازمة وبإمكانيات المصابين بها. تضمنت الحملة العديد من الفعاليات خلال الثلاث الأيام متفرقة مابين الجانب العلمي والبحثي والتوعوي والجوانب الترفيهيه للأطفال المصابين بهذه المتلازمة ملخصة في التالي:
* تقديم محاضرات توعوية و هادفة للمجتمع للتعريف عن ماهية المرض و نظرة المجتمع إليه.
* تقديم مسابقات ترفيهية للأطفال المصابين بمتلازمة داون في الرسومات الفنية، الرسم عالوجوه والتصوير في استديو متخصص في مقر الحملة وتوزيع الصور للأطفال بشكل فوري.
* إتاحة الفرصة لجميع أطفال متلازمة داون للعب في صالة ألعاب المجمع بشكل مجاني.
* تقديم نماذج ناجحة من أطفال متلازمة داون و عمل لقاء مع أمهاتهم و كيف استطاعوا التعايش بشكل أفضل مع أطفالهم.
* توزيع بروشورات و مطوات لجميع شرائح المجتمع الحاضرة لتعريفهم بمتلازمة داون.
* الاستعانة باستشاريين مختصين في الأنف و الأذن و الحنجرة، أمراض القلب لدى الأطفال، الأسنان وا��إستشارات الإجتماعية والنفسية لتقديم النصائح و الاستشارات لأهالي الأطفال المصابين بالمتلازمة ولكافة المجتمع.
وقد كان للجانب البحثي العلمي نصيب في هذه الحملة حيث قام المنظمون بتوزيع استبيانات على أفراد المجتمع لقياس الوعي الصحي بخصوص متلازمة داون في المجتمع السعودي. وقام أخصائيي الأنف والأذن والحنجرة بتعبئة استبيانات بخصوص المشاكل المتعلقة بالتخصص في أطفال متلازمة داون وفحصهم وقياس مدى وعي العائلة بالمشاكل والمضاعفات الصحية الممكن حدوثها تزامناً مع المتلازمة وتقديم ال��ستشارات لهم. وكانت تجربة أكثر من رائعة ومفيدة للطلاب المنظمين كبداية للولوج في البحث العلمي بما يعود للمجتمع بفائدة وتطور عظيم.
وتتقدم المجموعة المنظمة بخالص الشكر والتقدير لكل من تعاون معها في إخراج هذه الحملة بأفضل وجه ممكن وعلى رأسهم أهالي وعوائل الأطفال المصابين بمتلازمة داون لمشاركتهم الفعالة وحضورهم خلال الفترة كاملة، ولثقتهم بنا في تقديم أبنائهم للمجتمع، وتوضيح المعنى الحقيقي لهذه المتلازمة بأمثال حية على أرض الواقع، نسأل الله لهم ولأبنائهم التوفيق والصلاح.  | الخبر | |
12 مؤشر مبكر على إصابتك بأمراض القلب 
تاريخ النشر 03/02/2018 نشر بواسطة د. فواز التركي المشاهدات 286 هناك علامات بسيطة قد تكون مؤشراً مبكراً على الإصابة بالعديد من الأمراض، وهذه المؤشرات، هي طريقة يتبعها جسدك لتحذيرك مبكراً. فما هي مؤشرات أمراض القلب المبكرة؟ اقرأ المقال لتعرف أكثر.
12 مؤشر مبكر على إصابتك بأمراض القلب
هذه مجموعة من المؤشرات والدلالات المبكرة التي تنبئ بالإصابة بأمراض القلب، فلنتعرف عليها.
1- انقطاع النفس أثناء النوم
إذا كنت من الأشخاص الذين ينقطع شخيرهم فجأة أثناء النوم ليتوقف النفس تماماً لفترة من الزمن قبل أن يعود إلى وتيرته الطبيعية، قد يكون هذا طريقة جسمك لإخبارك بأنك بحاجة للمزيد من الأكسجين.
حيث يعمل الدماغ على إرسال إشارات عصبية إلى الأوعية الدموية والقلب، تحثه على العمل بشكل أفضل وأكثر فاعلية للحفاظ على تدفق وضخ الدماء بشكل طبيعي في الجسم، ما يزيد من فرص إصابتك بأمراض القلب وضغط الدم والجلطات.والجيد في هذا الأمر أن هذه الحالة الطبية، قابلة للعلاج وبشكل نهائي.
2- طفح جلدي لونه أصفر أو برتقالي
إن الزيادة ال��بير في مستويات الدهون الثلاثية في الجسم، قد تتسبب بطفح جلدي ظاهر، ينشأ في مناطق معينة من الجسم، خاصة حول مفاصل الأصابع في الكفين ومشط القدم، بالإضافة إلى أنها تظهر على المؤخرة كذلك.
وتلعب هذه الدهون الموجودة في الدم دوراً رئيسياً في تصلب الشرايين، كما أن مستوياتها المرتفعة في الدم قد تكون مؤشراً على العديد من الأمراض الأخرى التي قد تتسبب في نهاية المطاف بمشاكل صحية عديدة، مثل أمراض القلب والجلطات.
3- ضعف ملحوظ في قبضة اليد
إن قوة قبضة يدك بالعادة قد تشي بأمر أو أكثر عن صحة قلبك، لذا انتبه إليها جيداً. إذ تفيد بعض الدراسات إلى أن القدرة على إمساك غرض في اليد وعصره أو الشد عليه جيداً، قد يعني أن فرص إصابتك بأمراض القلب أقل.
ولكن إذا لاحظت ضعفاً في قدرتك على الإمساك بالأشياء في قبضة يدك بشكل جيد، فقد يعني هذا ضعفاً ما في صحة قلبك، وعليك الانتباه هنا إلى أن بعض التمارين لتقوية قبضة اليد قد لا تفي بالغرض، ولن تعني بالضرورة تحسن صحة قلبك!
4- بقع داكنة أسفل الأظافر
إذا لم تكن قد قمت بضرب أظفر إصبع يدك أو قدمك بشيء ما تسبب له بكدمة مؤخراً، فإن ظهور كدمة أو بقعة تحت الظفر لا مبرر منطقي له إلا وجود مشكلة صحية قد تكون خطيرة، مثل التهابات معينة في بطانة القلب وصماماته، وهو ما يسمى طبياً بالتهاب الشغاف (Endocarditis).
كما من الممكن أن يكون سبب هذه البقع هو الإصابة بمرض السكري، والأشخاص الذين تظهر لديهم هذه البقع ولديهم مرض السكري، يكونون بالعادة عرضة بشكل أكبر بمقدار 2-4 أضعاف للإصابة بأمراض القلب عمن لديهم هذه البقع دون الإصابة بمرض السكري.
5- الدوخة والدوار
يعتبر الدوار عموماً عرضاً جانبياً مباشراً لمشاكل في الدم أو في جهاز الدوران عموماً، وذلك عندما يعجز القلب عن ضخ كميات كافية من الدماء إلى مناط�� الجسم المختلفة، وخاصة إلى الدماغ.
وقد يكون الدوار عرضاً جانبياً لحالات عديدة ترتبط بالقلب، مثل:
اضطراب نبضات القلب.
فشل القلب، أي ضعف في عضلة القلب.
السكتة القلبية!
6- المشاكل الجنسية
أحياناً قد تكون المشاكل الجنسية مؤشراً على وجود خلل ما في القلب، فعلى سبيل المثال، إن خلل الانتصاب لدى بعض الرجال قد يعني وجود مشاكل في الدورة الدموية عموماً، سببها غالباً:
ارتفاع في ضغط الدم.
تضيق في الشرايين والأوعية الدموية نتيجة تراكم الدهون.
كما أن الخلل في ضخ الدم إلى الجسم، قد يتسبب للمرأة كذلك بضعف في الرغبة الجنسية أو حتى قد يقلل من قدرتها على الاستمتاع بالعلاقة الحميمة.
7- تغير في لون البشرة
قد يكون تغير لون الأصابع إلى درجات الأزرق أو حتى الرمادي، مؤشراً على وجود نقص في إمدادات الأصابع بالأكسجين والذي تحصل عليه هذه من الدم، وهو أمر عادة ما يحصل لدى الأشخاص المصابين بعيب خلقي في الأوعية الدموية يجعلها أكثر ضيقاً من الطبيعي، أو حتى يجعل بعضها مغلقاً بالكامل.
ولا يقتصر الأمر على الأصابع فحسب، بل قد تظهر على الجلد بقع بنفسجية اللون تنتج عن انفصال بعض الكولسترول عن جدران الأوعية الدموية ليعلق في الأوعية الدموية الصغيرة والشعيرات الدموية ويغلقها.
كما أن التهاب شغاف القلب قد يتسبب بهذا النوع من البقع البنفسجية تحت الجلد.
8- نزيف اللثة
مع أن الخبراء لا زالوا في حيرة من أمرهم عن العلاقة المباشرة بين الاثنين، إلا أن بعض الدراسات قد أظهرت أن إصابة اللثة بالأمور التالية قد يكون مرتبطاً بأمراض القلب:
النزيف.
الانتفاخ والتورم.
الليونة غير الطبيعية في اللثة.
وأحد التفسيرات المحتملة، هو أن البكتيريا قد تدخل من اللثة المصابة وتتسلل إلى مجرى الدم وصولاً إلى القلب، مسببة التهاب القلب. كما أن هناك بعض النظريات التي ترجح أن التهابات اللثة تزيد من فرص التعرض لجلطات.
9- علامات أخرى
وهناك مؤشرات ودلالات أخرى، مثل:
بقع مخملية الملمس وداكنة اللون على الجلد، خاصة في المناطق التي تتضمن طيات جلدية، مثل الرقبة والإبطين والعانة، ويرتبط ظهور هذه عادة بمرض السكري وأمراض القلب.
صعوبة في التنفس، قد يكون هذا مؤشراً واضحاً على فشل عضلة القلب، أو على الإصابة بسكتة قلبية، خاصة إذا ما بدأ المصاب يلاحظ صعوبة في التنفس بعد أداء أنشطة كانت تعتبر عادية بالنسبة له.
تورم في القدمين، خاصة عند الوقوف لفترات طويلة، وهو أمر شائع الحدوث كذلك لدى الحوامل. وقد تتسبب خثرة دموية بانتفاخ القدمين، حيث تمنع هذه الخثرة الدم من العودة إلى أعلى الجسم بعد وصوله للقدمين.
التعب والإرهاق الدائمين، وهي أمور عادة ما يعزوها الناس لقلة النوم، ولكن النوم قد لا يكون المذنب الوحيد، ففشل القلب عادة يترك المصاب شاعراً بإرهاق وتعب مست��رين، حيث يعجز القلب عن ضخ الدم الكافي واللازم لتمكين الجسم من القيام بأنشطته الطبيعية.  | الخبر | |
جراحة العمود الفقري 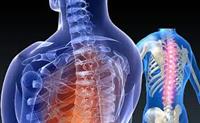
تاريخ النشر 20/02/2018 نشر بواسطة د. محمد الكاف المشاهدات 268 هدف العملية:
تهدف جراحة العمود الفقري إلى تقليل الضغط الواقع على النخاع الشوكي، من خلال قطع قوس الفقرة، وهي جراحة العمود الفقري الأكثر انتشارا لعلاج ضيق العمود الفقري.
يتم إجراء جراحة العمود الفقري بهدف خفض الضغط على النخاع الشوكي وعلى جذور العصب الشوكي، وهو الضغط الناجم عن تغييرات قد تحدث في العمود الفقري بسبب الجيل. كما أنها تستخدم من أجل علاج مشاكل أخرى، مثل الإصابات في العمود الفقري، الانزلاق الغضروفي، أو الأورام.
بإمكان تقليل الضغط على جذور العصب، في كثير من الحالات، أن يخفف الألم ويتيح إمكانية العودة للنشاط الروتيني المعتاد.
سير العملية:
يتم خلال جراحة العمود الفقري لقطع قوس الفقرة، إزالة العظمة (أجزاء من الفقرة) و/أو النسيج السميك الذي يُضَيِّقُ القناة الشوكية ويضغط على النخاع الشوكي وعلى جذور الأعصاب.
تتم هذه العملية بواسطة إحداث شق جراحي في الظهر.
في بعض الحالات، وخلال إجراء جراحة العمود الفقري، يكون من الواجب أيضًا دمج عدة فقرات ببعضها البعض (إيثاقُ المَفْصِل – Arthrodesis)، وذلك من أجل المساعدة في تثبيت الجزء الذي نعالجه في العمود الفقري. تعتبر جراحة دمج الفقرات بعضها ببعض جراحة كبيرة، وتستمر، عادة، لعدة ساعات.
الطرق المختلفة لدمج الفقرات:
خلال الطريقة الأكثر انتشارا، يتم أخذ عظمة من مكان آخر في الجسم الخاضع للعملية، أو من بنك العظام. تستخدم هذه العظمة لبناء جسر بين الفقرات المتجاورة. يؤدي زرع العظمة الحية إلى نمو عظمة جديدة.
في بعض الحالات، يتم استخدام طريقة دمج أخرى (دمج جهازي)، في هذه الطريقة يتم زرع معدن (مثل قضبان، صنارة، أسلاك، ألواح، أو مسامير) مجاور للفقرات، لربطها ببعضها البعض حتى تنمو بينها عظمة جديدة.
طرق العلاج:
هنالك أنواع كثيرة وفريدة لدمج عدة فقرات بعضها ببعض، ولكن العملية الأساسية تبقى هي ذاتها. تختلف الطرق ابتداءً من نوع العظمة أو المعدن المزروع الذي يتم استخدامه، وصولا إلى الموقع الذي تتم الجراحة من خلاله (الجزء الأمامي للجسم، أو من خلف الظهر).
يتم اختيار الطريقة التي سيتم إجراء جراحة العمود الفقري لدمج الفقرات بها، بعد الأخذ بعين الاعتبار عدة عوامل، بما في ذلك جيل المريض وحالته الصحية، مكان تضيّق العمود الفقري (في أسفل الظهر أو في الرقبة)، شدة الضغط على جذور العصب والأعراض المتعلقة بذلك، ومدى خبرة الطبيب الجراح. تزيد عملية دمج الفقرات من احتمال حدوث المضاعفات، وتطيل مدة الشفاء من الجراحة.  | الخبر | |
جراحةُ ترميم الركبة بإحداث كسور شَعرية 
تاريخ النشر 20/02/2018 نشر بواسطة د. محمد الكاف المشاهدات 261 تعدُّ جراحةُ الركبة بإحداث كُسُور شَعرية knee microfracture surgery من الإجراءات الشَّائعة التي تُستَعمل في ترميم غضروف الركبة المتضرِّر؛ حيث يساعد الغضروفُ على تأمين وسادة وغطاء لمنطقة التقاء العظام في المفاصل.
توجد ثلاثةُ أنواع من التخدير يمكن استعمالُها في الجراحة التنظيرية للركبة knee arthroscopy surgery:
· دواء يؤدِّي إلى استرخاء الشخص مع حُقَن مسكِّنة لتخدير الركبة.
· تخدير نخاعي spinal anesthesia (تخدير ناحي regional anesthesia).
· تخدير عام general anesthesia (يكون الشخصُ نائماً، ولا يشعر بالألم).
يقوم الطبيبُ بالخطوات التالية:
· يجري شَقاً جراحيَّاً بطول 6 ميليمترات على الركبة.
· يُدخِلُ أنبوباً رفيعاً وطويلاً مزوَّداً بكاميرا في نهايته من خلال هذا الشقِّ الجراحي. ويُسمَّى هذا الأنبوبُ بمنظار المفصل arthroscope. تكون الكاميرا متصلةً بشاشة مراقبة في غرفة العمليات، ممَّا يُتيح للطبيب مشاهدة الجزء الداخلي من منطقة الركبة والعمل على المفصل.
· إحداثُ شقٍّ آخر لإدخال الأدوات من خلاله، ثم تُستَعملُ أداةٌ صغيرةٌ مدبَّبة الرأس تُسمَّى المِثقَب awl لإحداث ثقوبٍ صغيرةٍ جدَّاً في العظم قربَ الغضروف المتضرِّر، تُسمَّى كسوراً شعريَّة أو دقيقة microfractures.
يؤدِّي ذلك إلى نزفٍ وتشكُّل خثرة في الثقب؛ وتمكِّن هذه الخثرةُ الخلايا الجديدة من تشكيل غُضُروف ترميمي أو تعويضي (غضروف ليفي fibrocartilage) يملأ هذه الفجوة. ورغم أنَّه لا يشبه الغضروفَ الأصلي بشكلٍ كامل، لكنَّه يؤمِّن سطحاً أفضل من العظم المكشوف.
دواعي جراحة الركبة بإحداث كسور شَعرية
قد يكون من الضروري القيامُ بهذا الإجراء عند وجود ضرر في الغضروف:
· في مفصل الركبة.
· تحت الرضفة (صابونة الركبة) kneecap.
تهدف هذه الجراحةُ إلى منع أو إبطاء حدوث المزيد من الضرر في الغضروف؛ وهذا ما يساعد على الوقاية من التهاب مفصل الركبة. كما قد يساعد على تجنُّب الحاجة إلى القيام باستبدالٍ جزئيٍّ أو كليٍّ للركبة.
كما يُستعمَل هذا الإجراءُ في معالجةُ ألم الركبة الناجم عن إصابات الغضروف.
ويمكن إجراءُ جراحة تُسمَّى زرع الخلايا الغضروفية ذاتية المنشأ autologous chondrocyte implantation أو الجراحة الترميمية mosaicplasty لتدبير المشاكل المشابهة.
مخاطر جراحة الركبة بإحداث كسور شَعرية
توجد أخطارُ عامَّة للتخدير والجراحة يمكن عرضُها كما يلي:
· حدوث ردَّات فعل للأدوية.
· مشاكل تنفسية.
· النزف.
· جلطات دمويَّة.
· العدوى.
بينما تنطوي مخاطرُ جراحة الركبة بإحداث كسور شعريَّة على ما يلي:
· تخرُّب الغضروف مع مرور الوقت؛ فالغضروفُ الجديد الناشئ عن جراحة الركبة بإحداث كسور شعريَّة لا يكون بقوَّة الغضروف الأساسي في الجسم، حيث يكون تَحطُّمُه أكثرَ سهولةً.
· زيادة تيبُّس الركبة.
ما قبل جراحة الركبة بإحداث كسور شَعرية
يجب إخبارُ الطبيب دوماً عن الأدوية التي يستعملها الشخص، بما فيها الأدويةُ العشبية أو المكمِّلات التي يتناولها من دون وصفة طبية.
خلال الأسبوعين السابقين للجراحة، ينبغي اتِّخاذُ الخطوات التالية:
· تجهيز المنزل.
· قد يكون من الضَّروري إيقافُ استعمال الأدوية التي تزيد من صعوبة تجلُّط الدم. وهي تنطوي على أسبرين أو إيبوبروفين أو نابروكسين أو وسواها.
· الاستفسار عن الأدوية التي يجب الاستمرارُ في استعمالها حتى يوم العملية الجراحية.
· إذا كان الشخصُ يعاني من داء السكري أو من مرضٍ قلبي أو من حالاتٍ صحيَّةٍ أخرى، فسوف يطلب الجرَّاح استشارةَ الطبيب المشرف على معالجة تلك الحالات.
· محاولة التوقُّف عن التدخين (بالنسبة للمدخِّنين)، ويمكن طلبُ المساعدة من الطبيب، لأنَّ التدخينَ قد يُبطئ تعافي الجرح والعظم.
· ينبغي إخبارُ الطبيب عندَ وجود إصابة بالزكام أو بالأنفلونزا أو بالحمَّى أو بالهربس أو بأمراضٍ أخرى قد يكون الشخصُ يعاني منها قبلَ الجراحة.
في يوم الجراحة:
· قد يوصي الجراحُ بعدم شرب أو تناول أيِّ شيء خلال قبلَ 6-12 ساعة سابقة لموعد الجراحة.
· استعمال الأدوية التي أوصى الطبيبُ باستعمالها مع رشفةٍ صغيرةٍ من الماء.
· الوصول إلى المستشفى في الموعد الذي حدَّده الطبيبُ أو الممرضة.
ما بعدَ جراحة الركبة بإحداث كسور شَعرية
يمكن أن يبدأَ العلاجُ الطبيعي في غرفة الإنعاش بعدَ الجراحة مباشرةً، كما أنَّه من الضروري استعمالُ آلة تُسمَّى آلة الحركة المستمرَّة المنفعلة (غير الذاتية) CPM machine، حيث تساعد هذه الآلةُ على القيام بتمارين رياضية بسيطة للساق لمدة تتراوح بين 6-8 ساعات يومياً على عدَّة أسابيع (6 أسابيع بعدَ الجراحة غالباً).
يزيد الطبيبُ من كثافة التمارين الرياضية التي يقوم بها الشخصُ مع مرور الوقت، حتى يتمكَّن من تحريك الركبة بشكلٍ طبيعي مرةً أخرى.
ينبغي أن يتجنَّبَ الشخصُ وضعَ وزنه على ركبته لمدَّة 6-8 أسابيع، ما لم يُوصَى بغير ذلك. ويكون من الضَّروري استعمالُ عكَّازات للحركة؛ فتجنُّبُ وضع وزن الجسم على الركبة يساعد الغضروفَ الجديدَ على النموِّ.
ويجب اللجوءُ إلى العلاج الطبيعي أو الفيزيائيّ وممارسة الرياضة في المنزل لمدة تتراوح بين 3-6 أشهر بعدَ الجراحة.
مآل جراحة الركبة بإحداث كسور شَعرية
يتحسَّن الكثيرُ من المرضى بعدَ إجراء هذه الجراحة. ولكن، قد تكون فترةُ التعافي بطيئة. ويمكن لكثيرٍ من الأشخاص العودة إلى ممارسة الرياضة أو النشاطات المكثَّفة الأخرى خلال فترة تتراوح بين 4-6 أشهر. قد لا يكون بمقدور الرياضيين الذين يمارسون الرياضات�� العنيفة العودةَ إلى مستواهم السابق.
يحصل الأشخاصُ الذين لديهم إصابةٌ حديثة، ولم تتجاوز أعمارُهم 40 عاماً، على أفضل النتائج العلاجية غالباً. كما تكون نتائجُ العلاج جيدةً عندَ الأشخاص الذين ليست لديهم زيادةٌ في وزن أجسامهم.
الانخراط العمل
ينبغي أن يكونَ بمقدور معظم المرضى العودة إلى ممارسة نشاطاتهم اليومية الطبيعية والأعمال المكتبيَّة والخالية من الحركة بمجرَّد السماح لهم بأن تحملَ الساقُ الخاضعة للعمليَّة وزنهم كاملاً، وبالمشي دون الشعور بألم شديد؛ وقد يستغرق هذا مدَّةً تصل إلى 6 أسابيع. أمَّا إذا كانت طبيعةُ عمل الشخص تتطلَّب جهداً بدنيَّاً ينطوي على الصعود أو القرفصة (القرفصاء) أو الحركة المتكرِّرة، فقد يكون من الضروري حصولُه على إجازة من العمل يمكن أن تصلَ إلى 3 أشهر لاستكمال الشفاء، وذلك لاستقرار الألم والقوة العضليَّة والتورُّم.
قد يكون هناك شعورٌ بالإيلام والتكتُّل في الشقوق الجراحية الصغيرة، كما قد يحدث تورُّمٌ في الركبة بعدَ القيام بالنشاط لمدة قد تصل إلى 3 أشهر.
قيادة المركبات
قد يكون بإمكان الشخص قيادةُ المركبات بعدَ مرور 6 أسابيع من الجراحة وعدم الشعور بالانزعاج في الركبة. كما ينبغي التأكُّدُ من إمكانية ثني ومدِّ الركبة دون الشعور بألمٍ شديد. ويجب التحقُّقُ من إمكانية إيقافه المركبة بشكلٍ مفاجئ.
ممارسة الرياضة
يمكن أن يعودَ الشخصُ إلى ممارسة النشاط البدني الشديد عندَ شعوره بالقوَّة والراحة في الركبة، وعدم حدوث تورُّم؛ ويحدث هذا بعد 3 أشهر عادةً؛ إلاَّ أنَّه يُوصَى بزيادة مستوى هذه النشاط تدريجيَّاً لمعرفة مدى ملاءمته للركبة. قد يحتاج الشخصُ إلى مرور فترةٍ أطول قبلَ العودة إلى المنافسات الرياضية في بعض الرياضات، مثل الجري والتزلُّج ولعبة الراكيت والرياضات التي تتطلَّب الاحتكاكَ الجسدي. كما ينبغي أن يتأكَّدَ المريضُ من إمكانية قيامه بالوثب والقرفصاء والعَدو السريع مع تغيير الاتجاه والبدء والتوقُّف المفاجئ دون الشعور بألم
المضاعفات
رغم أنَّ المضاعفاتِ بعدَ إجراء هذه الجراحة غيرُ شائعة، لكنَّها يمكن أن تنطوي على ما يلي:
· نزف مفرِط من الجروح بعدَ العملية الجراحية.
· تورُّم شديد.
· خُثار الوريد العميق (تخثُّر في أوردة الساقين).
· العدوى.
يمكن، عندَ الشعور بالقلق، زيارة الطبيب للحصول على المشورة. ومن الضروري الحصولُ على الرعاية الطبِّية عند الشعور بالحمَّى أو بألمٍ شديد أو عند حدوث مشاكل مهمَّة في الجرح.  | الخبر | |
 | | | «الرجل الآلي».. معالِج المستقبل تاريخ النشر 17/04/2013 نشر بواسطة د. اسماعيل البدوي | |  | | | رداً على بريد القراء تاريخ النشر 17/04/2013 نشر بواسطة د. اسماعيل البدوي | |  | | | إضطرابات النوم عند الأطفال تاريخ النشر 25/02/2018 نشر بواسطة بروف. حامد حبيب | |  | | | تشوهات خلقية في ممرات الهواء تاريخ النشر 25/02/2018 نشر بواسطة بروف. حامد حبيب | |  | | | اليوم العالمي لمتلازمة داون في جدة تاريخ النشر 25/02/2018 نشر بواسطة بروف. حامد حبيب | |  | | | 12 مؤشر مبكر على إصابتك بأمراض القلب تاريخ النشر 03/02/2018 نشر بواسطة د. فواز التركي | |  | | | جراحة العمود الفقري تاريخ النشر 20/02/2018 نشر بواسطة د. محمد الكاف | |  | | | جراحةُ ترميم الركبة بإحداث كسور شَعرية تاريخ النشر 20/02/2018 نشر بواسطة د. محمد الكاف | |
|
